无创呼吸机联合噻托溴铵对慢阻肺并呼吸衰竭患者临床症状及肺功能的影响
马昌建,尹晶晶
(江苏省南京市六合人民医院急诊科,江苏南京 211500)
慢性阻塞性肺疾病(COPD)是临床常见的呼吸系统疾病,多发生于老年群体,主要表现为咳嗽、咳痰、胸闷等,吸烟、感染等因素可造成疾病加重,引发呼吸衰竭(RF)[1]。 而 RF 会导致呼吸困难,进一步加重病情,危及患者生命安全[2]。 针对该病,临床尚无特异性疗法,多采用无创呼吸机治疗以增加患者的肺泡内气体含量,缓解气道痉挛,改善其呼吸功能[3-4]。 但COPD并RF 患者痰液较为黏稠, 若仅使用无创呼吸机,浓痰难以排出,会严重影响治疗效果。 噻托溴铵可作用于平滑肌M3 受体,达到扩张支气管的效果。 基于此,本研究选择 2018年 1月—2022年 6月本院收治的COPD 并RF 患者98 例为对象,分析无创呼吸机联合噻托溴铵的治疗效果。 报道如下。
1 资料与方法
1.1 一般资料
选取本院收治的COPD 并RF 患者98 例为研究对象。 纳入标准:符合《慢性阻塞性肺疾病诊治指南(2013年修订版)》[5]中 COPD 的相关诊断标准,且合并RF,有明显呼吸困难症状;签署知情同意书;具有无创呼吸机治疗适应证, 且对噻托溴铵无过敏反应;精神良好,可配合治疗。排除标准:存在呼吸抑制或停止者;患有肺部肿瘤者;长期使用糖皮质激素者;既往有肺部手术史者。 本研究获院医学伦理委员会批准。按随机数字表法将所有患者分为两组,每组49 例。对照组中男 23 例,女 26 例;年龄 60~85 岁,平均年龄(71.62±4.31)岁;COPD 病程 3~11年,平均 COPD 病程(6.50±1.42)年;体质量指数 19.4~28.6 kg/m2,平均体质量指数(23.07±1.18)kg/m2。 观察组中男 25 例,女24 例;年龄 60~85 岁, 平均年龄 (72.08±4.15) 岁;COPD 病程 3~12年,平均 COPD 病程(6.41±1.57)年;体质量指数 19.3~28.5 kg/m2, 平均体质量指数(23.16±1.09)kg/m2。 两组患者的各项一般资料比较,组间差异无统计学意义(P>0.05)。
1.2 方法
1.2.1 对照组
采用无创呼吸机治疗。 使用双水平无创呼吸机[湖南明康中锦医疗科技发展有限公司, 湘食药监械(准)字 2013 第 2540031 号,ST-30C 型]治疗,鼻面罩吸氧, 开启同步双水平气道模式, 设置呼吸频率为16~18 次/min,吸入氧浓度30%~50%,初始呼气正压为2~4 cmH2O,之后逐渐增加至4~6 cmH2O,初始吸气相气道压力为 8~12 cmH2O, 之后每次增加 2 cmH2O,终末维持在20 cmH2O,并设置氧气流量为3~5 L/min,潮气流量6~8 mL/kg;治疗期间保持血氧饱和度(SaO2)≥95%,每次通气时间为2~4 h,每日治疗2 次,共治疗 7 d。
1.2.2 观察组
在对照组基础上采用噻托溴铵治疗。给予患者噻托溴铵吸入粉雾剂(南昌弘益药业有限公司,国药准字 H20130110,规格:18 μg)吸入治疗,18 μg/次,1 次/d,共治疗 7 d。
1.3 观察指标
(1)临床症状:于治疗前、治疗7 d 后采用慢性阻塞性肺疾病评估量表(CAT)[6]从咳嗽、咳痰、胸闷、情绪、睡眠、精力6 项主观症状进行评估,各症状评分范围均为 0~5 分,分数越低,症状越轻微。(2)肺功能:于治疗前、治疗7 d 后采用肺功能仪(格莱特公司,国械注进20152070834,Bodystik 型)测定患者的用力肺活量(FVC)、第 1 秒用力呼气容积(FEV1)、呼吸流量峰值(PEF)。(3)动脉血气指标:于治疗前、治疗 7 d 后采用血气分析仪(德国西门子,国械注进20162401909,RAPIDPoint500 型)测定患者的血氧分压(PaO2)、血二氧化碳分压(PaCO2)、SaO2。 (4)不良反应:包括口干、恶心、便秘。
1.4 统计方法
采用SPSS 20.0 统计学软件进行数据分析。 临床症状评分等计量资料用()表示,采用 t 检验;性别等计数资料用[n(%)]表示,采用 χ2检验。 P<0.05 为差异有统计学意义。
2 结 果
2.1 两组临床症状评分比较
治疗前,两组的咳嗽、咳痰、胸闷、情绪、睡眠、精力评分比较,组间差异无统计学意义(P>0.05);治疗后,观察组的咳嗽、咳痰、胸闷、情绪、睡眠、精力评分均低于对照组,组间差异有统计学意义(P<0.05)。 见表1。
表1 两组临床症状评分对比[(),分]
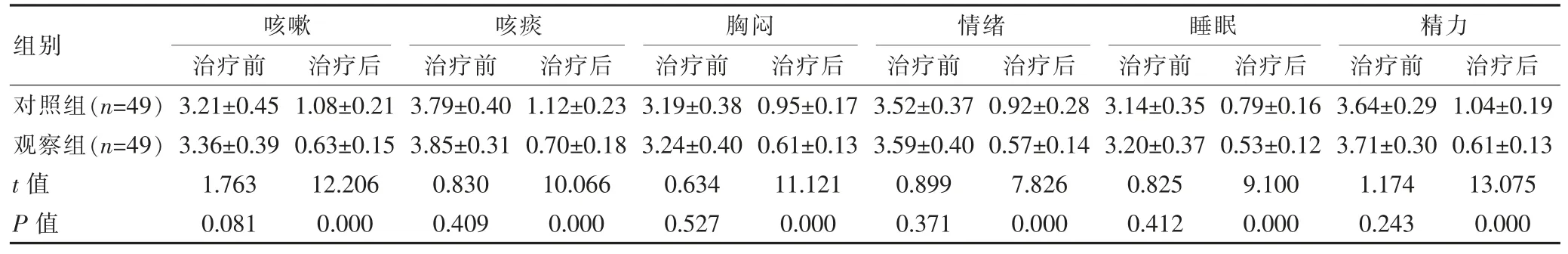
表1 两组临床症状评分对比[(),分]
组别对照组(n=49)观察组(n=49)t 值P 值咳嗽治疗前 治疗后咳痰治疗前 治疗后胸闷治疗前 治疗后情绪治疗前 治疗后睡眠治疗前 治疗后精力治疗前 治疗后3.21±0.45 3.36±0.39 1.763 0.081 1.08±0.21 0.63±0.15 12.206 0.000 3.79±0.40 3.85±0.31 0.830 0.409 1.12±0.23 0.70±0.18 10.066 0.000 3.19±0.38 3.24±0.40 0.634 0.527 0.95±0.17 0.61±0.13 11.121 0.000 3.52±0.37 3.59±0.40 0.899 0.371 0.92±0.28 0.57±0.14 7.826 0.000 3.14±0.35 3.20±0.37 0.825 0.412 0.79±0.16 0.53±0.12 9.100 0.000 3.64±0.29 3.71±0.30 1.174 0.243 1.04±0.19 0.61±0.13 13.075 0.000
2.2 两组肺功能及动脉血气指标水平比较
治疗 前, 两组 的 FVC、FEV1、PEF、PaO2、PaCO2、SaO2水平比较,组间差异无统计学意义(P>0.05);治疗后,观察组的 FVC、FEV1、PEF 及 PaO2、SaO2水平均高于对照组,PaCO2水平低于对照组, 组间差异有统计学意义(P<0.05)。 见表 2。
表2 两组肺功能及动脉血气指标对比()

表2 两组肺功能及动脉血气指标对比()
组别对照组(n=49)观察组(n=49)t 值P 值FVC(L)治疗前 治疗后FEV1(L)治疗前 治疗后PEF(L/min)治疗前 治疗后PaO2(mmHg)治疗前 治疗后PaCO2(mmHg)治疗前 治疗后SaO2(%)治疗前 治疗后2.01±0.38 2.04±0.39 0.386 0.701 2.79±0.40 3.14±0.45 4.069 0.000 1.52±0.28 1.59±0.31 1.173 0.244 2.11±0.37 2.50±0.40 5.010 0.000 59.82±4.63 60.13±4.72 0.328 0.744 65.78±5.12 70.34±5.60 4.207 0.000 43.59±6.10 44.18±6.23 0.474 0.637 70.63±8.12 77.45±8.79 3.990 0.000 3.14±0.35 3.20±0.37 0.825 0.412 47.35±4.09 40.28±3.17 9.564 0.000 78.02±6.35 77.64±6.56 0.291 0.771 89.54±3.02 93.72±4.11 5.737 0.000
2.3 两组不良反应发生情况比较
观察组出现 2 例口干,2 例恶心,2 例便秘, 不良反应发生率为12.24%(6/49);对照组出现1 例口干,2 例恶心,不良反应发生率为6.12%(3/49)。两组不良反应发生率比较,差异无统计学意义(χ2=0.489,P=0.484)。
3 讨 论
COPD 的发生原因较多,与吸烟、粉尘吸入、呼吸道感染、遗传等因素有关。COPD 合并RF 患者以咳嗽、咳痰、呼吸困难等为主要表现,严重影响其正常生活及工作[7-8]。 无创呼吸机是临床治疗该病的常用措施,其可在吸气时提供较高的压力支持,而在呼气时提供较低的压力支持,以此维持正压,改善患者通气功能,还能够降低交感神经张力,进而改善患者肺功能[9]。但单纯采用无创呼吸机治疗仍难以积极控制血气指标,可能造成肺功能恢复欠理想,故临床考虑联合药物治疗。
FVC、FEV1、PEF 均为临床评估肺功能的可靠指标,而 COPD 并 RF 患者多存在 FVC、FEV1、PEF 下降情况,且其下降幅度越大,表明病情越严重。本研究结果显示,观察组的咳嗽、咳痰、胸闷、情绪、睡眠、精力评分及 PaCO2水平均低于对照组,FVC、FEV1、PEF 及PaO2、SaO2水平均高于对照组, 组间差异有统计学意义(P<0.05);两组不良反应发生率比较,差异无统计学意义(P>0.05)。提示无创呼吸机联合噻托溴铵在改善COPD 并RF 患者症状及动脉血气指标、促进肺功能恢复方面具有重要作用。 分析原因,噻托溴铵属长效抗胆碱药物, 其能够阻碍乙酰胆碱释放活性因子,减轻气流受阻,使气道平滑肌处于舒张状态,从而优化肺功能,增加肺容量,缓解咳嗽、胸闷等症状[10]。 噻托溴铵还能够缓解支气管痉挛, 减轻气道高反应性,积极控制血气指标,对改善COPD 并RF 患者预后的意义重大。将具有舒张支气管作用的噻托溴铵与具有维持正压通气的无创呼吸机联合应用,可充分发挥协同作用,进一步改善患者肺通气功能,促进其肺功能恢复。另外,噻托溴铵中的季铵基团,可减少呼吸道对药物的吸收,生物利用度低下,与无创呼吸机联用,不会引发较为明显的不良反应,安全性较高。 然而本研究仍存在纳入样本量偏少、未分析机体炎症反应情况等不足,可能影响研究结果的可靠性,对此,后续需增加样本量、扩充观察指标,以证实无创呼吸机联合噻托溴铵对COPD 并RF 患者的具体影响,为临床采用更为有效的治疗措施提供依据。
综上所述, 将无创呼吸机联合噻托溴铵应用于COPD 并RF 患者中的效果良好, 可更好地改善肺功能,调节动脉血气指标,减轻患者临床症状,且安全性较高,值得临床推广使用。

