肉芽肿性多血管炎并发心包炎1例
李乃荣,马顺高,桑卫洪
1.大理大学临床医学院,云南大理 671000;2.云南省大理白族自治州人民医院检验科,云南大理 671000
肉芽肿性多血管炎(GPA)是一种坏死性血管炎,合并了血管壁的炎症及血管周围和血管外肉芽肿[1]。该病可同时引起多器官损伤,以肺和肾脏受累最为常见,心脏受累少见。本文报道了云南省大理白族自治州人民医院(以下简称本院)收治的GPA并发心包炎1例。
1 临床资料
患者,男,72岁,2021年1月5日因四肢肌肉酸痛1个月余,伴胸痛3 h,由急诊收入本院急诊病房,予对症支持治疗后以“胸痛查因(是否急性冠脉综合征?)、旋毛虫病”收住本院心内科。患者1个月前自觉无明显诱因出现四肢肌肉酸痛,起初未予重视,3 d前至当地卫生所就诊,诊断“旋毛虫病”,予以口服“阿苯达唑片”及“护肝片”治疗2 d,凌晨2:00出现心前区疼痛,伴胸闷、呼吸困难,疼痛时间持续20 min后缓解。无牵涉痛,无大汗、恶心、呕吐等不适。查体:体温36.6 ℃,球结膜充血水肿,双肺呼吸音稍低,心界向左扩大,其余查体未见异常。1月6日起患者出现反复低热,发热后双下肢出现紫红色斑疹,上肢亦见少量斑疹,数日结黑痂,变硬。请皮肤科会诊后诊断考虑过敏性紫癜。既往史:反复心悸30余年,多次院外住院治疗(具体不详)。曾先后以“心律失常,心房颤动”“晕厥查因,心律失常(阵发性心房纤颤)”收住本院治疗。否认高血压、糖尿病史。
入院初步考虑诊断:(1)胸痛查因(是否急性冠脉综合征?);(2)旋毛虫病;(3)肝功能损伤。完善相关辅助检查:血常规示白细胞计数12.89×109/L;肝功能检查示清蛋白38.70 g/L,丙氨酸氨基转移酶118.00 U/L,天门冬氨酸氨基转移酶63.00 U/L;尿常规示白细胞8~10个/HP(HP:高倍镜视野),红细胞15~20个/HP;心脏彩超示左心房扩大,主动脉增宽,二尖瓣反流(轻),左心室舒张功能减低(Ⅰ级),心脏射血分数(EF)77%。其余生化指标、胰腺炎指标、心肌酶、凝血无异常。入院24 h后心电图无明显动态改变,心肌酶连续24 h监测阴性,冠状动脉CT血管造影(CTA)未见明显狭窄及斑块。1月6日起患者反复低热,继而出现咳嗽、咳痰,偶有痰中带血,关节、肌肉酸痛明显。1月9日呼吸道病原体抗体谱检测示阴性,C反应蛋白146.2 mg/L,红细胞沉降率67 mm/h,胸部CT检查(图1)示双肺胸膜下斑片状及结节状密度增高影,纵隔淋巴结肿大,部分钙化。1月10日开始予哌拉西林/舒巴坦钠3.75 g抗感染、盐酸氨溴索祛痰,复方氨林巴比妥及物理退热处理,患者仍反复发热、乏力、四肢酸痛,病程期间,体质量下降4 kg,因1月14日肝功能检查示清蛋白 27.0 g/L,故多次给予输注人血白蛋白治疗。患者抗感染治疗无效,结核分枝杆菌抗体IgM阴性,3次痰涂片均未检出结核分枝杆菌,γ干扰素释放实验为阳性。C反应蛋白(免疫学法)144.4 mg/L,红细胞沉降率>170 mm/h。1月20日胸部CT检查(图2)示心包增厚,合并少量心包积液。患者肺部感染病灶进展,双侧胸腔积液增多,心包增厚,心包少量积液。患者肺结核、结核性胸膜炎、结核性心包炎不能排除。于1月21日开始诊断性HREZ四联抗结核治疗10 d后,患者仍有低热、咳嗽、胸痛、四肢关节肌肉疼痛、乏力症状。1月30日,肾功能检查示尿素10.44 mmol/L,肌酐184.5 μmol/L。考虑到患者有过敏性紫癜,目前皮肤、肺部、心脏、肾脏受累引起了医生对结缔组织病——血管炎的关注。1月31日血管炎相关自身抗体谱检测示抗中性粒细胞胞浆抗体(c-ANCA)阳性、抗蛋白酶3(PR3)抗体阳性。经风湿免疫科会诊意见考虑诊断为GPA。2月1日停用抗结核药物,2月1-4日使用“甲泼尼龙琥珀酸钠静脉滴注80 mg”冲击治疗,于2月2日、2月5日分别使用“环磷酰胺静脉滴注 400 mg”治疗后,2月6日开始口服“醋酸泼尼松片 60 mg”维持治疗。患者无发热、咳嗽、咳痰,四肢关节肌肉疼痛、胸痛、气喘明显减轻。2月11日胸部CT检查示双肺感染灶明显吸收,胸腔积液与心包少量积液完全吸收。予以糖皮质激素、环磷酰胺后症状明显改善,疗效满意。2月15日予以带药出院。
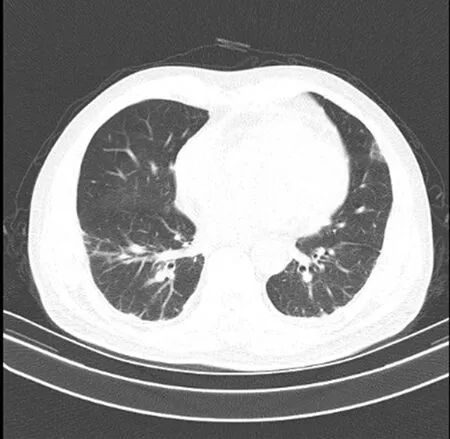
注:可见双肺胸膜下斑片状及结节状密度增高影,纵隔淋巴结肿大、部分钙化。
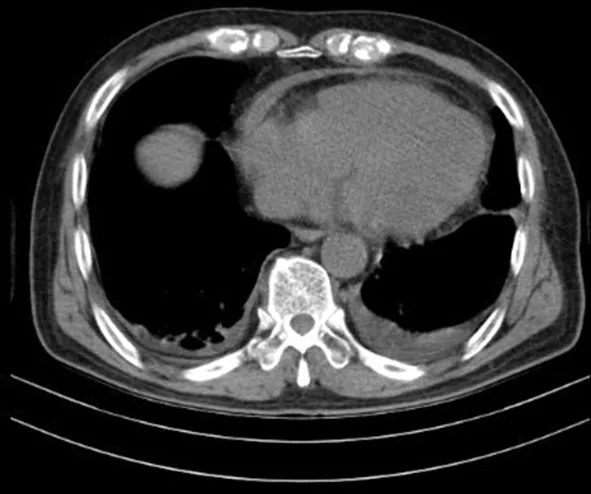
注:可见心包增厚合并少量心包积液。
2021年3月3日患者因颜面及双下肢水肿再次入院,完善相关检查,血细胞分析示白细胞计数10.78×109/L,红细胞计数4.73×1012/L,血红蛋白119 g/L,血小板计数163×109/L;尿液分析及镜检示白细胞5~10个/HP,红细胞15~20个/HP。肝功能检查示清蛋白 28.0 g/L、丙氨酸氨基转移酶41.00 U/L、天门冬氨酸氨基转移酶16.00 U/L。肾功能检查示尿素13.24 mmol/L,肌酐145.0 μmol/L。尿蛋白/尿肌酐260.91 mg/g。24 h尿蛋白定量0.60 g/24 h。补体C3 0.71 g/L。血管炎相关自身抗体谱检测示c-ANCA阳性、抗PR3抗体阳性。胸部CT检查示双肺下叶胸膜下纤维条索状残留。考虑患者水肿与低蛋白血症相关。入院后予抑酸护胃、改善循环治疗,于3月6-7日使用“环磷酰胺静脉滴注400 mg”抑制免疫反应,纠正心律失常等对症支持治疗后,复查血常规、肾功能及肝功能,患者病情好转。3月10日予以带药出院。电话回访患者一般情况良好,未再出现胸痛、发热等不适。
2 讨 论
GPA患者心脏受累少见,少数病例报道和综述常见心包炎和冠状动脉炎,也有心肌炎、瓣膜受累(常见主动脉瓣关闭不全)、心脏传导系统异常、心肌梗死、心力衰竭[2-6]。我国GPA相关病例报道少见,可能是GPA患者多无临床症状,起病隐匿或者起病即出现病情急重,如恶性心律失常、心源性猝死等。相关报道显示,GPA表现为胸闷、胸痛等症状,进一步检查发现心血管系统受累[7-10]。多项研究表明,c-ANCA相关性血管炎(AAV)患者心血管系统受累是死亡和预后不良的危险因素[11-14]。因此,临床上应重视AAV患者常规心脏受累的筛查(包括心电图、超声心动图、心肌磁共振成像)[15-17]。心包炎是GPA常见的一种心脏表现形式,常表现为胸痛、心律失常、发热等,根据文献[18]报道,心包炎患者心脏磁共振检查显示冠状动脉周围炎、心包炎,心包活检显示坏死性肉芽肿性心包炎伴血管炎,而血清学检查抗髓过氧化物酶(MPO)抗体阳性和抗PR3抗体阴性。心脏活检作为确诊金标准风险大,临床应用受到限制。本例患者肺部影像学表现无典型结节、包块或空洞形成,病变累及心包,经积极治疗原发病得到有效控制。日本学者MIYAWAKI等[19]曾报道类似的个案病例。
美国风湿病学会(ACR)/欧洲抗风湿病联盟(EULAR)发布了2017年发布的GPA分类标准,该标准不再依赖组织病理学检查,c-ANCA或PR3-ANCA抗体阳性可诊断为GPA,强调了实验室检查在临床疾病诊断中的关键作用。
本例患者因胸痛、肌肉酸痛入院,主要临床表现如下。(1)全身症状:乏力、发热、四肢关节肌肉疼痛、体质量减轻;(2)皮肤病变:双下肢以双小腿为主散在紫红色瘀斑,上肢亦见少量瘀斑;(3)肺部:咳嗽,偶有痰中带血,胸腔积液;(4)肾脏:蛋白尿,血尿;(5)心脏:心包炎。本例患者有多系统受累,cANCA和抗PR3抗体阳性,全身炎症指标升高明显,且患者无鼻息肉,嗜酸性粒细胞计数正常。依据最新诊断标准,GPA诊断成立。循证医学研究证实,糖皮质激素与环磷酰胺联合应用治疗GPA疗效显著。本例患者使用糖皮质激素与环磷酰胺联合治疗后,体温恢复正常,未再出现发热,胸痛、肌肉酸痛明显减轻。治疗10 d后,胸部CT检查显示肺部病灶明显吸收,胸腔积液和心包积液完全吸收,治疗效果满意,证实为GPA。
综上所述,GPA早期诊断困难,多经过抗感染治疗无效才考虑免疫性疾病,若患者同时出现发热、呼吸系统、肾脏病变、皮肤等多系统受累,应尽早筛查c-ANCA抗体,同时关注心脏、神经、眼、耳等器官或系统,对高危患者进行筛查。

