产前超声诊断孕妇外伤致胎儿蛛网膜下腔大量出血1 例
苏晓荣,张红霞,李天刚,王瑷琳
(1.甘肃中医药大学第一临床医学院,甘肃 兰州 730000;2.临夏州妇幼保健院,甘肃 临夏 731100;3.甘肃省妇幼保健院超声科,甘肃 兰州 730050)
病例孕妇,38 岁,孕25+0周。产检不规律,NT、唐筛均未做,否认不良妊娠史及妊娠期相关疾病。无凝血功能障碍、免疫疾病及家族遗传史;孕期无发热、服药、中毒或辐射暴露史。早孕期实验室检查未见异常。2 周前外院产检行产科超声检查,胎儿颅内结构未见明显异常(图1)。孕妇因不慎摔倒就诊,外院产科超声提示“颅内出血”,遂转诊至我院。孕妇外周血检查:白细胞计数23.9×109L-1,中性粒细胞百分比85.4%。行产科超声检查:胎儿蛛网膜下腔探及大量液性无回声,最宽处约27 mm(图2),内透声欠佳,暗区包绕大脑组织,大脑组织明显受压,体积缩小,范围约38 mm×33 mm。CDFI 示:无回声区未采集到明显血流信号(图3);小脑旁硬脑膜窦内探及液性暗区,范围约31 mm×22 mm,内透声欠佳,可见细小点状回声漂浮(图4)。颅骨内侧壁部分区域可见低回声附着物,范围约29 mm×7 mm(图5)。超声提示:①胎儿蛛网膜下腔及小脑旁硬脑膜窦内液性暗区,考虑出血(大量),脑组织受压;②蛛网膜下腔低回声,考虑凝血块。患者及家属拒绝遗传学检查,咨询产前诊断医生后,因出血面积较大,决定终止妊娠,引产一男婴。引产后抽吸颅脑积液,证实为出血。
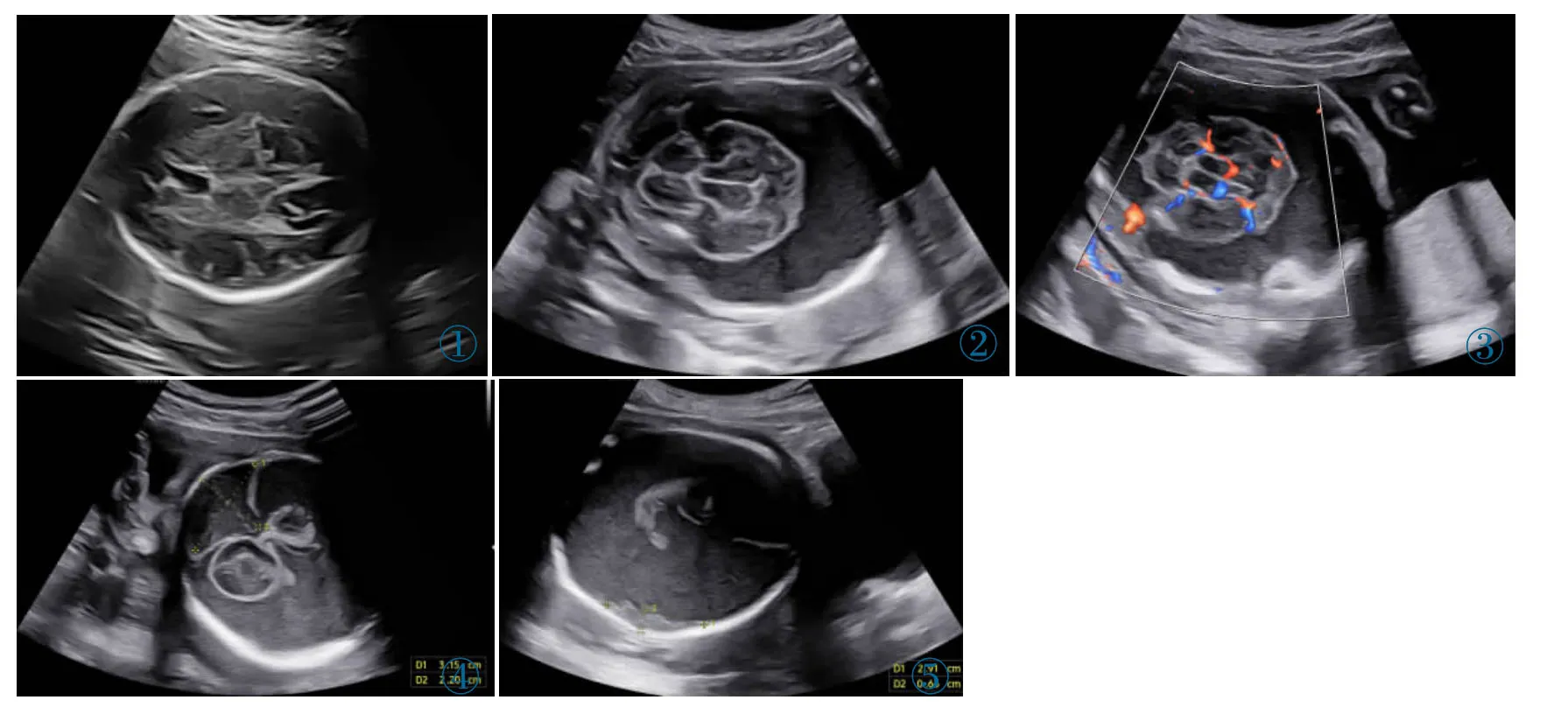
图1 2 周前外院产检颅脑超声未见明显异常。图2 孕妇外伤后胎儿蛛网膜下腔大量液性暗区。图3 CDFI 示无回声区未采集到明显血流信号。图4 小脑旁硬脑膜窦液性暗区。图5 颅骨内侧壁部分区域见低回声。
讨论胎儿颅内出血(Fetal intracranial hemorrhage,FICH)较罕见,发病率尚不明确,有报道约1/10 000[1],常于妊娠中晚期发现。大多数FICH 病因尚不清楚,可能与胎儿血栓形成、脐带缠绕及孕妇创伤、感染、妊娠期相关疾病等有关。根据脑出血的部位分为脑室内-脑室周围出血、小脑出血、硬脑膜下出血及蛛网膜下腔出血(Subarachnoid hemorrhage,SAH)四型[2]。较常见的FICH 为脑室内-脑室周围出血,SAH产前诊断较少,以往文献[3]根据蛛网膜下腔出血范围将SAH分为三型:Ⅰ型(原发单纯性)为单纯性SAH 不伴颅内其它部位损伤;Ⅱ型(轻度局限性)为一侧半球局限性SAH 并伴有脑叶或硬膜下局灶性脑挫裂伤或出血;Ⅲ型(重型弥漫性)为双侧半球弥漫性SAH 并伴颅内血肿形成。根据SAH 的进展可将蛛网膜下腔出血分为四个阶段[4]:①新鲜出血期:出血1 周内;②部分液化期:出血1~2 周;③完全液化期:出血1 月内;④完全溶解期:出血3 月后。本例孕妇2 周前胎儿颅内超声显示未见明显异常改变,且孕妇有明确摔伤史,结合胎儿蛛网膜下腔大量透声欠佳液性无回声,脑组织显著受压,考虑为蛛网膜下腔内Ⅲ型(重型弥漫性)出血,且摔伤后即刻行超声,出血时间较短,考虑出血为新鲜出血期;硬脑膜窦内异常回声,考虑可能为硬脑膜窦破裂出血所致。综合考虑为孕妇外伤所致胎儿蛛网膜下腔Ⅲ型出血(新鲜出血期)。孕妇实验室检查提示白细胞计数及中性粒细胞百分比增高,可能为胎儿颅内出血造成宫内缺氧,胎儿肛门括约肌松弛,胎粪提前排出,造成羊水污染,继而引起孕妇感染所致。
由于SAH 缺乏特异性的临床症状,产前超声检查是检出此病的首选方法。超声表现因部位、严重程度和发生时间而异。产前SAH 应与其他颅内病变相鉴别。彩色多普勒在诊断和鉴别诊断方面具有独特的优势。在SAH 病例中,异常回声区无血流信号;如果在异常回声区采集到彩色血流信号,应与颅内肿瘤或颅内血管畸形等鉴别;SAH 的分型及分期与预后密切相关,早期诊断至关重要。新鲜出血期应加强监测,根据出血的分类,密切关注脑出血的范围;对于部分及完全液化期,如果病情较轻且趋于稳定,可以对胎儿进行密切随访;完全溶解期出血,首次超声检查易漏诊。弥漫性SAH 伴有重度弥漫性脑损伤者,其预后差。随着SAH 范围的扩大,势必压迫到脑内诸神经中枢,诱发脑血管痉挛,造成脑缺血缺氧,从而加重神经功能的损伤。此胎儿出血量较大,且压迫脑实质,在诊断过程中,孕妇有明确跌倒摔伤史,可能为胎儿大量出血的直接原因。孕妇及其家属咨询后,决定终止妊娠。因此,产前超声尽早对SAH 进行分期及分型,可以为临床预后提供重要依据。

