基于T1WI 增强全域直方图分析术前预测脑膜瘤脑侵犯的价值
刘显旺,谢一婧,韩 涛,孙 秋,薛彩强,李昇霖,邓 娟,周俊林
(兰州大学第二医院放射科 医学影像人工智能甘肃省国际科技合作基地,甘肃 兰州 730030)
脑膜瘤占所有颅内肿瘤的比例约为36.7%,是成人颅内最常见的原发性肿瘤[1-2]。脑膜瘤脑侵犯状态是影响脑膜瘤患者预后的重要因素之一[1,3],当脑膜瘤侵犯脑组织时,患者术后发生癫痫和出血的概率将会明显增加,此外,脑膜瘤脑侵犯(Meningioma brain invasion,MBI)患者术后复发率高达40%,明显大于脑膜瘤非脑侵犯(Meningioma non-brain invasion,MNBI)患者[1,4-5]。因此,术前准确评估脑膜瘤是否存在脑侵犯对于患者手术方案制定和改善预后至关重要。
T1WI 增强是诊断脑肿瘤的常规扫描序列,但传统的定性分析,使其在脑膜脑侵犯状态评估时所提供的信息有限。T1WI 增强全阈直方图分析通过对图像像素分布特征、空间特征及变化规律的分析,能从图像中检测和提取肉眼无法觉察的细微信息并进行量化,更有利于对肿瘤的生物学行为进行全面评估,从而为临床治疗方案选择提供更客观的参考指标[6-7]。目前,T1WI 增强直方图分析在脑肿瘤的诊断、鉴别诊断及预后评估之中已得到广泛应用[6-10]。本研究通过比较MBI 和MNBI 患者T1WI 增强直方图参数间的差异,旨在探讨基于T1WI 增强全阈直方图分析在脑膜瘤脑侵犯术前预测中的价值。
1 材料与方法
1.1 一般资料
回顾性分析2020 年1 月—2022 年2 月我院经手术病理证实并符合以下标准的患者。纳入标准:①病理诊断结果明确,并具有完整的临床及MRI 资料;②术前2 周内行脑部MRI 检查,扫描序列包括T1WI、T2WI 和T1WI 增强序列。排除标准:①在MRI检查前行手术或其他治疗;②MRI 图像质量差不能满足诊断需要。最终纳入55 例脑膜瘤患者,并根据手术病理结果提示是否存在脑侵犯,将患者分为MBI 组(WHO 2 级,18 例;WHO 3 级,7 例)和MNBI 组(WHO 1 级,20 例;WHO 2 级,10 例),MBI 组共25 例,包括男7 例和女18 例,年龄39~63 岁,平均(57.60±7.48)岁。MNBI 组共30 例,包括男14 例和女16 例,年龄19~67 岁,平均(51.10±11.84)岁。55 例脑膜瘤患者临床表现为头晕头痛者37 例,活动障碍或肢体麻木者11 例,另有7 例为体检时偶然发现。
1.2 检查方法
MR 检查采用Siemens 3.0T 扫描仪(Siemens Verio,Erlangen,Germany),所有患者均行头颅MR平扫及增强扫描。扫描序列和参数如下:T1WI(TR 250 ms,TE 2.48 ms,FOV 22 cm×22 cm,矩阵256×256,层厚5 mm,层间距1.0 mm)。T2WI(TR 4 000 ms,TE 96ms,FOV 22cm×22cm,矩阵256×256,层厚5mm,层间距1.0 mm)。经肘静脉高压团注对比剂(Gd-DTPA)0.1 mmol/kg(Bayer Schering PharmaAG,Berlin,Germany),流率3 mL/s,获得轴位、矢状位和冠状位T1WI 增强图像。
1.3 图像分析
调整窗宽和窗位,将患者的MRI 图像从PACS工作站上以BMP 格式导出。使用MaZda 软件(http://www.eletel.p.lodz.pl/mazda/)在轴位T1WI 增强图像上进行肿瘤全域的勾画和直方图分析[6]。所有病例均由2 名高年资神经影像诊断医师采用双盲法进行分析。勾画的感兴趣区(Regions of interest,ROI)包括肿瘤每个层面的所有信息,包括坏死囊变区,此外,考虑到部分容积效应的影响,ROI 勾画的区域应略小于肉眼可见的肿瘤边界[11]。勾画的区域用红色填充,软件自动生成并选择以下直方图参数:平均值(Mean)、变异度(Variance)、偏度(Skewness)、峰度(Kurtosis)、第1 百分位数(Perc.1%)、第10 百分位数(Perc.10%)、第50 百分位数(Perc.50%)、第90 百分位数(Perc.90%)、第99 百分位数(Perc.99%)。MBI和MNBI 组典型病例及其直方图见图1,2。

图1 女,51 岁,右侧额部脑膜瘤伴脑组织侵犯。图1a 为轴位平扫T1WI,肿瘤呈低信号。图1b 为轴位增强T1WI,肿瘤明显强化。图1c 为勾画肿瘤实质的轴位增强T1WI,ROI 以红色填充。图1d 为ROI 生成的肿瘤灰度直方图。图1e 为病理图,肿瘤细胞排列密集,细胞边界不清,核质比增加,核仁明显,易见核异常,核分裂象明显,并可见地图样坏死(HE)。Figure 1.Female,51 years old,MBI.Figure 1a shows the axial T1WI image,and the tumor has low signal.Figure 1b shows an axially enhanced T1WI with significant tumor enhancement.Figure 1c shows corresponding image with a freehand ROI covering the whole lesion (red area).Figure 1d shows histogram analysis of the ROI.Figure 1e shows the pathological image,with densely arranged tumor cells,indistinct cell borders,increased nucleoplasmic ratio,obvious nucleoli,easily visible nuclear abnormalities,obvious nuclear division,and visible map-like necrosis(HE).
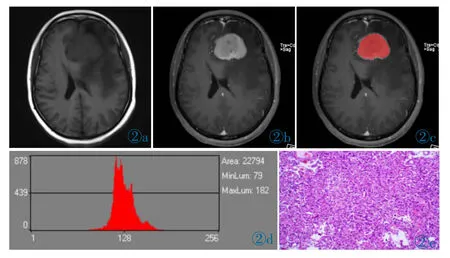
图2 女,45 岁,左侧大脑镰旁脑膜瘤不伴脑组织侵犯。图2a 为轴位平扫T1WI,肿瘤呈低信号。图2b 为轴位增强T1WI,肿瘤明显强化。图2c 为勾画肿瘤实质的轴位增强T1WI,ROI 以红色填充。图2d 为ROI 生成的肿瘤灰度直方图。图2e 为病理图,肿瘤细胞呈束状、漩涡状排列集,细胞边界清晰,核仁不大,核异型不明显(HE)。Figure 2.Female,45 years old,MNBI.Figure 2a shows axial T1WI,and the tumor is low signal.Figure 2b shows an axially enhanced T1WI with significant tumor enhancement.Figure 2c shows corresponding image with a freehand ROI covering the whole lesion (red area).Figure 2d shows histogram analysis of the ROI.Figure 2e shows the pathological image,the tumor cells are arranged in bundle and swirl sets with clear cell borders,small nuclei and insignificant nuclear heterotypes(HE).
1.4 统计学方法
所有数据均使用 MedCalc 软件(v.19.1,Mariakerke,Belgium)进行分析。采用组内相关系数(ICC)评估两名医师提取T1WI 增强全阈直方图参数的一致性。使用Shapiro-Wilk 检验分析直方图参数是否符合正态分布,符合正态分布的参数用均数±标准差的形式表示,组间差异以独立样本t 检验比较,非正态分布的参数使用中位数(上、下四分位数)的形式表示,组间差异以Mann-Whitney U 检验比较。绘制受试者工作特征(ROC)曲线对有统计学意义的直方图参数进行分析,获得曲线下面积(AUC)、敏感度、特异度、准确度、阳性预测值和阴性预测值以评估其在术前预测脑膜瘤脑侵犯中的价值。P<0.05 为差异有统计学意义。
2 结果
2.1 一致性评估
两名观察者对MBI 和MNBI 组进行肿瘤全域直方图分析获得的直方图参数均具有良好的一致性。平均值、变异度、偏度、峰度、第1 百分位数、第10 百分位数、第50 百分位数、第90 百分位数、第99百分位数间ICC 值分别为0.995,0.905,0.736,0.724,0.846,0.979,0.998,0.975,0.987。
2.2 组间直方图参数的比较
MBI 组直方图参数中的平均值、第1 百分位数、第10 百分位数、第50 百分位数、第90 百分位数、第99 百分位数均大于MNBI 组,且各参数间差异均具有统计学意义(P 均<0.05);而MBI 和MNBI 组间变异度、偏度、峰度的差异均无统计学意义(P=0.953,P=0.526,P=0.654)(表1)。

表1 MBI 组和MNBI 组组间直方图参数的比较
2.3 诊断效能评估
ROC 分析结果表明在术前预测脑膜瘤脑侵犯时,直方图参数中的平均值、第1 百分位数、第10 百分位数、第50 百分位数、第90 百分位数、第99 百分位数均显示出较高的鉴别诊断效能,其中第1 百分位数的鉴别诊断效能最佳,AUC 值为0.820,以137.00 作为最佳截止值时,其区分MBI 和MNBI 的敏感度、特异度、准确度、阳性预测值和阴性预测值分别为86.67%、68.00%、78.18%、76.50%和81.00%(表2 和图3)。

图3 T1WI 增强直方图参数术前评估脑膜瘤脑侵犯的ROC 曲线,第1 百分位数鉴别诊断效能最佳,AUC 值为0.820。Figure 3.ROC curve for preoperative assessment of meningioma brain invasion status with enhanced T1WI histogram parameters,and the Perc.1% provides the best diagnostic performance with an AUC of 0.820.

表2 直方图参数区分MBI 和MNBI 的ROC 曲线分析
3 讨论
MBI 是指脑膜瘤与邻近脑组织间缺乏结缔组织结构进行分隔,与脑膜瘤患者手术方式制定及患者预后密切相关[1]。对于存在脑组织受侵的脑膜瘤,常需要扩大手术切除范围以降低肿瘤术后复发风险[1-5,12]。此外,有研究表明,脑侵犯也是影响脑膜瘤患者术后发生癫痫和出血的重要危险因素[4,13]。鉴于脑膜瘤脑侵犯状态影响患者治疗决策及预后,如果术前能够准确预测和评估,对于手术方案制定及改善患者预后而言具有重要意义。
T1WI 增强是脑肿瘤患者的常规扫描序列,与先进的功能性磁共振成像方法,如DWI、PWI、APT 等相比,更广泛应用于各级医院就诊的脑肿瘤患者的诊断和评估之中,较其他扫描序列更易获取。此外,T1WI 增强成像相对于其它常规扫描序列,在充分展示病灶内部特征、更清晰显示病灶边界的同时,一定程度上还可以反映病灶的血供情况[7,14]。直方图分析是一种先进的医学图像后处理手段,能深层次的提取、反映和量化肿瘤的影像图像信息[15-16]。基于T1WI增强全阈直方图分析能可靠的提供整个肿瘤组织特征的定量信息,已经成为评估各种中枢神经系统肿瘤的重要方法。郑瑞平等[6]使用T1WI 增强全阈直方图参数鉴别间变型和非间变型室管膜瘤,结果发现非间变型室管膜瘤直方图参数中的平均值、变异度、第1 百分位数、第10 百分位数、第50 百分位数、第90 百分位数、第99 百分位数均低于恶性程度高、侵袭性强的间变型室管膜瘤,而偏度和峰度高于间变型室管膜瘤,提示T1WI 增强全阈直方图参数能作为脑肿瘤分级及恶性程度评估的重要指标。肿瘤细胞增殖的活跃程度与肿瘤的侵袭性密切相关,一般来说,随着肿瘤侵袭性的增加,瘤细胞增殖活跃程度也会随之增高,在引起肿瘤细胞数目和瘤周新生血管增多的同时,还会伴随新生血管结构和功能的改变,导致血管基底膜不完整,微血管通透性增加,对比剂更容易进入肿瘤组织,使肿瘤表现为较高的强化程度[17-19]。本研究结果显示,MBI 组直方图参数中的平均值第1 百分位数、第10 百分位数、第50 百分位数、第90 百分位数、第99 百分位数均大于MNBI组,且两组肿瘤间各参数间差异均具有统计学意义,提示脑膜瘤存在脑组织侵犯时,肿瘤细胞增殖活跃程度及肿瘤血供将会明显增加,与既往文献报道相符合[6]。本研究还发现,第1 百分位数、第10 百分位数、第50 百分位数、第90 百分位数、第99 百分位数区分MBI 和MNBI 的AUC 值随着百分位数的增加而降低,并以第1 百分位数鉴别诊断效能最佳,这与高鑫等[20]使用T1WI 增强直方图参数区分脑原发淋巴瘤与脑单发转移瘤研究结果相一致,提示脑肿瘤组织结构间的细微差异在较低灰度值范围内更加显著,换言之,较低水平的直方图百分位数或更有助于脑肿瘤的综合性评估。
直方图参数中的变异度、偏度和峰度分别用于反映直方图的分散性、对称性和形态,是评估肿瘤异质性及生物学行为的重要定量参考指标,对肿瘤的鉴别诊断和预后评估有重要作用[21-22]。Bohara 等[21]研究发现变异度能有效进行高级别脑膜瘤与低级别脑膜瘤的鉴别诊断。Baek 等[22]发现偏度和峰度是评估胶质母细胞瘤患者早期治疗反应的有效影像生物标志物。本研究中,MBI 和MNBI 的三个参数之间均未发现统计学差异。一方面可能是由于本研究纳入的MBI 和MNBI 包含不同病理级别的多个组织学亚型的脑膜瘤,各亚型脑膜瘤组织学成分较为复杂,从而影响了直方图的空间分布;另一方面,也可能与本研究纳入的样本量相对较少有关。
本研究的局限性:首先,本研究为单中心的回顾性研究,纳入的样本量相对较少;其次,受入组患者数量影响,本研究未探讨不同病理分级MBI 和MNBI 间T1WI 增强全阈直方图参数间差异;此外,受技术条件限制,本研究内容中未纳入对脑膜瘤瘤周区域的分析。因此,未来将联合多个中心、扩大样本量,并纳入瘤周区域进行更深入的研究。
综上所述,本研究结果表明,基于T1WI 增强全阈直方图分析能在术前有效预测脑膜瘤脑侵犯状态,从T1WI 增强直方图参数中获得的第1 百分位数,对于脑膜瘤脑侵犯具有较高的预测效能。

