2016—2020年莱芜区国家免费孕前检查乙肝、梅毒检测结果分析
薛爱凤
济南市莱芜区妇幼保健计划生育服务中心,山东济南 271100
为保障母婴安全,减少出生缺陷发生,提高出生人口素质,我国从2010年开始为准备怀孕的夫妇提供免费孕前优生健康检查(孕前检查)。自此国家免费孕前优生健康检查工作在全国各地陆续开展。国家免费孕前优生健康检查项目包括病史询问、体格检查、实验室检查(乙肝5项血清学检测、梅毒螺旋体抗体检查等)以及妇科超声检查等。其中乙肝5项血清学检测、梅毒螺旋体抗体检查有助于了解待孕夫妇乙肝、梅毒的感染状况,可以有针对性的进行优生指导并采取综合性的干预措施,能有效阻断母婴传播[1-2]、预防出生缺陷的发生。为了解该地区免费孕前优生健康检查育龄夫妇乙肝、梅毒的感染状况,为乙肝、梅毒的防控及孕前保健服务工作提供科学依据,现选取2016年1月—2020年12月间自愿到莱芜区妇幼保健计划生育服务中心进行免费孕前优生健康检查的育龄夫妇共26 046人的乙肝、梅毒检测结果进行回顾性分析,现报道如下。
1 资料与方法
1.1 一般资料
选取近5年自愿到莱芜区妇幼保健计划生育服务中心进行免费孕前优生健康检查的育龄夫妇共26 046名作为研究对象,其中男性9 635名,女性16 411名。
1.2 方法
对26 046名孕前检查者的新鲜血清,用由英科新创科技有限公司生产的乙肝五项检测卡(胶体金法),对乙肝表面抗原(HBsAg)、表面抗体(HBsAb)、e抗原(HBeAg)、e抗体(HBeAb)、核心抗体(HBcAb)等5项指标进行检测;用丙氨酸氨基转移酶(ALT)测定试剂盒(IFCC法)对谷丙转氨酶(ALT)进行检测;用梅毒螺旋体抗体检测试剂对梅毒螺旋体特异性抗体进行检测(TPPA)。操作及结果判断严格按试剂盒内说明书进行。
1.3 统计方法
应用SPSS 19.0统计学软件进行数据分析,计数资料用[n(%)]表示,采用χ2检验,P<0.05为差异有统计学意义。
2 结果
2.1 2016—2020年孕前检查HBsAg检测结果
26 046名体检者中,HBsAg阳性者有495例,HBsAg阳性率为1.90%;2016—2020年HBsAg阳性率分别为1.31%、3.15%、1.98%、1.32%、1.64%;2017年HBsAg阳性率最高,自2018年呈下降趋势,不同年份HBsAg阳性率比较差异有统计学意义(χ2=69.590,P<0.05),2019—2020年比较差异无统计学意义(χ2=1.520,P>0.05),见表1。

表1 2016—2020年孕前检查HBsAg检测结果[n(%)]
2.2 2016—2020年孕前检查不同性别HBsAg检测情况
26 046名体检者中,HBsAg阳性伴谷丙转氨酶(ALT)>40 U/L共40例,其中男性28例,女性12例。夫妇双方同时HBsAg阳性3对。男性体检例数为9 635名,HBsAg阳性例数为189例,HBsAg阳性率为1.96%,2016—2020年孕前检查男性HBsAg阳性率分别为1.33%、3.20%、2.11%、1.73%、1.81%。女性体检例数为16 411名,HBsAg阳性例数为306例,HBsAg阳性率为1.86%,2016—2020年孕前检查女性HBsAg阳性率分别为1.31%、3.13%、1.87%、0.91%、1.49%。不同性别HBsAg阳性率差异无统计学意义(χ2=0.310,P>0.05)。见表2。
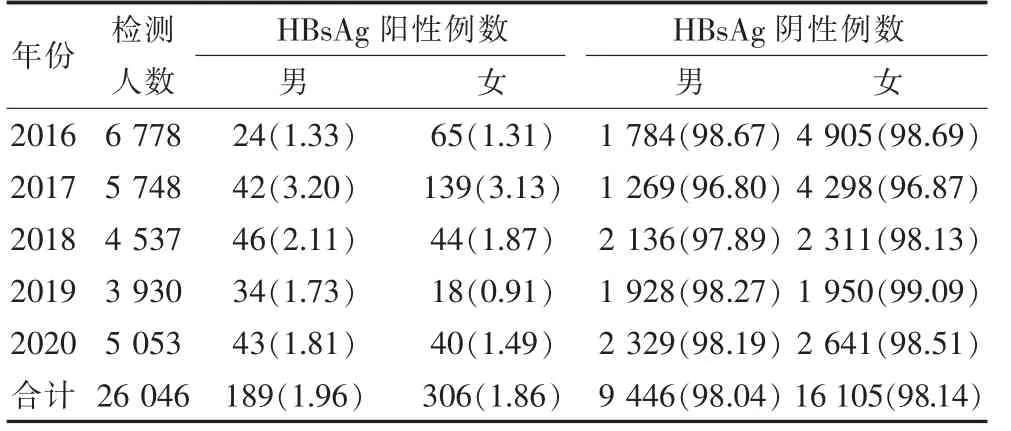
表2 2016—2020年孕前检查不同性别HBsAg检测结果[n(%)]
2.3 2016—2020年孕前检查HBsAg阳性标本乙肝5项不同模式检测情况
2016—2020年孕前检查HBsAg阳性标本共检出6种感染模式,其中以HBsAg+、HBeAb+、HBcAb阳性(小三阳)279例(模式1)为主,其次是HBsAg+、HBcAb阳性109例(模式2),第三位是HBsAg+、HBeAg+、HBcAb阳性(大三阳)67例(模式3),分别占HBsAg阳性的56.36%、22.02%、13.54%。其他模式(模式4、5、6)占HBsAg阳性的8.08%。男性体检者中共检出5种乙肝感染模式,女性体检者中共检出6种乙肝感染模式。不同性别乙肝感染模式均以“小三阳”模式所占比例最高。见表3。
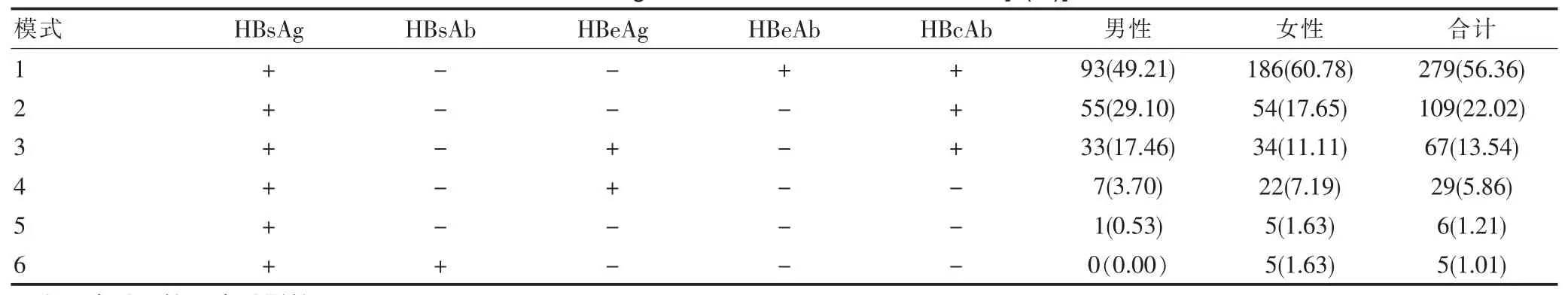
表3 HBsAg阳性标本乙肝5项不同模式分析[n(%)]
2.4 2016—2020年孕前检查梅毒检测结果
26 046名体检者中梅毒螺旋体抗体阳性者52例,阳性率为0.20%。夫妇双方同时梅毒螺旋体抗体阳性2对。2016—2020年梅毒螺旋体抗体阳性率分别为0.19%、0.26%、0.31%、0.08%、0.14%。不同年份梅毒螺旋体抗体阳性率比较差异无统计学意义(P>0.05),见表4。
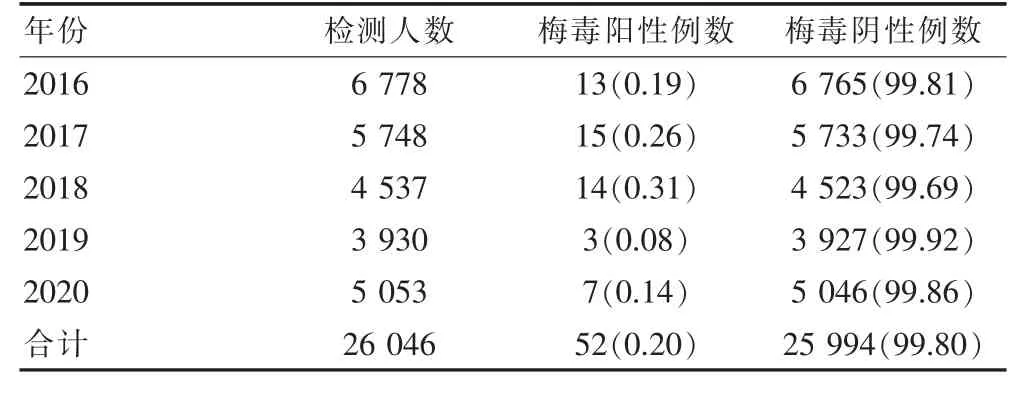
表4 2016—2020年孕前检查梅毒检测结果[n(%)]
2.5 2016~2020年孕前检查不同性别梅毒检测情况
9 635名男性体检者中梅毒螺旋体抗体阳性者18例,阳性率为0.19%。2016—2020年梅毒螺旋体抗体阳性率分别为0.17%、0.15%、0.23%、0.10%、0.25%,2019年梅毒螺旋体抗体阳性率最低,2020年最高。16 411名女性体检者中梅毒螺旋体抗体阳性者34例,阳性率为0.21%。2016—2020年梅毒螺旋体抗体阳性率分别为0.20%、0.29%、0.38%、0.05%、0.04%,自2016—2018年梅毒螺旋体抗体阳性率呈逐年升高的趋势,2019年开始呈下降趋势。不同性别梅毒螺旋体抗体阳性率比较差异无统计学意义(χ2=0.130,P>0.05)。见表5。

表5 2016—2020年孕前检查不同性别梅毒检测情况[n(%)]
3 讨论
乙型病毒性肝炎(乙肝)是由乙型肝炎病毒(HBV)感染引起的以肝脏炎症病变为主,并引起多器官损害的一种传染病[3],是一种严重危害人类健康的世界性传染病。人体感染HBV后会出现HBsAg、抗HBs、HBeAg、抗HBe、抗HBc等一系列血清标志物,HBsAg是HBV感染的特异性标志,只要HBsAg阳性即可诊断为现症HBV感染[4]。我国曾经是乙型肝炎病毒感染的高流行区,1992年的流行病学调查结果显示我国的HBsAg阳性率为9.75%,近年来随着乙肝综合防控工作的开展,我国乙肝病毒的感染率在逐渐下降。2006年的调查结果显示阳性率为7.18%。乙肝的传播途径有母婴传播、血液、体液传播等,其中母婴传播是乙型病毒性肝炎重要的传播途径之一[5],约有35.00%~50.00%的HBsAg携带者是由母婴传播引起的[6]。初次感染HBV的年龄越小,慢性携带率越高。慢性乙肝是HBV感染的一种严重后果,HBV又与肝硬化和原发性肝癌密切相关[7]。因此孕前进行乙肝病毒的检测、对乙肝的防控及优生优育意义重大。
该研究结果显示:近5年来,该地区孕前优生检查育龄夫妇HBsAg阳性率为1.90%,低于全国一般人群平均水平。2017年HBsAg阳性率最高,自2018年呈下降趋势,这可能与2016年国家全面放开二孩生育政策后,2017年查体人群的年龄偏大有关。文献报道,天津市滨海新区孕前优生检查夫妇HBsAg阳性率为2.75%,其中男性HBsAg阳性率为3.38%、女性为2.15%[8];济宁地区孕前优生检查夫妇HBsAg阳性率为5.7%,其中男性HBsAg阳性率为6.9%、女性为4.4%[9],该地区孕前优生检查育龄夫妇HBsAg阳性率及不同性别HBsAg阳性率均低于以上地区,且该地区不同性别HBsAg阳性率差异无统计学意义(P>0.05),与以上地区不同性别HBsAg阳性率差异有统计学意义(P<0.05),的研究结果也有所不同,说明不同地区的HBV感染状况不同,HBV感染存在地区差异。
该调查结果显示:该地区孕前优生检查育龄夫妇乙肝感染模式以“小三阳”为主,其次是HBsAg及HBcAb阳性,第三位是“大三阳”,这与其他地区的以“小三阳”为主,其次是“大三阳”的研究结果略有不同[10-11]。有研究表明,妊娠期乙肝患者病毒载量与孕周呈正相关[12]。因此对HBsAg阳性的待孕夫妇应在孕前进行病毒载量的检测,及时采取治疗、预防和干预措施。HBsAg阳性的女性在病毒载量高的情况下应避免怀孕,待病情稳定时再指导怀孕。
ALT在肝细胞损伤时会释放进入血液中,是目前临床上最常用的反映肝细胞功能是否正常的指标。该研究结果显示:HBSAg阳性伴ALT>40 U/L共有40例,说明这40例在HBV感染的同时伴有肝功能损害。因此建议这部分人采取避免劳累、避免饮酒,避免应用对肝脏有损害的药物,必要时辅以适当药物治疗的综合性治疗措施。该研究发现有3对夫妇双方同时HBsAg阳性,这可能是一方为HBsAg阳性,通过交叉感染对方所致,因此应加强婚前医学检查,让适龄青年参加婚检,筛查男女双方HBsAg,如果发现一方为HBsAg阳性者,应采取必要的防控措施,避免交叉感染。
育龄妇女感染HBV不仅会造成母婴传播,而且妊娠合并乙肝病毒感染是常见的高危妊娠之一,对母亲可致产后出血、DIC等,可直接威胁产妇生命,孕产妇病死率高达18.3%[13];因此应加大孕前优生检查的力度,及早发现乙肝患者,给予规范化的治疗。特别是患急性乙肝的女性建议至少应在肝炎痊愈后半年,最好两年后再妊娠。对HBsAg阳性的育龄妇女加强围产期保健,及时采取包括新生儿出生24 h内注射乙肝疫苗和乙肝免疫球蛋白等预防和干预措施,阻断母婴传播,保证母婴安全。
梅毒是由苍白密螺旋体引起的慢性全身性传播疾病,是严重危害人类健康的重要的性传播疾病,在世界范围均有分布。梅毒在我国已基本消灭,但近年来随着性传播疾病的流行,梅毒感染率又有上升的趋势[14-15],文献报道,2010—2012年我国“国家免费孕前优生健康检查项目”的31个省、市、自治区220个试点县的21~49岁男性梅毒螺旋体初筛异常的检出率为0.37%[16];2015—2016年31个省(直辖市)国家免费孕前优生健康检查待孕女性人群梅毒螺旋体总阳性率为3.53‰[17]。该研究结果显示:近5年来,该地区孕前优生检查的育龄夫妇梅毒螺旋体抗体阳性率为0.20%,男性阳性率为0.19%,女性阳性率为0.21%,低于全国平均水平。该地区孕前检查女性梅毒螺旋体抗体阳性率与东营地区[18]相近而明显高于青岛东区[14],说明受社会、经济等因素的影响,其发病情况各地存在一定差异。该调查发现,不同年份、不同性别梅毒螺旋体抗体阳性率差异无统计学意义(P>0.05),男性梅毒螺旋体抗体阳性率呈波动状态,2020年阳性率最高,提示该地区梅毒防控形势严峻。
梅毒螺旋体感染人体后会出现非梅毒螺旋体抗体(非特异性抗体)和梅毒螺旋体抗体(特异性抗体)。梅毒血清学检查包括非梅毒螺旋体抗原血清实验(TRUST)和梅毒螺旋体抗原血清实验(TPPA)。非梅毒螺旋体抗原血清实验主要是检查患者有无抗脂质抗体(反应素即非特异性抗体)存在,敏感性高,特异性低,滴度变化是反应疾病进展,治疗效果、复发或再感染的重要指标,为筛查实验。梅毒螺旋体抗原血清实验是测定血清梅毒螺旋体特异性抗体,为确诊实验。该研究采用的是梅毒螺旋体抗原血清实验,因此对梅毒螺旋体抗体阳性的夫妇需转诊到上级医院做进一步诊断(TPPA+TRUST),根据诊断结果指导怀孕。
梅毒最主要的传播途径为性接触传播,该调查发现,夫妇双方同时梅毒螺旋体抗体阳性2对,可能是夫妇一方患梅毒感染另一方所致,因此应加强梅毒防控知识的宣教,避免交叉感染。除此之外,患梅毒的孕妇也可通过胎盘将梅毒螺旋体传给胎儿,可引起晚期流产、早产、死产或分娩先天梅毒儿等严重后果。资料表明,早期确诊梅毒,并规范开展妊娠期驱梅治疗和随访,能有效改善妊娠合并梅毒产妇的妊娠结局[19-20]。因此,要加强孕前优生健康检查的力度,及早发现梅毒患者,及时进行治疗、干预和预防,阻断梅毒的传播。
综上所述,孕前优生健康检查可以了解待孕夫妇双方的健康状况,及早发现相关疾病并及时采取预防和干预措施,对优生优育意义重大。因此应加强孕前优生宣传力度,提高孕前优生检查率,减少出生缺陷发生,提高出生人口素质。

