非HIV患者播散性马尔尼菲篮状菌感染并溶骨性破坏1例
黄春兰 韦文飞 马丽梅
(柳州市人民医院检验科,柳州 545001)
1 临床资料
患者,女,52岁,因“发热伴肩关节疼痛1个月余”于2019年6月28日住院。患者1个月前无明显诱因下出现发热,白天发热明显,发热前有明显畏寒、寒战,伴左肩关节疼痛、活动障碍。急性痛苦病容,神志清楚,右颈前、腹部、右腹股沟分别可见一脓点,一脐凹样皮疹和脓点,全腹无压痛、反跳痛,局部皮肤无红肿、波动、压痛。曾到外院检查和治疗,先后予头孢呋辛、阿奇霉素、青霉素、阿米卡星等抗感染治疗仍反复发热。患者自发病以来,精神状态、体力、食欲差,体重减轻6 kg。既往体健,否认高血压、糖尿病、冠心病、外伤史等病史。体格检查:体温39.9℃,心率97次/分,呼吸20次/分,血压98/60 mmHg。入院诊断:①脓毒症。②血象异常、发热查因:急性白血病?淋巴瘤?③关节疼痛查因:化脓性关节炎?反应性关节炎?
实验室检查 白细胞计数 29×109/L(3.5~9.5×109/L),血红蛋白测定 71.0 g/L(130~175 g/L),血小板计数 379×109/L(100~300×109/L),降钙素原 0.900 ng/L(0~0.046 ng/mL),超敏C反应蛋白100.37 mg/L,CD4绝对计数393/μL(550~1400/μL),CD8绝对计数242/μL(320~1250/μL),CD4∶CD8比值为1.62,CD3绝对计数647/μL(955~2860/μL),IgG含量测定35.510 g/L,补体C3含量测定1.13g/L,补体C4含量测定0.19 g/L,肝功能、心肌酶、血糖、血脂、血气未见异常,HIV抗体、梅毒抗体、乙肝五项、抗“O”、类风湿因子等均阴性,抗核抗体(ANA)1∶80中等阳性(++),抗SSA抗体(+),抗SSB抗体(±),血清蛋白电泳未见异常,骨髓细胞学显示骨髓增生活跃,痰培养未培养出病原菌,痰涂找抗酸杆菌阴性,PPD皮试、T-spot、γ-干扰素抗体(+)。
影像学检查 肩关节CT显示左侧肱骨头大片状骨质破坏性改变,骨皮质边缘连续中断,左侧肱骨头髓腔密度影增高,倾向于恶性骨肿瘤性病变(转移瘤?骨肉瘤?淋巴瘤?);左肩关节(见图1)MRI增强显示左肩构成骨弥漫性骨质信号异常,首先考虑同源性病变,感染性病变可能性大,左肩关节周围脓腔形成,待排转移性肿瘤病变,左侧肩关节、肩峰下滑膜囊少量积液;全身骨显影显示双侧肩关节区、双侧肱骨上段、多根肋骨及腰椎、骨盆多处、双侧股骨中段髓腔见多发放射性异常浓聚,全身多发骨代谢异常增高,考虑感染性病变;肺部CT可见两肺多发斑片状、条索状、结节状及磨玻璃样密度增高影,两侧胸腔见弧形液性低密度影(见图2),考虑两肺感染,两侧胸腔中等积液;心脏彩超未见明显异常。
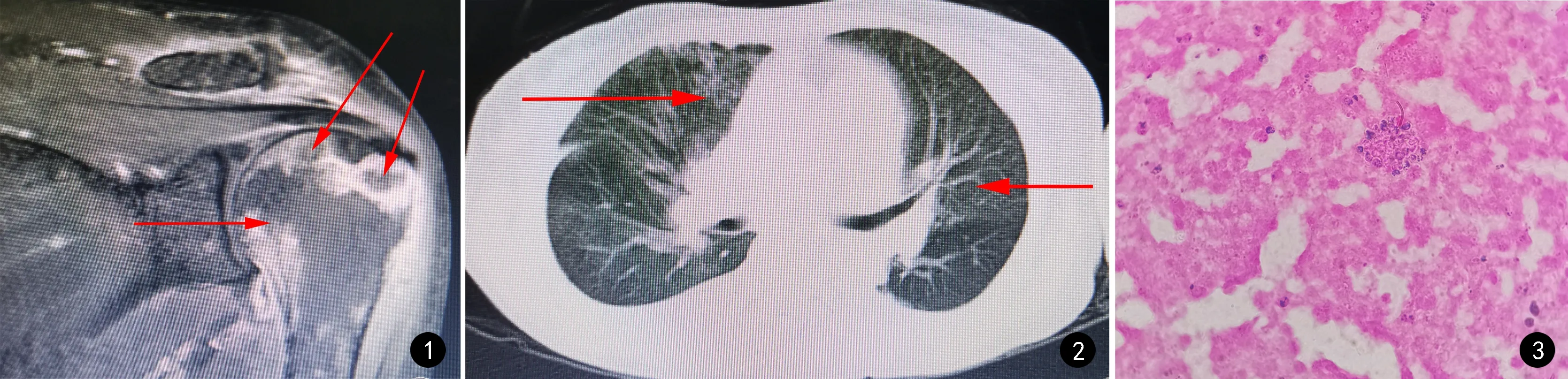
图1 左肩关节MRI提示脓腔 图2 肺部CT提示两肺感染 图3 肩关节脓液革兰染色原始涂片(×1 000)Fig.1 MRI image of left shoulder joint showed pus cavity Fig.2 CT image showed infection of both lungs Fig.3 Gram's staining of pus from articulatio humeri(×1 000)
微生物检查 入院后第5天行左肩关节液穿刺做微生物检查,穿刺液为土灰色脓液,肩关节脓液革兰染色原始涂片可见着色不均匀、形态大小不一、不规则形状的紫色真菌孢子被大量变性坏死脓细胞吞噬(见图3),脓液接种沙堡弱培养基后分别放置25℃、35℃温箱进行双相性培养,25℃培养第3天可见黄绿色丝状真菌生长,整个平板均呈酒红色,菌落蚀琼脂,乳酸酚棉兰染色镜下可见典型的帚状枝,双轮或单轮生,分生孢子卵圆形或圆形,有明显的孢子间连体,35℃培养第5天菌落为圆形、乳白色、表面光滑湿润、边缘整齐的酵母样菌落,菌株进一步经 rDNA 基因转录间隔区(internal transcribed spacer,ITS)鉴定为马尔尼菲篮状菌。该患者入院后第1天抽外周血做需氧培养,血培养瓶于第14天报阳,经双相性培养5 d后经鉴定同样为T.marneffei。
诊断 播散性马尔尼菲篮状菌病。
治疗和预后 因患者发热伴肩关节疼痛1个月余,外院先后予头孢呋辛、阿奇霉素、青霉素等抗阳革兰性菌治疗,入院后实验室检查痰涂找抗酸杆菌阴性、T-spot均阴性,排除结核,考虑感染源主要为革兰阴性菌,2019年6月28日第1天予亚胺培南抗感染治疗,但患者仍反复发热。后予加用利奈唑按联合亚胺培南抗感染治疗1周,未见好转。7月6日会诊后提议行左肩关节液穿刺做病原学涂片和培养,并更换用美罗培南联合利奈唑胺。7月7日实验室肩关节脓液涂片报可见大片真菌病灶,考虑合并真菌感染,加用伏立康唑注射液抗真菌治疗,继续予利奈唑胺联合美罗培南抗细菌治疗,7月8日入院后的第10天患者血压下降、氧饱和度下降,继发脓毒性休克,病情危重,当实验室肩关节脓液报培养出马尔尼菲篮状菌后紧急停用伏立康唑,换用两性霉素B脂质体抗真菌和哌拉西林他唑巴坦抗感染治疗同时补充白蛋白、酌情利尿等处理,转感染科继续以此方案治疗1个月后,患者左肩关节活动较前好转,无发热、畏寒、寒战等,心率79次/分,生命征正常,白细胞计数 8.94×109/L,超敏C反应蛋白 0.66 mg/L,于8月7日病情好转出院,出院带药:伊曲康唑胶囊 0.2 g,1次/12 h,伊曲康唑需服用至少半年,不能自行停药,定期到我科门诊复诊。但该患者出院后2年内又因其它原因住院3次,最后1次住院以右上肢肿痛、右眼肿痛入院,患者右上肢脓肿分泌物经宏基因组测序为鸟-胞内分枝杆菌,虽然外周血培养未培养出T.marneffei,但也有可能因长期使用抗真菌治疗抑制T.marneffei的生长,造成假阴性,住院期间的临床诊断为脓毒血症休克。该患者此次出院6个月后死亡,死亡原因很可能是鸟-胞内分枝杆菌合并T.marneffei感染。
2 讨 论
T.marneffei是艾滋病患者常见的条件致病菌之一[2],近年来国内非艾滋病患者感染T.marneffei的报道逐年增加[3-11],非艾滋病患者感染T.marneffei通常被认为是少见致病菌,且感染者症状复杂,如无正确的诊断,会延误患者的治疗。本例患者为非HIV感染的宿主,CD4+、CD8+细胞数绝对值较正常值略低,感染T.marneffei后主要的临床症状以左肩关节脓肿、左侧肱骨头骨质破坏性、全身多发骨感染为主,表现有反复高热、持续的白细胞、超敏C反应蛋白和降钙素原显著增高,临床表现缺乏特异性,在没有明确的病原学诊断下,医生易误诊为细菌性化脓性关节炎,经验用抗细菌感染的药物(亚胺培南和利奈唑胺等)。本例患者曾周转外院抗革兰阳性菌治疗1周无效,后转到本院,使用抗革兰阴性和阳性菌广谱药后1周病情并无好转,反而出现脓毒性休克,所以明确病因,寻找正确的病原学非常重要。有研究报道[12]非HIV患者感染T.marneffei重要临床特征之一是骨痛及溶骨性破坏,占发病数的1/4以上,真菌引起多发性溶骨破坏极少见,本例不仅引起多发性溶骨破坏而且还有全身播散性血流感染,但血流感染常无明显临床特征,只有溶骨性病灶才出现明显的疼痛和压痛,溶骨性病变的发生机制可能与患者在细胞免疫功能正常情况下强烈的炎症反应导致白细胞大量聚集并释放大量白细胞水解酶有关。当出现溶骨性破坏时,极易误诊为骨肿瘤、结核等,抗结核治疗效果不佳常常考虑为非结核分枝杆菌感染或耐药菌株及转移瘤等。有研究[13]发现在正常健康宿主体内针对T.marneffei会产生特异性IgG抗体,发挥体液免疫防护作用,本例患者免疫球蛋白明显升高,并以IgG升高为主,两者是否为同一物质,有待进一步研究。
马尔尼菲篮状菌病临床表现复杂多样,无特异性,骨、关节病变在马尔尼菲篮状菌病中的发生尚未受到重视,据邓卓霖[12]报道感染T.marneffei并溶骨破坏6例全部死亡,死亡率非常高,本例患者出院两年后也死亡,虽然早期找到病原菌,也得到有效抗真菌治疗,但后期还合并鸟-胞内分枝杆菌感染,预后差,原因可能和自身血浆γ-干扰素抗体阳性有关。据文献研究报道非HIV患者感染马尔尼菲篮状菌94.8%γ-干扰素抗体阳性,γ-干扰素抗体增高是成年免疫缺陷发病和胞内病原菌感染的高风险因素,患者通常表现为慢性播散性感染和NTM合并感染,尽管抗真菌治疗的结果良好,但易复发新的感染[14-15]。对此类病例临床医生应提高警惕,避免误诊漏诊。骨和关节肿痛虽有许多原因,但在马尔尼菲篮状菌病的流行区,如我国广西、广东、福建等地,当出现全身多发脓肿同时合并多发性溶骨破坏,伴外周白细胞明显增高及多器官功能损害,应高度怀疑T.marneffei,积极寻找病因,通过标本的涂片染色和双相性培养或组织病理学可以诊断该菌,应尽快明确诊断及时治疗,及早应用抗真菌药物,以降低死亡率。

