新生儿混合性念珠菌/细菌血流感染相关因素分析
谢朝云 李文华 杨忠玲
(1.贵州医科大学第三附属医院急诊科,都匀 558000;2.贵州医科大学第三附属医院新生儿科,都匀 558000;3.贵州医科大学第三附属医院检验科,都匀 558000)
新生儿血流感染为病原体侵入血液所引起的新生儿全身性感染,是新生儿死亡原因之一[1-2]。新生儿由于免疫系统尚未发育成熟,对病原体入侵抵抗能力较弱,随着医疗技术进步、侵入性诊疗措施与抗菌药物的广泛使用等因素新生儿念珠菌血流感染显上升趋势[3]。其中念珠菌与细菌混合感染 (混合性念珠菌血流感染)也随之增多,给其诊断与治疗带来困难,直接影响预后,但由于念珠菌和细菌之间存在拮抗或协同作用,不易监测而不被临床所重视[4],其临床研究也比较少。本研究对新生儿混合性念珠菌血流感染病原菌分布相关因素进行分析,报道如下。
1 资料与方法
1.1 临床资料
以2013年3月—2020年6月225例念珠菌血流感染患儿作为研究对象,其中男151例,女74例,日龄1~25 d,平均日龄(7.52±4.63)d。
1.2 研究方法
回顾调查225例念珠菌血流感染患儿临床资料,包括性别、出生体重、出生胎龄、发病日龄、有无宫内窘迫、胎膜早破、羊水污染、喂养方式、胎数、生产方式、APACHEⅡ评分、Apagar评分、感染类型、原发病灶、住院时间、入住NICU时间、侵入性治疗、更换抗菌药物种数、联合使用抗菌药物种数、抗菌药物使用天数、血红蛋白、总胆红素、血清白蛋白、是否发生混合性念珠菌血流感染等。血流感染诊断标准[5]:参照《儿童/新生儿血流感染的定义及诊断(2009)》诊断。念珠菌血流感染诊断标准:①符合血流感染诊断。②检出至少1种念珠菌。混合性念珠菌感染诊断标准[6]:①符合念珠菌血流感染。②在同一培养瓶中分离出念珠菌与细菌,或血流中分离出念珠菌,并于48 h内在其他血流标本中分离出细菌。医院感染诊断标准[7]:按照《医院感染诊断标准》(试行)进行。纳入标准:①诊断为血流感染。②感染病原菌中含有念珠菌。③日龄≤28 d。 排除标准:①病史记录不详。②患1型糖尿病等免疫缺陷性疾病。③未做病原学监测患儿。
病原菌鉴定 采用无菌操作方法采集不同部位8~10 mL血流标本2份注入血液培养瓶中,立即送检,病原菌分离培养按《全国临床检验操作规程(第3版)》操作,用法国梅里埃公司生产的VITEK-2型微生物菌种鉴定系统与配套试剂进行菌种鉴定。质控菌株为铜绿假单胞菌ATCC27853与金黄色葡萄球菌ATCC25923,购自国家卫生健康委临床检验中心。
1.3 统计学方法

2 结 果
2.1 检出病原菌情况
2013年3月—2020年6月收治血流感染患儿3 827例,其中念珠菌血流感染225例,念珠菌血流感染发生率为5.87%;在225例念珠菌血流感染新生儿中,共分出227株念珠菌,其中白假丝酵母菌155株、热带假丝酵母菌56株、克柔假丝酵母菌12株、光滑假丝酵母菌4株,分别占68.28%、24.67%、5.29%、1.76%。在225例念珠菌血流感染患儿血流培养中分离出细菌66例(73株),其中分离单株细菌59例,2株细菌7例,未分离出2株以上细菌病例,革兰阳性菌47株,占64.38%,以金黄色葡萄球菌为主,革兰阴性杆菌26株,占35.62%,以鲍曼不动杆菌为主(见表1)。新生儿混合性念珠菌血流感染发生率为29.33%。
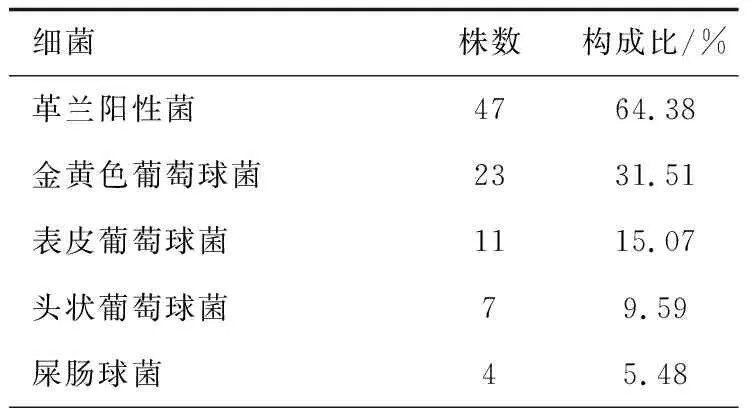
表1 新生儿混合性念珠菌血流感染细菌分布Tab.1 Bacterial distribution of mixed Candida/bacterial bloodstream infection in neonates
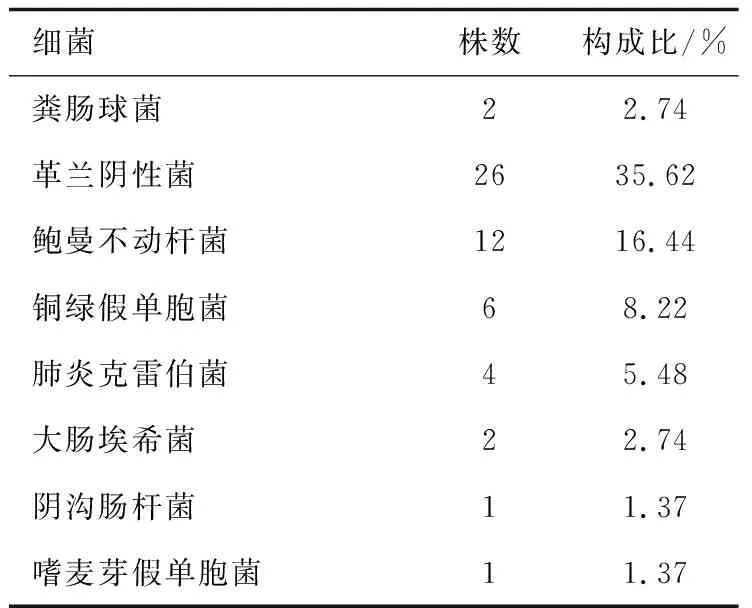
(续表)
2.2 新生儿混合性念珠菌血流感染单因素分析
对225例念珠菌血流感染新生儿混合性念珠菌感染单因素分析显示,出生胎龄(<37周)、出生体重(<2 500 g)、发病日龄(<7 d)、羊水污染、宫内窘迫、Apagar评分(<7分)、感染类型(医院感染)、入住NICU时间(≥7 d)、胎膜早破、住院时间(≥14 d)、侵入性治疗、APACHEⅡ评分(≥15分)、更换抗菌药物种数(≥3种)、血清白蛋白(<30 g/L)等14个因素是新生儿混合性念珠菌血流感染的相关因素(P<0.05,见表2)。
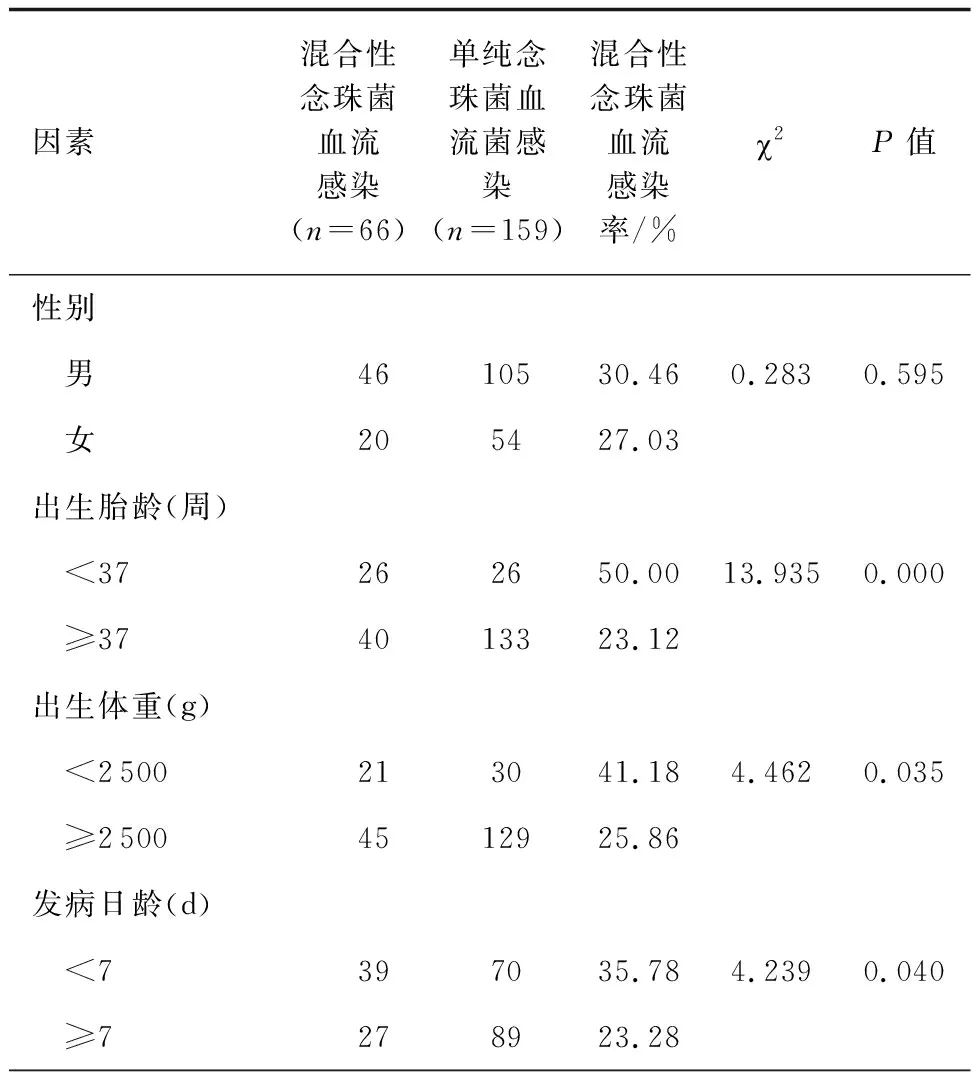
表2 新生儿混合性念珠菌血流感染单因素分析Tab.2 Univariate analysis of mixed Candida/bacterial bloodstream infection in neonates
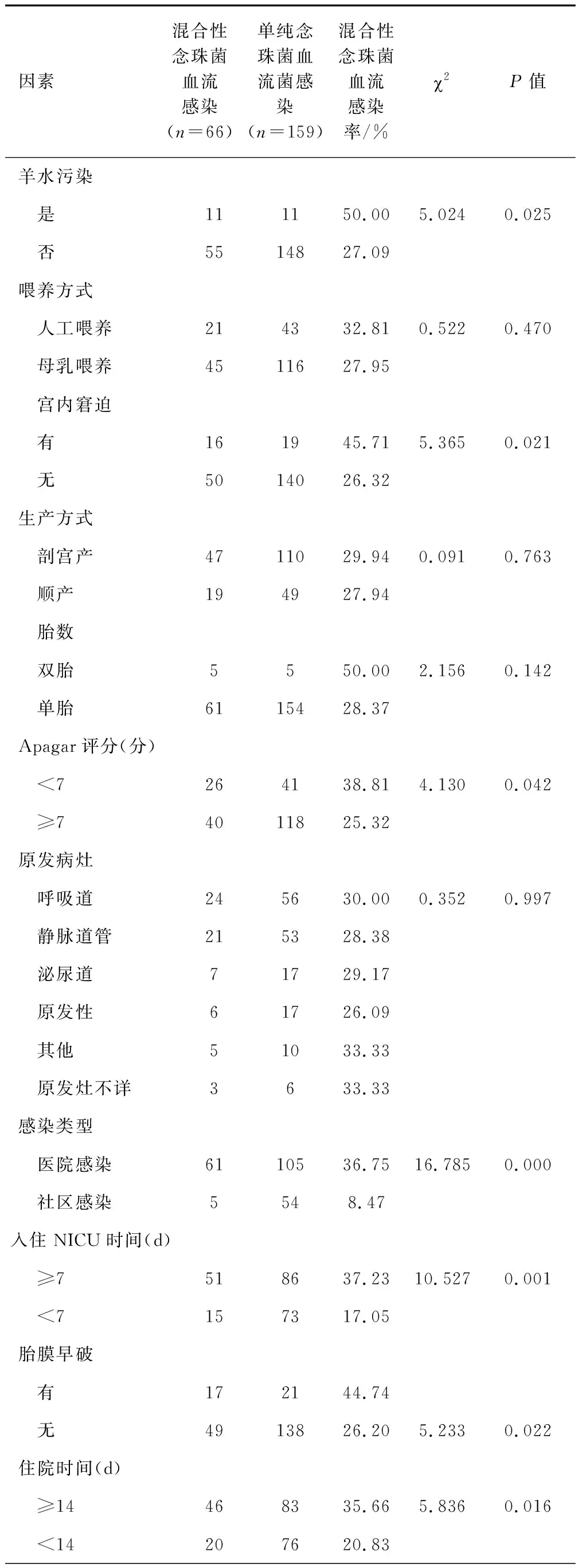
(续表)

(续表)
2.4 新生儿混合性念珠菌血流感染logistic多因素回归分析
筛选出相关单因素带入多因素logistic回归模型分析显示,出生胎龄(<37周)、感染类型(医院感染)、入住NICU时间(≥7 d)、住院时间(≥14 d)、侵入性治疗、APACHEⅡ评分(≥15分)、更换抗菌药物种数(≥3种)是新生儿混合性念珠菌血流感染独立危险因素(P<0.05,见表3)。

表3 新生儿混合性念珠菌血流感染多因素Logistic回归分析结果Tab.3 Multivariate logistic regression analysis on neonatal mixed Candida/bacterial bloodstream infection
3 讨 论
混合性念珠菌血流感染是指混合性念珠菌/细菌血流感染[4]。新生儿由于免疫功能尚未发育成熟,念珠菌血流感染发生率较其他年龄组高[8],常表现为混合性念珠菌血流感染而影响治疗与预后。但由于念珠菌和细菌之间存在协同或拮抗相互作用,混合性念珠菌血流感染患者血培养时同时检出念珠菌与细菌较少,不易得出明确诊断,而不被临床所重视。本研究中新生儿混合性念珠菌血流感染发生率为29.33%,与Klotz等[9]的报道相近,提示新生儿混合性念珠菌血流感染是新生儿科临床较为常见的血流感染类型,可能影响其临床用药与疗效,临床应予以重视。
本研究显示,2013年3月—2020年6月收治225例念珠菌血流感染患儿中其血培养检出的念珠菌属真菌以白假丝酵母菌多见,细菌分离出革兰阳性菌较多,其中金黄色葡萄球菌与疑固酶阴性葡萄球菌为主,与Bouza[10]等报道结果相似,与新生儿免疫功能发育尚未完善有关,临床治疗新生儿混合性念珠菌血流感染经验选用抗菌药物时应覆盖葡萄球菌与真菌药物[11]。
本研究中新生儿混合性念珠菌血流感染与临床多种因素相关,早产儿免疫防御不完善,发育尚未成熟,易被念珠菌与细菌同时感染引起混合性念珠菌血流感染,与 Kelly等[12]的报道相似。留置导尿、机械通气、深静脉置管、插胃管等临床常用的侵入性诊疗手段,可破坏人体正常皮肤黏膜屏障,防御功能受到破坏,为念珠菌与细菌入侵创造有利条件,使得混合性念珠菌血流感染上升,与Tan等[13]的研究相近。频繁更换抗菌药物可破坏正常菌群,使真菌与耐药性较高侵袭力较强的病原体得以繁殖与侵袭造成复数菌感染[14-15]。医院环境特殊,病原体定植较多,住院时间越长医院感染风险越大,院内感染复数菌感染较多,增加混合性念珠菌血流感染,与Benjamin与Mahieu等[16-17]报道相近。NICU定植病原体更多,环境特殊,入住NICU的患儿暴露于多种念珠菌与细菌环境中,更易引起混合性念珠菌血流感染[18]。患儿疾病危重程度与病原菌感染密切相关,APACHEⅡ评分越高提示患儿病情越重,越易被念珠菌与细菌侵入感染,形成混合性念珠菌血流感染[19]。
综上所述,新生儿混合性念珠菌血流感染相关因素较多,减少住院时间、入住NICU时间、频繁更换抗菌药物与侵入性诊疗,加强医院感染防控,减少医院感染发生,合理使用抗菌药物,减少盲目多次更换抗菌药物,关注低体重与危重患儿救治,是减少新生混合性念珠菌血流感染的主要措施。

