翼状胬肉切除联合角膜缘干细胞移植术治疗翼状胬肉的疗效观察
姜春辉,郭宣妮
翼状胬肉是眼表常见病、多发病,胬肉变大或覆盖瞳孔区可影响眼球运动、角膜散光、视力等,且其发病呈上升趋势,严重影响患者的健康及生活[1]。目前,手术切除是翼状胬肉的主要疗法,可有效改善患者病情,但其易导致眼表结构与功能损害而影响手术疗效,故如何更安全有效地治疗翼状胬肉是人们关注的热点[2]。角膜缘干细胞移植术是一种新型眼科修复技术,通过移植角膜缘干细胞至病区角膜缘,可有效促进角膜缘功能修复,有利于提高疗效而受到关注和重视[3]。对此,本研究通过给予翼状胬肉患者翼状胬肉切除联合角膜缘干细胞移植术,探讨其对患者泪膜功能、视功能及并发症的影响。
1 对象与方法
1.1 研究对象
选取2017 年6 月—2019 年6 月陕西省咸阳市中心医院眼科翼状胬肉患者100 例(124 只眼),依据随机数字表分为单切组50 例(60 只眼)和切移组50 例(64 只眼)。单切组:男30 例(36 只眼),女20例(24 只眼);年龄34~78 岁,平均(54.67±8.75)岁;体质量指数18.16~27.67 kg/m2,平均(22.75±2.76)kg/m2;翼状胬肉侵入角膜缘内2~5 mm,平均(3.21±0.52)mm;病程1~6 年,平均(4.13±0.77)年。切移组:男26 例(36 只眼),女24 例(28 只眼);年龄32~79 岁,平均(55.73±8.82)岁;体质量指数18.05~27.89 kg/m2,平均(22.42±2.66)kg/m2;翼状胬肉侵入角膜缘内2~5 mm,平均(3.32±0.55)mm;病程1~7 年,平均(4.32±0.81)年。2 组一般资料比较,差异均无统计学意义(P>0.05)。
1.2 诊断标准、纳入标准与排除标准
1.2.1 诊断标准 参考《眼科学》[4]中翼状胬肉的标准制定。(1)一般无自觉症状,或仅有轻度异物感,当病变接近角膜瞳孔区时,可引起视力下降;(2)睑裂区肥厚的球结膜及其下纤维血管组织呈三角形向角膜侵入;(3)包含头、颈、体3 部分,分界不明显。符合上述3 点即可诊断。
1.2.2 纳入标准(1)符合翼状胬肉诊断标准;(2)屈光间质清晰,初发翼状胬肉且头部侵入角膜缘内2~5 mm;(3)年龄>18 岁,无精神病病史;(4)签署知情同意书。
1.2.3 排除标准(1)有白内障、青光眼、感染性角膜炎等其他眼病;(2)伴有严重心、肝、肾功能不全者;(3)有眼外伤史、眼部手术史;(4)伴有严重血液、神经、内分泌等系统疾病。
1.3 方法
(1)术前准备。单切组和切移组均于术前连续使用左氧氟沙星滴眼液(中山万汉制药有限公司,批号:082B0211)3 d。取平卧位、消毒铺巾,盐酸奥布卡因滴眼液(参天制药株式会社,批号:B2076)行表面麻醉、2%利多卡因行结膜浸润麻醉、开睑器撑开眼睑等准备。(2)手术操作。单切组给予单纯翼状胬肉切除术,即镊子固定翼状胬肉并于头部做0.4 mm切口、剥离角膜、分离翼状胬肉与其紧贴的巩膜部位;切除翼状胬肉后,借助手术显微镜(德国目乐Hi-R 900A/FS2-21 型)清除残留翼状胬肉及其下方瘢痕、变性、增生等组织,注意避免伤及泪小管、泪道;术毕确认切除干净后,暴露创面区巩膜、缝合伤口、止血加压包扎。切移组在单切组基础上给予角膜缘干细胞移植术,确认切除干净后,取结膜缘、角膜缘交界的植片(在下方角膜缘处做放射状切口,将球结膜与筋膜钝性分离后翻转结膜瓣,于球结膜剪下宽3~4 mm、带0.5 mm 角结膜上皮,并较植床长约1 mm 但总长<1/4 角膜缘周的植片),吻合植片与植床角膜缘并间断缝合固定至巩膜表面,术毕缝合伤口、止血加压包扎。(3)术后处理。术后2 组均予红霉素眼膏(北京双吉制药有限公司,批号:201216)涂患眼,每日换药1 次,连续3 d,后每隔3 d 换药1 次;左氧氟沙星滴眼液+普拉洛芬滴眼液(千寿制药株式会社,批号:R387)滴患眼,每日3 次。直至角膜上皮完全愈合,并依据伤口愈合情况进行拆线处理。
1.4 观察指标
1.4.1 泪膜功能 (1)泪液分泌试验(Schirmer I test,SIT):将泪液检测试纸(北京若水合科技有限公司)一头放入眼睑里面,记录5 min 后试纸显示的泪液分泌长度。SIT<10 mm/5 min 为泪液分泌减少、10~25 mm/5 min 为正常、>25 mm/5 min 为泪液分泌增加[5];(2)泪膜破裂时间(break-up time,BUT):结膜囊内滴入0.125%荧光素溶液(上海艾研生物科技有限公司)0.01 ml,嘱被检者眨眼3~5 次后平视、保持睁眼,裂隙灯显微镜下通过钴蓝色滤光片以3 mm 光线扫视角膜,患者睁眼时开始并计时,至出现角膜黑斑时为止并记录时长。BUT<10 s 为泪膜不稳定、≥10 s 为泪膜稳定[5]。于术前和术后3、6 个月分别检查和评估。
1.4.2 视功能(1)裸眼视力(uncorrected visual acuity,UCVA):采用国际视力表及电脑验光仪(日本拓普康公司,型号:KR800)行常规视力检查,记录UCVA并转换为LogMAR视力;(2)角膜散光度(corneal astigmatism degree,CAD):采用角膜曲率仪(苏州六六视觉科技股份有限公司,型号:YZ38)按说明书进行顺规CAD 测量。于术前和术后3、6 个月分别检查。
1.4.3 并发症 记录术后6 个月眼部刺激症、睑球粘连、巩膜坏死、结膜充血等发生情况。
1.4.4 复发率 术后随访6 个月并记录复发情况。复发判定标准[6]:术区结膜增厚充血、角膜创面成纤维细胞及新生血管增生并侵入角膜内>1 mm。
1.5 统计学方法
采用SPSS 22.0 统计软件。计数资料以率(%)表示,采用χ2检验;计量资料以均数±标准差(±s)表示,采用t 检验,不同时间点资料采用重复测量方差分析。P<0.05 为差异有统计学意义。
2 结果
2.1 2 组泪膜功能比较
手术前后比较,单切组(FSIT=33.210,FBUT=48.232,均P=0.000)和切移组(FSIT=53.069,FBUT=75.505,均P=0.000)SIT、BUT 均提高,差异均有统计学意义。组间比较,切移组术后3、6 个月SIT、BUT 均高于单切组,差异均有统计学意义(P<0.05)(表1)。
表1 2 组手术前后SIT、BUT 比较(±s)
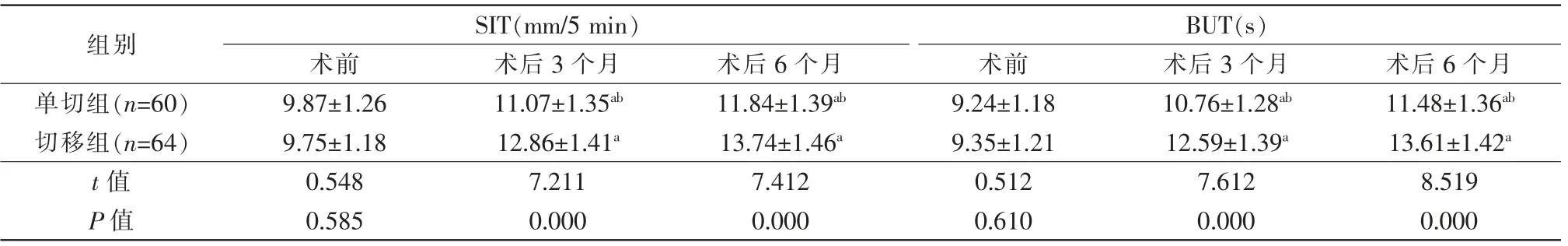
表1 2 组手术前后SIT、BUT 比较(±s)
注:a 与同组术前比较,P<0.05;b 与切移组比较,P<0.05;SIT 泪液分泌试验;BUT 泪膜破裂时间
2.2 2 组视功能比较
手术前后比较,单切组(FCAD=65.904,FUCVA=85.237,均P=0.000)和切移组(FCAD=149.319,FUCVA=131.241,均P=0.000)CAD 均降低、UCVA 均提高,差异均有统计学意义。组间比较,切移组术后3、6 个月CAD较单切组降低、UCVA 较单切组提高,差异均有统计学意义(P<0.05)(表2)。
表2 2 组手术前后CAD、UCVA 比较(±s)

表2 2 组手术前后CAD、UCVA 比较(±s)
注:a 与同组术前比较,P<0.05;b 与切移组比较,P<0.05;CAD 角膜散光度;UCVA 裸眼视力
2.3 2 组并发症发生率比较
切移组并发症发生率为6.25%低于单切组的23.33%,χ2=7.283,P=0.007,差异有统计学意义(表3)。

表3 2 组并发症发生率比较[眼只数(%)]
2.4 2 组复发率比较
切移组复发率为3.13%(2/64)低于单切组的10.00%(6/60),差异无统计学意义(χ2=2.425,P=0.119)。
3 讨论
翼状胬肉的病因尚未明确,多由外界刺激引起眼部慢性炎症性病变,使角膜缘部结膜血管或上皮组织增生所致。随着翼状胬肉生长可侵入角膜缘内,遮蔽瞳孔引起角膜散光、视力下降,严重者可影响眼球运动[7-8]。
目前,翼状胬肉切除术是翼状胬肉的常用疗法,通过切除翼状胬肉及病变组织可有效缓解症状,已被广泛应用于临床中且疗效良好[9-10]。但单纯翼状胬肉切除术易损伤眼表周围组织,引起多种并发症的发生,术后复发风险可达10%~50%[11-12]。相关研究[13-14]显示,角膜缘干细胞移植术是治疗翼状胬肉的新型术式,角膜缘干细胞及其功能与翼状胬肉的发生及术后复发密切相关,可有效重建和修复角膜缘上皮组织,有利于提高临床疗效[15-16]。
本研究显示,2 组术后3、6 个月SIT、BUT、UCVA较术前升高,CAD 较术前降低,且切移组优于单切组,表明翼状胬肉切除联合角膜缘干细胞移植术能够有效改善翼状胬肉患者泪膜功能及视功能,具有较好的疗效。通过移植角膜缘干细胞至术区受损角膜区域中,利用角膜缘干细胞再生及细胞分裂增生潜能的作用来修复、重建胬肉切除后损伤的角膜缘组织,帮助重建眼表环境,有利于促使眼表黏液分泌而改善泪膜功能,且还能够有效阻碍结膜上皮和结膜下纤维血管侵入角膜、抑制巩膜上皮组织及新生血管增生,有利于提高手术疗效,改善视功能,同时,能够有效减少并发症的发生及降低复发率。本研究与既往研究[15-16]中,翼状胬肉切除术联合角膜缘干细胞移植术在降低复发率上略有不同,这可能与本研究纳入病例数少或随访时间短有关,今后还需作更深入、更大样本的研究。但本研究中,切移组复发率(3.13%)约为单切组(10.00%)的1/3,也能够说明联合角膜缘干细胞移植术确切能够有效减少翼状胬肉术后复发。
本研究总结翼状胬肉切除联合角膜缘干细胞移植术需注意以下3 点,(1)胬肉大体切除后,还需借助显微镜清除残留胬肉及其下方瘢痕、变性、增生等组织,以确保切除干净,且需注意避免伤及泪小管、泪道,以减少术后并发症发生,避免残留或溃疡所致复发;(2)角膜缘植片需选择足够大、可覆盖植床的植片,以便于裁剪、铺盖及保证移植效果;(3)术后应积极做好换药、滴眼等处理,以防止眼部感染或炎症,减少相关并发症及炎症刺激引起复发的风险。
综上所述,翼状胬肉切除联合角膜缘干细胞移植术可有效改善翼状胬肉患者泪膜功能及视功能,降低并发症的发生率,并能够在一定程度上减少复发,值得临床推广。

