胸腔镜复杂肺段切除(S10、S9+10)治疗先天性肺气道畸形
郭 锐 翟允鹏 赵华善 许洪修 吕龙飞 张士松
(山东大学齐鲁儿童医院胸外肿瘤外科,济南 250022)
先天性肺气道畸形(congenital pulmonary airway malformation,CPAM)是一种少见的肺组织紊乱的错构瘤,伴不同程度囊性改变,以肺分支形成过程中气道模式异常为特征,由未成熟细支气管的异常分支形成[1]。目前大部分CPAM在产前即可得到诊断,因存在反复呼吸道感染及癌变的风险,产后手术切除是CPAM的首选治疗方法,总体预后很好[2~4]。目前,胸腔镜肺叶切除是CPAM的主要治疗方式,但对于病变仅局限于一个或几个肺段内的小病灶,肺叶切除损失大量正常肺组织,并非最佳选择[5]。简单肺段切除的胸腔镜技术较为成熟,复杂肺段尤其后基底段(S10)、外后基底段(S9+10)切除仍具挑战性,文献报道较少。2019年1月~2021年4月,我们对21例CPAM行胸腔镜S10或S9+10切除,报道如下。
1 临床资料与方法
1.1 一般资料
本组21例,男13例,女8例。年龄3.5~11.5月,中位数6.4月。体重6.5~11.5 kg,中位数9.0 kg。其中20例产前三维彩超拟诊为CPAM,出生后1个月内行胸部CT检查确诊;1例因反复呼吸道感染做胸部CT确诊。病变均仅局限于单侧S10或S9+10,右S104例,右S9+109例,左S105例,左S9+103例;病变最大径2.5~5.5 cm,中位数3.4 cm。均未合并其他畸形。10例出现临床症状(咳嗽8例,气喘2例)后手术,11例无症状择期手术。
病例选择标准:胸部增强CT诊断CPAM,病变局限于单侧S10或S9+10(而非分布于肺外周组织),病变最大径≥2 cm。
排除标准:肺部有其他病变如隔离肺等,或合并其他畸形需同期手术。
1.2 方法
单腔气管插管下行单肺通气(支气管封堵器选择性封堵患侧主支气管),建立密闭胸腔和维持人工气胸,压力6~8 mm Hg(1 mm Hg=0.133 kPa),流量1 L/min。侧卧位,手术采用三孔法,30°胸腔镜。观察孔位于肩胛下角线第5肋间,2个操作孔位于腋后线第4、6肋间,均用5 mm trocar。用操作钳轻柔牵拉和挤压,让患侧肺尽量塌陷。用电钩切断下肺韧带(图1A),自肺门处切开胸膜,打开叶间裂,暴露基底干动脉,并向远端充分游离出供应靶段的动脉(A10或A9+10),但不打开背段与基底段之间的连接(图1B、C)。切断靶段动脉,与其深面可见伴行的靶段支气管(B10或B9+10),充分游离靶段支气管后采用改良“膨胀萎陷”法(具体方法见下)确定段间平面(图1D)。用LigaSure沿分界切开并封闭肺组织,尽可能保留段间静脉,回流靶段的段内静脉可清晰显露,用Hem-o-lok结扎并切断(图1E)。取出病变肺组织,冲洗胸腔,仔细检查肺门处各血管、支气管断端及肺组织断面,确认无活动性出血及漏气,5-0 Prolene线依次缝合支气管及肺组织断缘(图1F)。鼓肺良好,腋后线第6肋间操作孔放置胸腔闭式引流管1根。
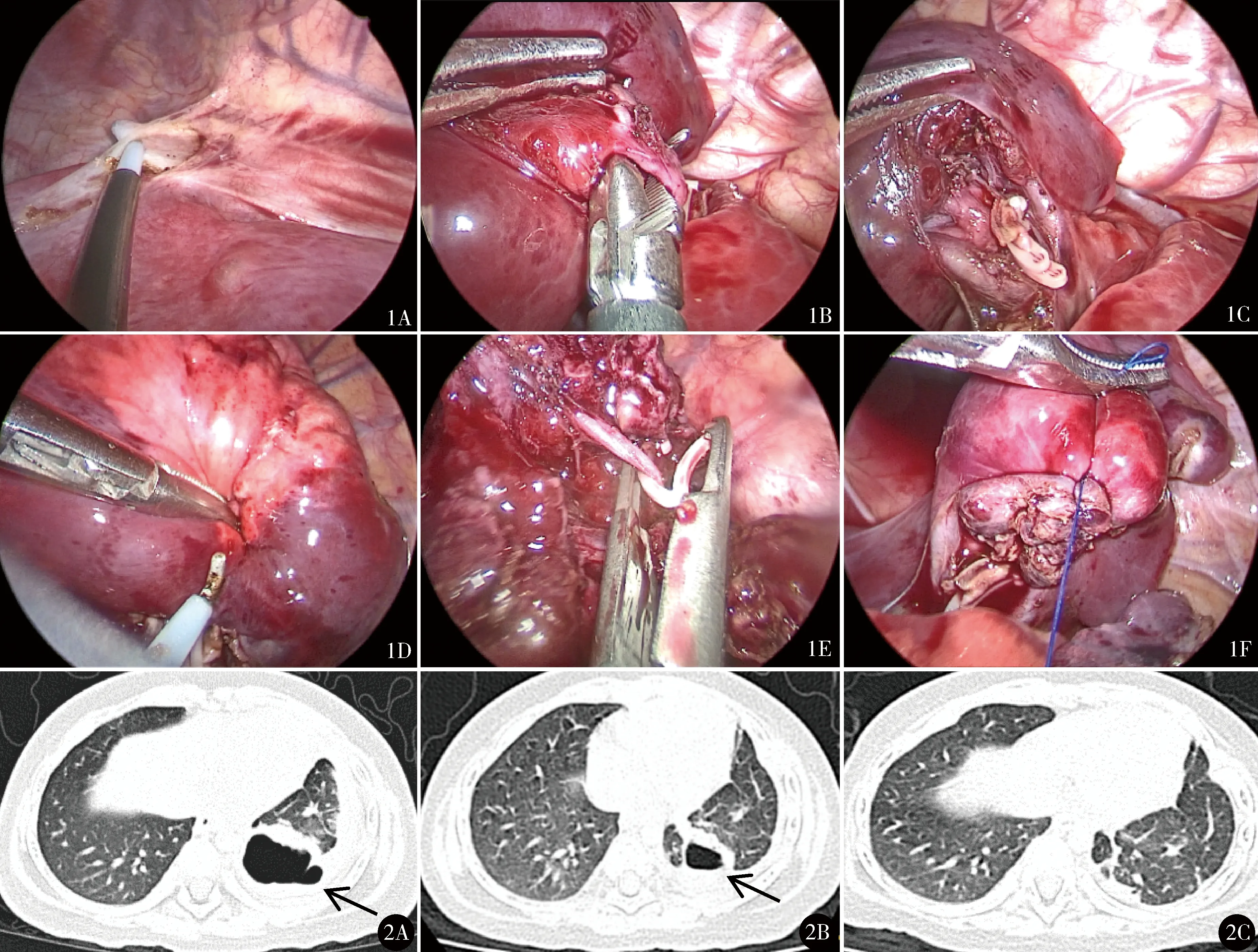
图1 胸腔镜右S9+10肺段切除:A.电钩切开下肺韧带;B.保留背段与基底段连接,游离A9+10并离断;C.“裸化”B9+10;D.通过改良“膨胀萎陷法”确定段间平面(S9+10为膨胀部分,S6、S7、S8为不张部分);E.Hem-o-lok夹闭回流S9+10的段内静脉;F.缝合肺断缘 图2 包裹性气胸保守观察随访资料:A.左S10切除术后1个月CT示左肺下叶可见包裹性气胸;B.术后2个月复查CT示包裹性气胸较前减小;C.术后3个月复查CT示包裹性气胸消失
改良“膨胀萎陷”法判定段间平面:用Hem-o-lok轻轻夹住预切断的靶段支气管,麻醉医师鼓肺,待所有肺组织均复张后,Hem-o-lok夹闭靶段支气管,麻醉医师再次完成单肺通气,正常肺组织萎陷,靶段肺组织仍处于充气状态,电钩标记边界。
术后引流无血性液体、无气泡溢出、引流量<50 ml/d可拔除引流管;拔管后无咳嗽、咳痰,无气急、气促等症状,体温正常,复查血常规及胸片均无异常后可出院;术后1、3、6及12个月复查胸部CT,若无异常,每年复查1次。
2 结果
手术均在胸腔镜下完成,无中转开胸。右S10切除4例,右S9+10切除8例;左S10切除5例,左S9+10切除3例。1例拟行右S9+10切除,因误断基底段支气管,改为右基底段切除。手术时间78~205 min,中位数114 min;术中出血5~15 ml。
20例术后留置引流管2~5 d,中位数3 d;漏气1例引流13 d。术后住院时间4~15 d,中位数6 d。病理诊断1型6例,2型12例,3型3例。
住院期间并发症:单纯皮下气肿2例,保守观察,术后15、20 d复查CT皮下气肿消失;1例漏气合并广泛皮下气肿及纵隔气肿,该例病变虽仅累及右S10,但右肺斜裂融合且创面未行有效包裹缝合,可能是导致漏气的原因,调整引流管位置并延长引流时间,术后13 d拔引流管,术后20 d复查胸片纵隔气肿消失,皮下气肿基本消失。均无出血、支气管胸膜瘘、肺不张等术后并发症。
21例随访1~27个月,中位数10个月,复查胸部CT均未见残余病灶,患侧胸腔无残腔。1例术后1个月CT示包裹性气胸,未予特殊处理,术后3个月复查胸部CT示气胸消失(图2)。
3 讨论
CPAM既往称为先天性肺囊性腺瘤样畸形(congenital cystic adenomatoid malformation,CCAM),是最为常见的先天性肺囊性病变性疾病。CPAM的发病机制是细支气管、终末支气管水平过度增生及肺腺泡发育障碍造成的错构瘤样病变,病灶可分布于一个或多个肺段内,因此通过肺段切除治疗CPAM从理论上讲是可行的[6,7]。不同于成人肺癌需要扩大切除范围,儿童CPAM一般为良性病变,理想的手术方式应该为仅切除病变或病变累及的肺段,最大限度保留健康的肺组织,因此提出保肺手术(lung sparing resection,LSR)的概念[8]。目前LSR主要包括肺段切除、楔形切除及不规则切除。CPAM病变特点是不规则和膨胀生长,病变组织与正常组织之间并非线性分界,楔形切除及不规则切除均为非解剖性切除,病灶残留的可能性较大[9,10]。因此,对于病变局限于1~3个肺段的CPAM,肺段切除应该是理想的选择[8]。本组21例病变仅累及1~2个肺段,均选择行肺段切除,术后随访均无残留病变。
儿童胸腔镜肺段切除分为简单肺段切除和复杂肺段切除[11]。简单肺段切除是指舌段、基底段、背段或左上叶固有段切除,这些肺段的解剖结构类似于肺裂融合,手术技术类似于肺叶切除或楔形切除,操作较为简单;复杂肺段切除定义为手术涉及2个以上节段间平面的肺段切除,操作较为困难,其中以S10、S9+10切除更具挑战[12,13]。因为S10、S9+10背离肺门,通常要游离至远端才能暴露出供应、回流靶段的血管及靶段支气管,复杂的血管走行也给解剖辨认造成困扰。另外,S10、S9+10的形状不规则,盲目的“线性”裁剪易导致病变残留[14]。我们现在遵循的原则是,仅选择非分布于肺外周的病变,且病变局限于S10或S9+10内。
术中应注意两点:第一,关于供应、回流靶段的血管及靶段支气管的处理。目前对于S10或S9+10切除普遍采取的方法是先将背段与基底段之间的段间平面切断,再根据走行判断S10、S9+10所属血管及支气管。这种方法的优点是与靶段相关的血管及支气管显露清晰,判断相对简单;但缺点也非常明显,不仅手术创面大,而且切除后剩余的背段与前内外基底段或前内基底段处于分离状态,存在扭转的可能[15]。我们早期也采用该方法,随着经验的积累,本组均采用保留背段与基底段连接的方法。我们术前根据高分辨胸部增强CT了解供应靶段的动脉走行,术中仅分离肺裂,经肺门暴露基底段动脉后,沿靶段动脉的方向游离并离断;靶段支气管的位置较为固定,位于动脉后方,充分游离支气管周围肺组织,尽量“裸化”,以免误断基底段支气管。本组1例因误断基底段支气管而不得已改行基底段切除,在以后的手术中,我们在离断靶段支气管前使用“膨胀萎陷法”进一步确认,明确后再予离断。因为静脉变异复杂,我们仅处理进入靶段的段内静脉,尽可能保留段间静脉。
第二,因为没有将背段及基底段之间打断,那么靶段与正常肺组织之间的段间平面的识别至关重要。儿童胸腔镜肺段切除的段间平面识别方法主要有吲哚菁绿(ICG)荧光染色(反染法)和“膨胀萎陷法”[16,17]。ICG荧光染色(反染法)是靶段动脉结扎后,将受累肺叶的肺静脉暂时阻断,将稀释的ICG溶液通过中央静脉注射。同时,手术医生将荧光腔镜切换至荧光显示模式,可观测到靶段被染色,从而暴露段间平面。这种做法的优点是患侧肺组织一直处于萎陷状态,利于胸腔空间狭小的患儿手术。缺点是染色时间较短,这对于段间平面的完全处理显得较为窘迫;若操作不熟练,错过染色期,需要再次注射ICG染色,增加药物毒性的风险;荧光腔镜较为昂贵,也不利于在基层医院广泛使用。“膨胀萎陷法”是确定段间平面的常用方法,将靶段支气管切断后鼓肺,正常肺组织复张充气,而靶段仍处于不张状态,从而确定段间平面。该方法的优点是简单、有效;缺点是膨胀的正常肺组织占据本来狭小的胸腔空间,给准确确定段间平面并完整切除靶段造成困难[16]。我院没有荧光腔镜,我们对“膨胀萎陷法”进行改良,先用Hem-o-lok轻轻夹住预切断支气管,鼓肺,待所有肺组织均复张后Hem-o-lok夹闭支气管,再次单肺通气,待正常肺组织萎陷后,病变肺段仍处于充气状态,暴露段间平面。该方法的优点是仅靶段处于膨胀状态,余肺均处于萎陷状态,利于胸腔空间狭小的患儿手术;缺点是Hem-o-lok轻轻夹住预切断支气管、麻醉医师鼓肺的时间段是“视野盲区”,考验术者稳定操作的能力。本组患儿年龄小,胸腔空间狭小,均采用改良“膨胀萎陷法”确定段间平面,手术视野良好,操作顺利。
胸腔镜肺段切除常见的并发症有出血、残留病变、肺不张、术后漏气等[18]。为了避免出血,我们对主要的动、静脉使用不可吸收的Hem-o-lok夹闭;切开肺裂、肺组织均使用LigaSure,从而达到理想的止血效果。肺段切除可以保留尽可能多的正常肺组织,利于远期肺功能,但以过多的残留病变为代价是不值得的,因为可能需要二次手术。我们术前通过胸部增强CT进行评估,仅选择非分布于肺外周的病变,且病变局限于S10或S9+10;为避免肺不张的发生,我们在完成肺段切除后予充分膨肺,对于边缘不张的肺组织予切除。经过以上努力,本组患儿无出血、肺不张及残留病变。为避免术后漏气,主支气管断端我们使用5-0 Prolene线缝合,肺断缘创面包埋,本组无支气管胸膜瘘,但仍有少数皮下气肿、术后漏气及包裹性气胸发生,均经保守治疗恢复。
胸腔镜下S10、S9+10切除仍是具有挑战性的工作,我们仅进行21例,获得初步经验。术后残留病变仍是肺段切除的主要并发症,本组无残留病变可能与病例数量较少有关。段间平面确定是决定能否进行肺段精准切除的关键,我们采取的改良“膨胀萎陷法”虽然取得了较好的效果,但若不能在较短时间内勾勒出段间边界,靶段内的气体将通过肺泡间孔流逝,导致操作失败,对术者技术有较高的要求。段间静脉虽存在变异,但解剖位置固定,是否可以将段间静脉作为肺段切除的边界从而实现精准肺段切除,是值得探讨的话题。
总之,随着胸腔镜肺切除技巧的提高,胸腔镜下复杂肺段(S10、S9+10)切除相对安全、可行;使用改良“膨胀萎陷法”进行段间平面确定在胸腔空间狭小的患儿中是有效的。

