Coflex棘突间动态稳定系统治疗腰椎间盘退行性疾病10年随访情况分析
顾宏林,郑晓青,梁昌详,曾时兴,詹世强,昌耘冰
(广东省人民医院//广东省医学科学院脊柱外科,广东广州 510080)
Coflex为腰椎棘突间动态稳定系统的代表之一,2006年获美国食品和药物管理局(Food and Drug Administration,FDA)批准进行临床研究,已在国内外广泛应用,相关研究[1,2]证实其良好中长期疗效。但Coflex尚未纳入腰椎退行性疾病治疗指南[3],适应症仍存争议,其长期再手术率及装置存留率也鲜见报道[4]。本回顾性研究对我科自2008年5月以来使用腰椎后路减压或椎间盘切除联合Coflex固定治疗的腰椎间盘退行性疾病患者进行最少10年随访,评价其长期临床疗效、装置存留率、并发症及再手术率,探讨影响装置存留及再手术率的相关危险因素及Coflex手术适应症,为其合理应用和改进提供临床依据。
1 材料与方法
1.1 病例资料
2008年5月至2013年3月,共183例患者在广东省人民医院骨科接受腰椎后路减压或椎间盘切除+Coflex内固定,其中男126例,女57例,平均年龄44.70±10.89(21-79)岁,中位数44(38~52)岁。术前21例诊断为腰椎管狭窄症;57例为腰椎间盘突出症;95例为腰椎管狭窄合并腰椎间盘突出,10例为腰椎滑脱症。研究已获伦理批准(广东省人民医院伦理委员会,伦理号:KY-Q-2021-118-01),术前患者均签署知情同意书。
纳入标准:术前存在明显的腰腿痛或间歇性跛行症状并经影像学检查明确诊断腰椎间盘退行性疾病,包括巨大腰椎间盘突出、一至两节段轻中度中央管或侧隐窝狭窄、I度以内退变性腰椎滑脱,严格保守治疗6~10周无效,且最少随访10年。
排除标准:两节段以上严重椎管狭窄、II度及以上退变性、峡部裂型滑脱、不稳、畸形、病态肥胖、骨质疏松等[5]。
1.2 手术要点
全麻后取轻度前屈俯卧位,后正中入路剥离椎旁肌,保留并牵开手术节段棘上韧带,切除棘间韧带,修整上下棘突相对缘,在尽量保护双侧小关节的前提下行开窗减压及侧隐窝、神经根管扩大减压,如合并椎间盘突出则一并切除。确定Coflex型号后将假体植入,U型前缘距硬膜1 mm,夹紧侧翼,最后将棘上韧带复位并原位缝合。关闭切口,放置负压引流至术后24~48 h。术后第2天佩戴腰围下地活动,逐步行腰背肌功能锻炼,术后5天出院。
1.3 评价指标
1.3.1 患者基本资料 查询本院数据库及住院病历,统计姓名、年龄、性别、术前诊断、手术节段、手术时间、术中出血量等基本资料。
1.3.2 有效性指标 在术前、术后半年、术后末次随访时评价以下指标:①疼痛视觉模拟评分法(Vi⁃sual Analogue Scale,VAS):将疼痛分为从0到100依次加重的过程,0分为无痛,100分为剧痛[6];②日本骨科协会(Japanese Orthopedics Association,JOA)下腰痛疾患疗效评分(29分法):包括主观症状(3个,9分),临床体征(3个,6分),日常活动受限程度(7个,14分),总分29分,分数越低功能障碍越明显[7];③Oswestry功能残障指数(Oswestry Dis⁃ability Index,ODI):由疼痛指数、日常生活、社会活动能力、睡眠等10个问题组成,每个问题含6个选项,最高得分5分(10个问题总分50分)。计算合计得分占所回答问题总分的百分比,即为Oswestry功能障碍指数。得分越高功能障碍越明显[8]。
在术后末次随访时采用北美脊柱学会(North American Spine Society,NASS)患者满意度调查表(Patient Satisfaction Index,PSI)[8]评价患者对手术满意程度。分4级,其中1、2级定义为“满意”,3、4级为“不满意”。
以上4项有效性指标均由非术者通过填表或电话随访方式获得数据。
1.3.3 安全性指标 术中、术后并发症、再手术及装置存留情况。
1.4 统计学方法
使用SPSS 15.0做统计学分析。对计量资料(手术时间、出血量、术前临床指标)进行正态性检验,正态分布者用均数±标准差()描述,非正态分布者用中位数(下四分位数~上四分位数)M(P25~P75)描述。术后与术前相关临床指标的比较使用单因素重复测量方差分析。使用Two indepen⁃dent samplet-test比较不同诊断的患者年龄及术前临床指标。对计数资料(性别、手术节段、术前诊断、患者满意度、并发症发生率、再手术率)用绝对数(n)描述,分别采用χ2检验或Fisher确切概率法分析。装置存留率以任何原因的翻修假体取出为终点,使用Kaplan-Meier法绘制生存曲线。Logrank检验方法比较不同诊断的患者及不同手术方式的患者装置存留生存曲线。Cox回归分析影响装置存留率的危险因素。所有检验均为双侧检验,当P<0.05时,认为差异有统计学意义。
2 结果
2.1 总体情况及患者基线资料
183例患者共109例(最后一例手术时间为2011年6月)完成最少10年随访并纳入最终分析(随访率为59.6%)。109例患者平均随访133.37±11.68个月,中位数130(123~142)个月。其中男性74例,女性35例,平均年龄45.55±11.83岁,中位数45(38~52)岁;术前诊断腰椎管狭窄症(lumbar spi⁃nal stenosis,LSS)16例;腰椎间盘突出症(lumbar disc herniation,LDH)28例;腰椎管狭窄合并腰椎间盘突出(LSS+LDH)61例,腰椎滑脱症4例。LDH及LSS+LDH患者均行腰椎间盘切除;LSS及腰椎滑脱症者均未行腰椎间盘切除,且腰椎滑脱症患者Co⁃flex均置于融合邻近节段作为Topping-off。四种诊断患者性别构成比、术前VAS及ODI评分差异无统计学意义(P>0.05);LSS+LDH及LDH患者年龄小于LSS及腰椎滑脱症患者,LSS+LDH、LDH及LSS患者术前JOA评分均小于腰椎滑脱症患者,差异有统计学意义(P<0.05,表1)。
表1 术前不同诊断患者基线资料Table 1 Baseline characteristics in patients with different diagnoses()
LSS:lumbar spinal stenosis;LDH:lumbar disc herniation;1)Comparing with LSS or Spondylolisthesis,P<0.05;2)Comparing with Spondylo⁃listhesis,P<0.05.
共植入111枚Coflex装置,其中103例为单节段植入,2例为双节段,4例为Topping-off(置于融合邻近节段)。103例单节段植入患者平均手术时间54.26±8.87分钟,中位数48(46~65)分钟,平均出血量67.80±24.94 mL,中位数60(50~70)mL。
2.2 临床指标及满意度情况分析
观察术前、术后(6个月)以及术后末次随访(平均133.3个月)时,患者的VAS、JOA及ODI评分改善的差异均具统计学意义(P<0.05);术后末次随访时JOA、ODI评分的改善较术后6个月具统计学意义,(P<0.05;表2);末次随访时患者总体满意度为92.6%。
表2 患者术前、术后6月、术后末次随访临床疗效比较Table 2 Comparison of the clinical outcomes before surgery and 6 months,final follow-up time after surgery()

表2 患者术前、术后6月、术后末次随访临床疗效比较Table 2 Comparison of the clinical outcomes before surgery and 6 months,final follow-up time after surgery()
Hotelling’s T-squared generalized means test:FVAS=1 192.83,PVAS<0.001;FJOA=374.11,PJOA<0.001;FODI=367.53,PODI<0.001;1)Compar⁃ing with the clinical outcomes before surgery,P<0.05;2)Comparing with the clinical outcomes 6 months after surgery,P<0.05.
2.3 Coflex装置并发症情况
14例患者出现并发症(表3、4),并发症发生率:12.8%(14/109),其中11例发生于术后3年内,2例于8年后,平均20.04±37.64(0.5~105)个月。内固定相关并发症(10例):2例出现棘突骨折(均为L4棘突骨折):其中患者(表3,Case 1)为68岁,男,棘突骨折后保守治疗6月腰痛症状消失,复查见骨折愈合,Coflex装置无移位,椎间隙高度维持良好;患者(Case 3)为52岁,女,外伤性棘突骨折,保守治疗6月无效,行L4/5融合术。1例出现Coflex植入节段再发狭窄、4例手术节段腰椎间盘突出复发,2例邻近节段椎管狭窄或椎间盘突出复发,均行翻修手术。1例患者(Case 12)因术中操作不当致Coflex翼突断裂,予更换装置。
非内固定相关并发症(4例):术后不明原因腰痛1例,检查排除感染、椎管内血肿及假体障碍等因素,最终经骶管封闭后好转;伤口浅部感染3例,抗感染治疗并行伤口换药或清创术后治愈。
2.4 再手术情况
10例行二次手术,再手术率为9.2%(10/109),二次手术距首次手术平均时间为:25.00±42.05(0.5-105)个月。5例移除装置:包括棘突骨折1例,Coflex植入节段椎间盘突出复发4例,均拆除Coflex装置并行融合手术;5例未移除装置:包括Coflex植入节段再发狭窄1例(图1;表3,Case 13),为39岁男性,该患者行肌间隙入路经椎间孔椎体间融合手术(Transforaminal lumbar interbody fusion,TLIF),未拆除Coflex装置;Coflex植入邻近节段椎间盘突出复发及狭窄各1例,分别行腰椎间盘切除术及减压融合术;浅部伤口感染行局部清创患者2例,均无需拆除装置。
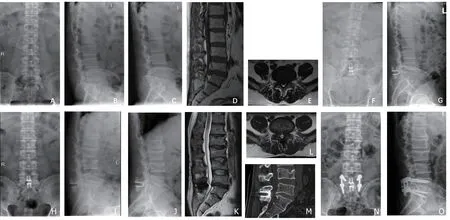
图1 Coflex植入术后再手术患者影像学资料Fig.1 The imaging of a patient who received revision surgery after Coflex implantation

表3 14例Coflex假体植入并发症患者情况及处理方法(1)Table 3 The complications and treatments of 14 patients with Coflex implant(1)
男性再手术率为8.1%(6/74),女性再手术率为11.4%(4/35),两者无统计学差异(P=0.837);再手术与非再手术患者平均年龄无统计学差异(44.20±4.77 vs.45.69±11.53岁,P=0.688);再手术者均为单节段植入,双节段和Topping-off未出现再手术情况;术前诊断腰椎管狭窄症患者再手术率为6.3%(1/16),腰椎间盘突出症为14.3%(4/28),腰椎间盘突出合并腰椎管狭窄为8.2%(5/61),三者之间无统计学差异(P=0.639);手术方式方面,行腰椎间盘切除术患者与未行椎间盘切除者再手术率分别为10.1%(9/89)及5%(1/20),两者之间差异无统计学意义(P=0.774)。末次随访时再手术与未再手术患者满意度也无统计学差异(90.0%vs.92.9%,P=0.746;表5)。
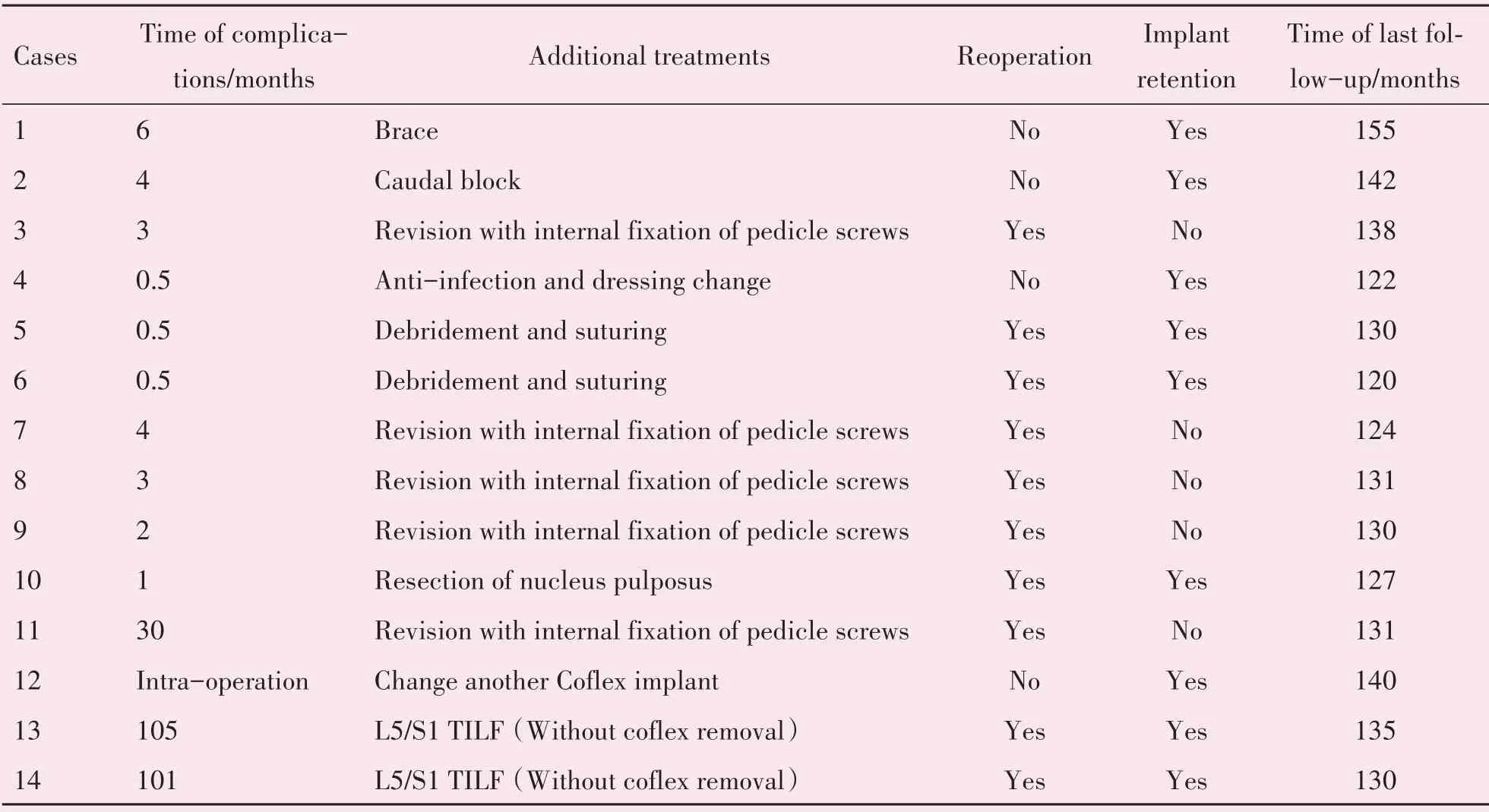
表4 14例Coflex假体植入并发症患者情况及其处理方法(2)Table 4 The complications and treatments of 14 patients with Coflex implant(2)
表5 再手术及未再手术患者相关情况比较Table 5 Comparison of the patients with and without the second surgery()

表5 再手术及未再手术患者相关情况比较Table 5 Comparison of the patients with and without the second surgery()
With:patients with the second surgery;Without:patients without the second surgery;LSS:lumbar spinal stenosis;LDH:lumbar disc herniation.
2.5 装置存留率情况
患者总体5年和10年的Coflex装置存留率均为95.4%(104/109),其中腰椎间盘突出患者5年和10年装置存留率为92.9%(26/28),腰椎管狭窄症患者为93.7%(15/16),腰椎管狭窄症合并腰椎间盘突出症患者为96.7%(59/61),而腰椎滑脱症患者为100%。经Log Rank分析,前三者差异无统计学意义(Log RankPLDHv sLSS=0.911;PLDHv sLDH+LSS=0.407;PLSSvsLDH+LSS=0.581;图2)。对于不同手术方式,行椎间盘切除术患者5年及10年的装置存留率为95.5%(85/89),未行椎间盘切除术者5年及10年装置存留率均为95%(19/20),差异无统计学意义(Log RankP=0.914)。经单因素COX回归分析,患者年龄(HR=1.009;P=0.831)、性别(HR=3.317;P=0.189)、手术节段(HR双节段v s单节段=0.046;P双节段vs单节段=0.836;HRTopping-offvs单节段=0.046;PTopping-offvs单节段=0.770)、手术方式(HR=0.895;P=0.921)及术前诊断(HRLSSvsLDH=0.865;PLSSvsLDH=0.906;HRLSS+LDHvsLDH=0.445;PLSS+LDHvsLDH=0.419;HRSpondylolisthesisvsLDH=0.000;PSpondylolisthesis=0.990)均非影响装置存留率危险因素。多因素COX回归分析结果显示,患者性别、年龄、手术节段及手术方式也均非影响装置存留率危险因素(表6)。

图2 不同诊断患者Kaplan-Meier生存曲线分析Fig.2 Kaplan-Meier survival analysis of patients with different diagnoses

表6 109例患者多因素Cox回归分析结果Table 6 Results of multivariate Cox regression analysis of 109 patients
3 讨论
3.1 Coflex的长期疗效、并发症、再手术率及装置存留率
随着微创脊柱内镜技术发展,非融合技术特别棘突间固定装置治疗腰椎间盘退行性疾病的热度渐减[9]。本课题组为国内最早开展棘突间固定技术的单位之一[10],对其长期疗效、并发症、再手术及装置存留率的总结分析,可为其合理应用和改进提供依据。
本研究显示Coflex 10年临床疗效与患者满意度良好,可维持早中期疗效[1,11],与文献报道一致[2]。
文献报道Coflex 5年早中期并发症发生率为1.4%-16.1%,包括假体松动断裂、棘突骨折及伤口感染等[1,12,13],7年以上达16%左右,主要为症状性邻近节段退变(adjacent segment degeneration,ASD)及椎间盘突出复发[2,14],再手术率为4.8%-29%[12,15]。本研究并发症发生率为12.8%,再手术率为9.2%,均在文献报道范围内。但85.7%(12/14)的并发症及80%(8/10)的再手术发生在术后3年内,余2例发生于8年后,说明翻修风险随时间推移而下降,而文献报道腰椎单纯减压术后翻修风险随时间推移而增加[16],结果正好相反。有学者认为棘突间装置短期再手术率高可能和学习曲线有关[1],而远期翻修率降低可能与其维持关节韧带复合体稳定性,减少椎板减压后远期出现不稳症状的风险有关[17]。
文献[4]报道Coflex 7年装置存留率达98%,本研究10年95.4%的存留率同样证实其长期安全性。装置取出原因为Coflex植入节段椎间盘突出复发及棘突骨折。早期Coflex植入节段椎间盘突出复发的翻修多需拆除假体并行减压融合手术,随着技术改进和理念更新,最近1例(图1;表3,Case13)仅行肌间隙入路TLIF术翻修,未拆除Coflex,同样取得良好效果;而Coflex邻近节段突出或狭窄,翻修时无需拆除假体。这也是其长期装置存留率较高的原因之一。
3.2 Coflex再手术及装置存留率的相关危险因素分析
本研究发现性别、年龄和手术方式均非影响再手术及装置存留率危险因素。不同诊断患者中,虽无统计学差异,但腰椎间盘突出症者再手术率(14.3%,4/28)最高,装置存留率92.9%(26/28)最低,提示其可能非最佳适应症。张杨璞等[18]及Tamburrelli等[19]也认为适应症选择错误是Coflex并发症发生率高及再手术的重要原因之一。
美国FDA批准Coflex应用于L1-5中度或以上、单或双节段腰椎管狭窄且骨骼成熟患者,多数研究遵循该适应症[2,12,18],本研究中此类患者占71.6%(78/109)。其理念在于通过撑开减少腰椎后伸时椎管内压迫,并卸载小关节及终板负荷,以缓解症状[17]。但对于腰椎管狭窄症患者,如仅试图通过Coflex撑开作用缓解症状,而不进行充分减压,往往导致手术失败而需翻修[15,19]。而多节段严重椎管狭窄广泛减压后易致稳定性降低,不利Coflex单纯放置[20]。本研究选择一到两节段轻中度中央管或侧隐窝狭窄病例,仅有限减压而不破坏小关节,也是手术效果较好的主要原因。
Coflex应用早期,其适应症曾扩展到盘源性腰痛、腰椎间盘突出症、小关节综合征及腰椎不稳[21]。但有学者认为其无法预防椎间盘突出复发,且复发后需拆除Coflex行融合手术[20]。本研究结果也显示,术前诊断腰椎间盘突出症者并发症及再手术率最高、装置存留率最低,其中4例因手术或邻近节段椎间盘突出复发而需再次手术。虽无统计学差异,但行椎间盘切除术患者再手术率(10.1%,9/89)高于未切除椎间盘者(5%,1/20)。张杨璞等[18]也发现当椎间盘压迫椎管超过50%或终板出现Mod⁃ic改变时,由于术中椎间盘切除较多,Coflex无法提供足够稳定性,导致并发症风险增加。提示Coflex应慎用于腰椎间盘突出症,特别巨大腰椎间盘突出。
Gazzeri等[22]报道Coflex应用于腰椎滑脱症的较高再手术率,认为对存在明显不稳和滑脱者,Co⁃flex无法提供理想稳定性,替代融合手术。本研究4例腰椎滑脱症患者,未将Coflex应用于滑脱节段,仅置于滑脱邻近节段作为Topping-off使用。相关生物力学[23]及临床研究[13]证实Topping-off能保护邻近节段,减缓ASD发生。本研究该4例患者长期随访中均无并发症且无需二次手术,装置存留率为100%,同样证明该术式长期安全性及有效性。
3.3 本研究的不足之处
首先,为回顾性研究,未与融合术或单纯椎管减压术对比,未能完全证实Coflex的优势;其次,未分析长期影像学结果,仅限于临床指标,无法全面评价Coflex手术疗效,进一步研究中将加入影像学分析;再次,为单中心研究,与其它中心的适应症选择及手术技术差异可能造成一定偏倚;最后,因条件受限,随访率较低且频次不够,对结果准确性有一定影响。但本研究是国内目前为止对Coflex应用随访时间最长的大样本报道,对其再手术及装置存留率影响因素进行分析,为临床应用提供了一定理论依据。
3.4 结论
腰椎间盘退行性疾病患者在腰椎后路减压或椎间盘切除后联合Coflex内固定治疗,长期临床疗效和患者满意率良好,装置存留率高,但存在的并发症、再手术及装置移除风险可能与适应症选择有关。Coflex应慎用于腰椎间盘突出症,而应用于两节段内轻中度椎管狭窄及Topping-off,则有较高安全性。
——壮肾

