内环缝合修复技术在Ⅲ型腹股沟斜疝TAPP术中的应用
邹斌,莫崖冰,梁晟
(娄底市中心医院普外科,湖南娄底 417000)
随着腹腔镜微创技术在疝外科领域的迅速发展,腹腔镜下经腹腹膜前修补术(transabdominal preperitoneal hernia repair,TAPP)凭借其创伤小、恢复快、应用广、并发症率低等优势,已成为目前腹股沟疝的主流手术方式之一[1]。依据中华医学会疝与腹壁外科学组对于腹股沟疝的分型,Ⅲ型腹股沟疝为内环缺损大于3 cm、腹股沟管后壁缺失的一类疝,其术后血清肿、疼痛等并发症及复发率相对较高[2]。为了寻找一种简单安全的方法降低术后并发症率,本研究回顾性分析我科采用内环缝合修复技术重建内环口的15 例腹股沟斜疝患者的临床资料,探讨该技术的临床应用价值。
1 临床资料
1.1 一般资料
选取2019年6月至2020年5月在我院普外科行TAPP 术中采用内环缝合修复技术重建内环口的腹股沟斜疝患者15 例,均为男性,年龄35~78 岁,平均(62.5±11.7)岁,体重指数23.1~29.3 kg/m2,平均(25.9±2.2)kg/m2。按照美国麻醉医师协会(ASA)分级标准为1~2 级,均无明显手术禁忌证。
纳入标准:①术前体查及超声检查符合中华医学会外科学分会疝与腹壁外科学组修订的分型法中Ⅲ型腹股沟疝;②诊断为单侧腹股沟斜疝。排除标准:①存在急性嵌顿;②有下腹部手术史;③1 周内服用过抗凝药物或抗血小板药物;④合并不易控制的腹压增高因素,如大量腹水、顽固性便秘、严重排尿困难、咳嗽等。
1.2 手术方法
手术均由同一组医生完成。术前排空膀胱,常规不进行导尿。
均行静脉吸入复合麻醉。手术采用三孔法,在脐上置入10 mm Trocar 作为观察孔,双侧腹直肌外缘脐下一横指处各置入一枚5 mm Trocar 作为操作孔。先探查腹腔,确认单侧腹股沟斜疝,距内环口上方1 cm 处切开腹膜(图1),充分游离内侧Retzius 间隙和外侧Bogros 间隙。于内环处游离疝囊至尽可能远端后予以横断(图2),远端旷置,精索去腹膜化超过6 cm。用输尿管导管测量缺损最大径≥3 cm (图3),使用2-0 倒刺线将内环外下方的髂耻束与外上方的弓状下缘连续缝合缩小内环至≤1 cm (图4),注意采用连续缝合方式,针距约1 cm,由外向内缝合,收紧缝线时保持适度张力,组织拉拢对合即可,末尾打结收紧,缝合过程中避开疼痛三角区域的神经。将自固定补片(9 cm×15 cm)四角裁剪成弧形后置入并铺平(图5),患者均未留置引流管,缝合关闭腹膜裂隙(图6)及切口。
1.3 围手术期处理
术后6 h 患者进食半流质及下床活动,予疝带包扎2~3 d。嘱患者术后1 周及1 个月后门诊复查,随后电话随访,随访内容包括疼痛、血清肿等并发症的发生及疝复发情况。

图1 切开腹膜
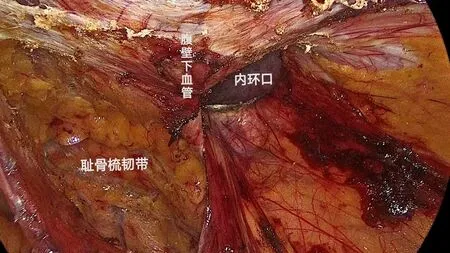
图2 横断疝囊,见肌耻骨孔周围解剖结构

图3 测量斜疝内环缺损大小
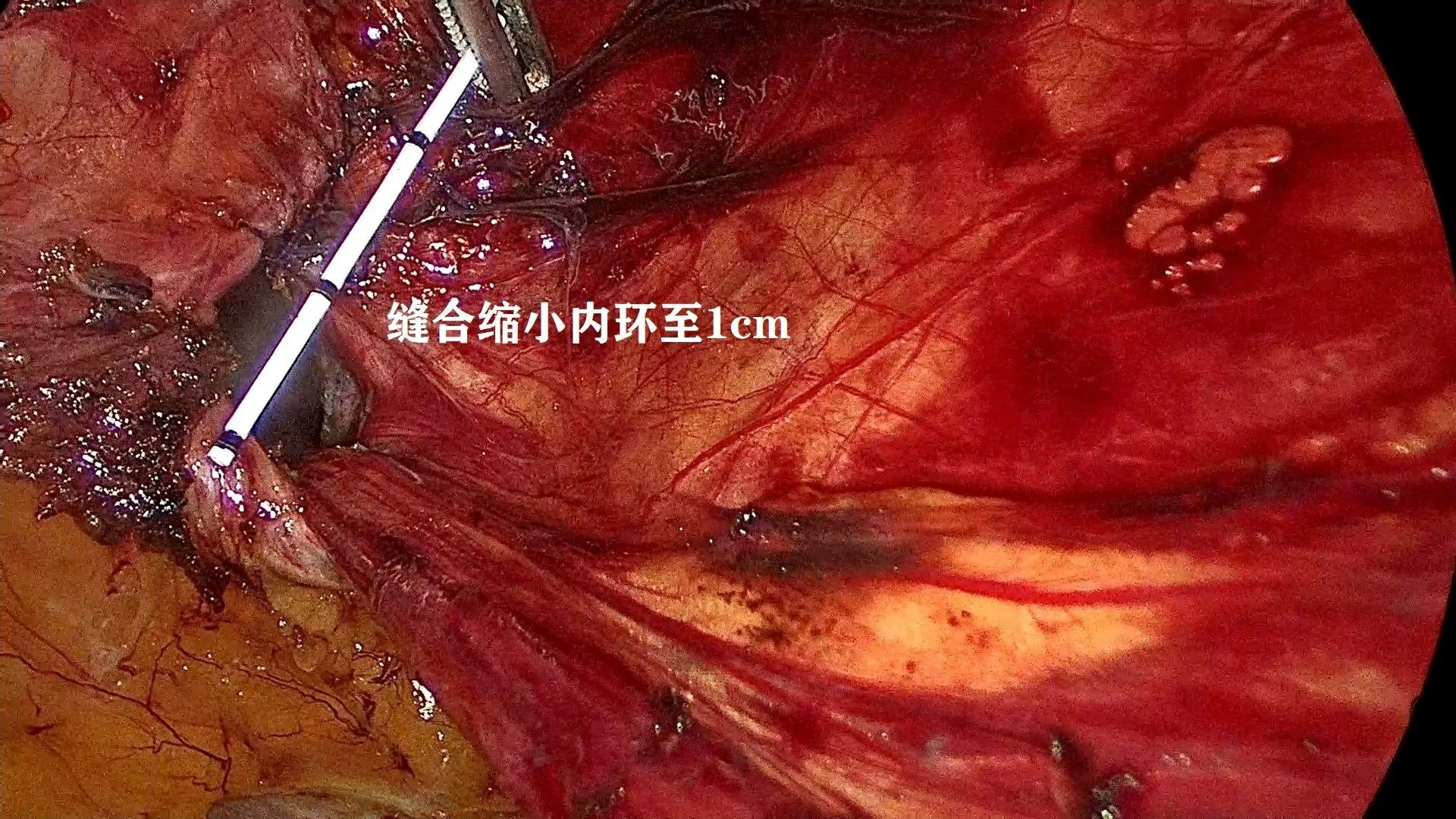
图4 倒刺线缝合缩小内环至≤1 cm
2 结 果
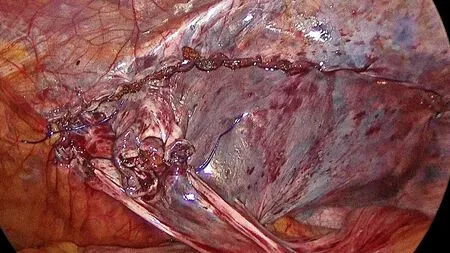
图6 缝合关闭腹膜裂隙
所有患者均顺利完成TAPP 手术,手术时间50~90 min,平均(69.7±10.9)min,术后住院时间1~4 d,平均(2.3±0.7)d,术后24 h 疼痛VAS 评分1~4 分,平均(2.7±1.0)分,见表1。1 例发生血清肿,保守治疗1 个月后消退。本组15 例均获得1年随访,无复发及慢性疼痛病例。

表1 本组15 例Ⅲ型腹股沟斜疝患者围术期临床资料
3 讨 论
中华医学会外科学会疝与腹壁外科学组对腹股沟疝的分型考虑了疝的处理难度和术后并发症的发生率,Ⅲ型腹股沟疝由于其内环大,腹股沟管后壁完全缺失,加上病程长,多为较大阴囊疝,内环周围纤维化程度高等因素,手术操作难度增大,术后发生血清肿等并发症以及复发率较高。腹股沟斜疝随着腹壁缺损的扩大,正常腹股沟管由外向内的斜行走向逐渐消失,腹股沟管变成平直走向突入阴囊,如单纯行TAPP 手术而不处理内环,补片以桥接方式覆盖在宽度达3 cm 以上的缺损后方,由于术后腹腔压力的持续作用,压力通过补片向前方传导而缺少肌筋膜层的承载,从而具备了疝复发率增加的理论依据[3]。
对于缺损较大的腹股沟疝或者部分复杂腹股沟疝,可以参照切口疝的修补理念进行手术。常规腹股沟疝腹膜前修补是用补片覆盖整个肌耻骨孔,而切口疝的修补理念是在关闭肌筋膜缺损的基础上用补片加强腹壁[4]。对于TAPP 术,一般使用的补片宽度在10 cm 左右,如果内环缺损大且不予处理,则补片对于超出内环上下缘的有效覆盖范围就会缩小。作者在Ⅲ型腹股沟疝的TAPP 术中,采用内环缝合修复技术将内环缩小至1 cm 以内,从而增加补片对于重建后内环上下缘的有效覆盖范围,补片由单纯的覆盖肌耻骨孔变为在接近关闭腹股沟区缺损的基础上加强肌耻骨孔区域。随着时间的推移,合成补片挛缩率可以达到10%~30%[5],而增加补片的有效覆盖范围可以降低补片卷曲或者挛缩引起的复发风险。
在本组病例中,术后24 h 疼痛VAS 评分平均为(2.7±1.0)分,与王隽[6]等报道的Ⅲ型腹股沟疝TAPP 术中采用横断疝囊方式的患者术后24 h 疼痛评分相近(2.41±1.67)。目前尚无内环缝合修复技术引起术后疼痛加重的证据。当然,在缝合过程中需要特别注意内环外下方的区域缝合位置不要过低,以避开疼痛三角区域,采用倒刺线缝合时注意缝合张力,重建的内环口保留一定的间隙防止通过的精索及神经卡压。
国内外学者发现,TAPP 术后血清肿的发生率达到3%~8%,且与疝的大小、类型、疝囊处理方式有关,阴囊疝术后需要穿刺处理的血清肿的发生率可达10%以上[7]。在手术过程中,应尽可能将疝囊分离至底部,此处疝囊往往与精索接触广泛,过多的游离反而增加手术创伤,甚至引起精索血管的损伤,导致术后多种并发症的发生,因此本组选择在此处横断疝囊。而重建的内环口在1 cm 以内,有利于残留疝囊因血流、淋巴回流受阻引起的积液回流至腹膜前间隙[8],即使发生积液,也能在后期逐步吸收而避免出现需要穿刺引流处理的血清肿。本组有1 例患者术后发生血清肿,采用芒硝外敷、托高阴囊、穿疝裤等保守治疗1 个月后消失。而采用内环缝合修复技术对于血清肿发生率是否有影响,将在后续更多病例的对比研究中探讨。
Ⅲ型腹股沟斜疝患者TAPP 术中采用内环缝合修复技术重建内环口,术后并发症发生率低,可获得良好的手术效果,其临床应用是可行的,手术医生应熟悉其解剖特点并熟练操作。而其相对于常规TAPP 术的优势,还需要更大样本的临床研究和对比分析来证实。

