同时性双原发鼻咽癌合并肝癌1例报道
蒋海博,田秉璋
(湖南师范大学附属第一医院(湖南省人民医院)肝胆外科,长沙 410005)
多原发恶性肿瘤(也称多原发癌)是指同一患者的单个或多个器官、组织同时或先后发生两种或两种以上的原发恶性肿瘤。现报道1 例同时性双原发鼻咽癌合并肝癌病例,结合文献就同时性鼻咽癌并肝细胞肝癌双原发癌的临床表现及诊治过程进行探讨,为类似病例的临床诊治提供借鉴。
1 临床病例
患者男性,48 岁,因“反复右侧鼻腔出血20 天”于2020年3月9日入院。患者20 天前因感冒后出现右侧鼻腔内出血,约10 ml,可自行停止,未行特殊处理,后鼻出血反复发作,为求进一步诊疗,前往湖南师范大学附属第一医院(湖南省人民医院)耳鼻喉科就诊,入院查体:双鼻腔黏膜充血,双下鼻甲稍肥大。既往有乙肝病史10 余年,规律服用恩替卡韦分散片0.5 mg/d 抗病毒治疗。实验室检查:EB 病毒核心抗原IgA,EB 病毒衣壳抗原IgA 抗体,EB 病毒Rta 蛋白IgG 抗体均为阳性,乙肝五项提示表面抗原(HBsAg)、e 抗体(HBeAb)和核心抗体(HBcAb)阳性,HBV-DNA<“1.00E+02 IU/ml”,三大常规、肝肾功能、凝血功能,肿瘤标志物等未见明显异常。颈部B 超示:双侧颌下多个低回声结节,考虑异常淋巴结。头颈部CT 示: 鼻咽后壁明显增厚并强化,考虑鼻咽癌;双侧颈部多发肿大淋巴结考虑转移可能。腹部CT 及MRI 显示肝S8 占位(病灶含少量脂肪或出血),考虑肝细胞肝癌(hepatocellular carcinoma,HCC)或血管周上皮样细胞肿瘤(图1)。PET-CT 示:①鼻咽顶后壁及两侧壁增厚,病变累及后鼻孔,考虑鼻咽癌;双侧颈部、肝门区多发肿大淋巴结,考虑多发淋巴结转移瘤;②肝右叶低密度灶,考虑肝细胞癌可能。完善相关检查后考虑鼻咽癌合并肝癌可能性大,遂行鼻咽部肿块及颈部淋巴结穿刺活检,穿刺病理诊断: 左、右颈部淋巴结转移性鳞状细胞癌(图2)。因患者肝S8 占位影像学提示HCC 可能性大,但结合患者病史不能排除转移灶的可能性,遂建议患者行肝肿块穿刺活检明确诊断,但患者拒绝。经我院多学科综合治疗(multidisciplinary treatment,MDT)小组讨论后,暂予吉西他滨+顺铂联合卡瑞利珠单抗免疫治疗方案治疗鼻咽癌,同时覆盖肝脏病灶。考虑鼻咽癌理类型为非角化型分化型鳞状细胞癌,临床分期为pT1N3MX,遂予以化疗+免疫治疗4 个周期后再联合放疗2 个周期。患者总共行6 次系统治疗后,病情稳定,复查腹部MRI 肝S8 段肿块明显缩小(图1),于2020年12月17日行腹腔镜下肝S8 段切除术,术中可见肝脏纤维化明显,质地较韧,超声刀分离肝脏较困难,术后病理结果提示为肝细胞癌(图2)。术后继续予以抗病毒治疗,随访至2021年8月,患者肝癌、鼻咽癌均未见明显复发病灶。
2 讨 论
多原发癌(multiple primary carcinoma,MPC)是指在同一个体的单个器官或不同器官同时或连续发生两种或两种以上类型的原发性恶性肿瘤。根据两癌间隔时间,MPC 可以分为同时性MPC(两癌间隔时间≤6 个月)和异时性MPC(两癌间隔时间>6 个月)。MPC 往往隐匿性发作,临床症状不典型,且有异时癌表现,可与原发癌转移相混淆,因此临床上易被忽略。
原发性肝癌是全球最常见的恶性肿瘤之一,发病率及死亡率居高不下。目前认为原发性肝癌最主要的危险因素之一是HBV 感染,HBV-DNA 的病毒载量越高,其发生肝癌的几率越大,两者几乎成正相关。而鼻咽癌也是我国的高发恶性肿瘤之一,免疫学和生物化学研究证实EB 病毒与鼻咽癌关系密切。推测本例双原发癌发病可能与病毒感染引起的基因变异有关,因为肝癌和鼻咽癌都属于多基因疾病,有明显的家族聚集性,近期有研究发现了在肝癌中的lncRNA,在鼻咽癌患者中也存在高表达,并与癌症患者的不良预后相关。过表达的lncRNA 可促进鼻咽癌细胞的生长[1]。也有可能与基因的变异,如circRNA、SNHG15 等异常表达[2-3]、CDH1 突变及WNT/β-catenin 信号激活[4]等相关。

图1 腹部影像学检查图像( A.化疗前CT 显示肝S8 段肿块;B.化疗后MRI 显示肝S8 段肿块明显减小;C.术后6 个月复查CT 未见复发)
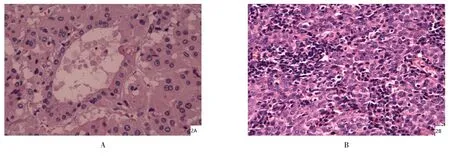
图2 病理切片(HE 染色,×400 倍)(A.肝细胞性肝癌;B.鼻咽部非角化型(分化型)鳞状细胞癌)
双原发癌治疗原则为尽量行病变部位根治性切除术[5],并根据肿瘤的生物学特征及患者的实际情况,辅以放化疗、靶向治疗、免疫治疗等个体化综合治疗。在原发性肝癌诊疗规范(2019年版)中,FOXLOX4 是首选的化疗方案[6],而肝癌的免疫治疗在近几年时间也取得了突破性进展,阿替利珠单抗联合贝伐珠单抗IMbrave150 研究[7]是一项全球开放标签的Ⅲ期临床研究,该研究显示,与单用索拉非尼相比,阿替利珠单抗联合贝伐珠单抗用于晚期肝癌的一线治疗,取得了总生存期及无进展生存期双终点的阳性结果。因此美国国立综合癌症网络已将此组合纳入肝癌一线系统治疗推荐。在本例的前期辅助治疗中,因肝脏肿块性质不明确,故选用对鼻咽癌、肝癌兼具有适应证的卡瑞利珠单抗以覆盖肝脏病灶,患者行6 次辅助治疗后,复查CT 可见肝脏S8 段肿块明显缩小,为肝癌的根治性切除降低了难度。
在本例患者的治疗过程中,术前患者既往有乙肝病史,影像学提示肝占位,肝癌可能性大,但患者AFP 正常,合并鼻咽癌的临床诊断,因此鼻咽癌合并肝转移不能排除(术前患者拒绝行肝肿块穿刺活检)。鼻咽癌同时合并肝转移的患者化疗后的客观有效率(response rate,RR)为70.3%[8],患者先行系统性的辅助治疗,控制微小的转移病灶,为术后生存期的延长提供保障,但同时辅助治疗后手术时机的选择也至关重要。系统治疗疗程过短药物尚未达到最大效果,起不到控制肿瘤进展的作用;疗程过长又有可能造成肿瘤耐药病情进展,同时过长的药物使用也会对肝脏造成一定损伤,术后肝功能不全或者肝衰竭的风险增加。一项涉及20 例转移性鼻咽癌患者的长期无病生存期的回顾性研究显示,大约需要4~6 个化疗周期[9],因此应在肿瘤进展缓解的情况下尽早行肝肿瘤的手术治疗。本例患者在6 次系统治疗后,肝脏S8 段肿块明显缩小,减少了手术前的肿瘤负荷,提高了完全性切除的可能性,降低了术后复发,有望延长无瘤生存期。
一项以肝转移为首发症状的鼻咽癌患者的回顾性研究显示,5 个独立因素与预后有关,包括预处理情况、乳酸脱氢酶(lactate dehydrogenase,LDH)水平、原发肿瘤放疗、化疗周期数和化疗反应。对于LDH>245 IU/L、多器官转移和肝转移病灶>3 个的患者[8],化疗的完全反应率(complete response,CR)或部分反应率(partial response,PR)较低。LDH 是一种糖酵解酶,在厌氧条件下能可逆地催化丙酮酸转化为乳酸。在许多实体肿瘤(包括晚期鼻咽癌)中,LDH 水平的升高被认为是一个负面的预后因素,并与肿瘤负荷大、肿瘤扩展和转移的高风险相关[10-12]。血清LDH 水平两倍于正常水平在局部疾病中很少见,但在肝转移或多器官转移的鼻咽癌患者中常见。本例患者肝肿块切除术前LDH 为162 IU/L,处于正常范围,但行辅助治疗前未予检测,是本病例处理过程中的一大缺陷之处。若患者辅助治疗前LDH 明显升高,则提示LDH 或许能成为判断辅助治疗的效果及手术时机选择的潜在指标;若患者辅助治疗前LDH 正常,则或许能为原发病灶与转移性病灶的鉴别诊断提供线索。这一点有待在今后的研究中进一步明确。
多原发癌本身病情较为复杂,在治疗上与转移癌和复发癌完全不同,其治疗方法是应当给予根治,有手术指征的应尽早手术治疗,疗效与单发癌相似。但对于无法一次性根治的多原发癌,笔者认为应先予以全身系统治疗,待肿瘤进展稳定后,再行手术切除。因此,术前应予以穿刺活检明确病理诊断,有针对性地选择系统治疗方案,密切关注肿瘤的发展变化,结合药物客观缓解率(objective response rate,ORR)合理地选择手术时机,这对于提高患者的预后和保证医疗安全均十分重要。

