免胸管单切口单孔胸腔镜手术治疗青年气胸
张卫锋,任占良,张泳,任小朋,韩英杰
(陕西中医药大学附属医院胸心外科,陕西咸阳 712000)
随着科技的高速发展,现代医疗技术也迅速发展,胸腔镜成为现代胸外科手术的常规术式[1]。在近年提出的加速康复和精准医学理念的指导下,单孔胸腔镜技术飞速发展,与既往三孔、单操作孔术式相比实现了微创与美容相结合,同时达到了最大限度减少对患者的创伤,进一步实现加速康复在胸外科的应用[2]。而传统的胸外科手术后需常规留置胸腔闭式引流管,一方面术后便于排气、排液;另一方面还能及时发现围手术期并发症;但也使术后患者的疼痛增加,胸腔分泌物增多,影响术后早期下床活动及早期肺功能的锻炼[3],不利于术后加速康复。随着国家经济的快速发展,人们生活水平的不断提高,对现代医疗技术要求更高。国内外许多医学研究中心在安全的前提下已打破常规诊疗,实现日常诊疗操作中实现了个体化诊疗,以期达到术后加速康复。在目前诊疗模式及加速康复理念的指导下,本团队于2017年1月在自发性或复发性气胸患者中开展单孔胸腔镜技术,随后根据单孔胸腔镜手术切口特点,开展免胸管单切口单孔胸腔镜手术治疗青年自发性或复发性气胸,疗效满意,并于2018年1月开始尝试术后部分患者免留置胸腔引流管,以期最大程度地减少术后创伤、减轻疼痛,实现术后切口美观、加速康复的目的。现回顾性分析2018年1月~2020年1月在陕西中医药大学附属医院胸心外科行免胸管单切口单孔胸腔镜手术治疗的青年单侧自发性或复发性气胸患者70 例,其中32 例术后未留置胸管,38 例留置胸腔引流管,比较其术后疗效,现报道如下。
1 临床资料与方法
1.1 一般资料
本研究共纳入青年单侧自发性或复发性气胸患者70 例,男59 例,女11 例,年龄(20.65±3.35)岁。其中术后未留置闭式胸腔引流管的共32 例(实验组);留置胸腔引流管38 例(对照组)。所有患者入院前均行胸片或CT 检查明确诊断,肺压缩30%~90%,排除张力性气胸;入院后均采用单腔猪尾巴导管行胸腔闭式引流术(图1),术后指导患者行肺功能锻炼,待气胸侧肺复张后常规行薄层胸部CT 检查,若CT 提示患侧存在肺大疱或持续漏气大于72 h,进一步行单孔胸腔镜肺大疱切除术或胸腔探查(肺破损修补术)。本研究获得单位伦理委员会批准,术前均告知家属手术风险,取得同意并签署手术知情同意书。两组患者一般资料比较无统计学差异(见表1)。
1.2 手术方法
1.2.1 胸腔闭式引流术
采用单腔猪尾巴管(广东百合医疗器械有限公司生产,8Fr-20 cm)作为引流管,具体操作步骤如下:①患者取端坐位或仰卧位,观察胸片或胸部CT 确定置管位置,患侧上肢上举抱头或外展,手术区域消毒铺无菌巾;②选腋中线至腋前线之间第三或第四肋间局部浸润麻醉;③沿麻醉点以18G 穿刺针穿刺,穿刺全程给予针心负压,见气体停止进针,将导丝置入胸腔,退出穿刺针,扩皮器沿导丝扩张穿刺路径,置单腔猪尾巴管,使其侧孔进入胸腔内距壁层胸膜2~3 cm,连接水封瓶,嘱患者咳嗽,观察如有气泡溢出,说明置管成功,用丝线固定导管,常规包扎,术毕。
表1 两组一般资料比较[±s 或n(%)]

表1 两组一般资料比较[±s 或n(%)]
注:气胸压缩程度依据CT 或X 线报告的百分比(%)表示;BMI 为体质量指数(body mass index)
性别分组 例数男 女年龄(岁)气胸压缩程度(%)BMI(kg/m2)实验组3226(81.2)6(18.7)20.38±3.5561.90±15.3018.20±1.55对照组3833(86.8)5(13.2)20.11±2.4561.14±12.1018.08±1.49 χ2/t 值0.4100.4080.2590.368 P 值0.5220.6840.7960.713
1.2.2 单孔胸腔镜手术
全麻双腔气管插管成功后,取健侧卧位,将上臂固定于头侧支架上,常规消毒铺无菌巾,拔除胸腔闭式引流管,切口选在引流管置管处,沿此切口肋间(腋中线至腋前线第三或第四肋间)向两侧延伸约3~4 cm(图2),逐层切开进入胸腔,置入切口保护套,作为进镜及操作孔(图3);仔细探查各肺叶及胸腔(图4),观察是否存在粘连带,若有粘连带用超声刀或电钩游离,注意此处肺是否存在病变,若漏气行缝扎(图5)。若病变难以寻找,可向胸腔内注水后双肺低潮气量通气,有助于寻找病变部位;多发、成簇肺大疱用强生EC60A 切割缝合器切除;单发肺大疱(大于1 cm)用慕丝线结扎处理[4](图5)。术后常规行注水试验,确定无漏气及创面出血后清点器械,双肺通气。实验组在常规注水实验(用手术器械压迫肺组织入水中,嘱麻醉医生吸痰膨肺了解是否漏气)未见漏气、吸净胸腔冲洗液后,充分复张术侧肺,再用一次性无菌手套封闭手术切口,用吸引器抽吸使其变为负压,在呼吸机辅助呼吸下观察手套是否膨起,观察5~10 min 若手套无膨起证明无漏气(图6);于切口处插入红色导尿管达胸顶部,间断关闭肌层、皮下、皮肤,导尿管处预留缝线暂不打结,将红色导尿管胸壁外侧端置入盛有蒸馏水的广口器皿内(图7),嘱麻醉医生吸痰膨肺,压力大约30~40 cmH2O(1 cmH2O=0.098 kPa),直至蒸馏水内无气泡溢出,迅速拔除导尿管,打结预留缝线(图8)。对照组由切口处留置闭式胸腔引流管1 根,接水封瓶,逐层关闭切口并固定引流管,改平卧位,嘱麻醉师吸痰膨肺,直至引流瓶内少量或无气泡溢出。两组术后常规行心电、血氧、血压监测,吸氧,责任护士指导患者行肺功能锻炼。实验组术后若出现气短或血氧饱和度低于90%,及时复查床旁胸片;若术后无上述症状,则与对照组一样术后第一天再常规行立位胸片,出院前两组患者再次复查胸片。实验组若胸片示肋膈角变钝,进一步行胸水B 超定量,若>300 ml 则行胸腔穿刺抽液;若积气量>30%,则行胸腔穿刺抽气或胸腔微创置管引流术。对照组拔除胸腔引流管指征:咳嗽时引流管液柱波动正常,无气体溢出;胸腔引流液<250 ml/d;体温正常;胸片提示肺复张或基本复张(<10%肺压缩)。
1.3 观察指标
观察两组患者的手术时间、术中出血量、手术后第一次下床活动时间、术后24h、48h、72h 视觉模拟疼痛评分(visual analogue scale,VAS)、术后切口愈合时间、术后并发症发生率、术后住院时间等指标。其中肺部感染根据症状、体征、实验室检查和影像学检查结果判断;术后肺漏气指持续漏气,时间>3 d;胸腔积气定义为胸片提示肺压缩≥30%;胸腔积液根据患者坐位B 超胸水定量,胸腔积液>300 ml。肺压缩>30%者行胸腔穿刺术;穿刺抽气后肺再次压缩,考虑术后肺漏气者予再次置管术。记录胸腔穿刺术和再次置管术的采用率。
1.4 统计学方法
采用SPSS 19.0 统计软件进行统计分析,计量资料以±s表示,组间比较采用t检验;计数资料以率表示,组间比较采用χ2检验。P<0.05 为差异有统计学意义。
2 结 果
2.1 两组患者术后临床疗效的比较
手术后第一次下床活动时间、术后伤口愈合时间、术后住院时间实验组分别为(10.59±1.10)h,(8.13±0.79)d 和(2.25±0.67)d,明显早于对照组的(16.42±1.54)h,(10.29±1.14)d 和(3.95±0.77)d(均为P=0.000)。术后24 h、48 h、72 h 数字疼痛评分实验组为(4.19±0.86)分,(3.50±0.67)分和(2.69±0.69)分,明显低于对照组[(5.63±0.79)分,(5.16±0.75)分和(3.34±0.91)分](P=0.000 或P=0.001)。实验组手术时间为(61.41±8.06)min,术中出血量为(12.62±6.46)ml,与对照组的(57.08±6.66)min 和(13.82±5.76)ml 比较差异无统计学意义(P=0.190,P=0.366),见表2。
2.2 两组患者术后并发症的比较
两组患者术后无肺部感染,切口愈合良好,且美观、隐蔽。术后实验组肺漏气1例、胸腔积气1例、胸腔积液1例、胸腔穿刺术1例、再次置管1例;对照组术后肺漏气4例、胸腔积液1例、胸腔穿刺术1例。两组总并发症发生率比较无统计学差异(P=0.620),见表2。
表2 实验组与对照组相关指标比较[±s 或n(%)]
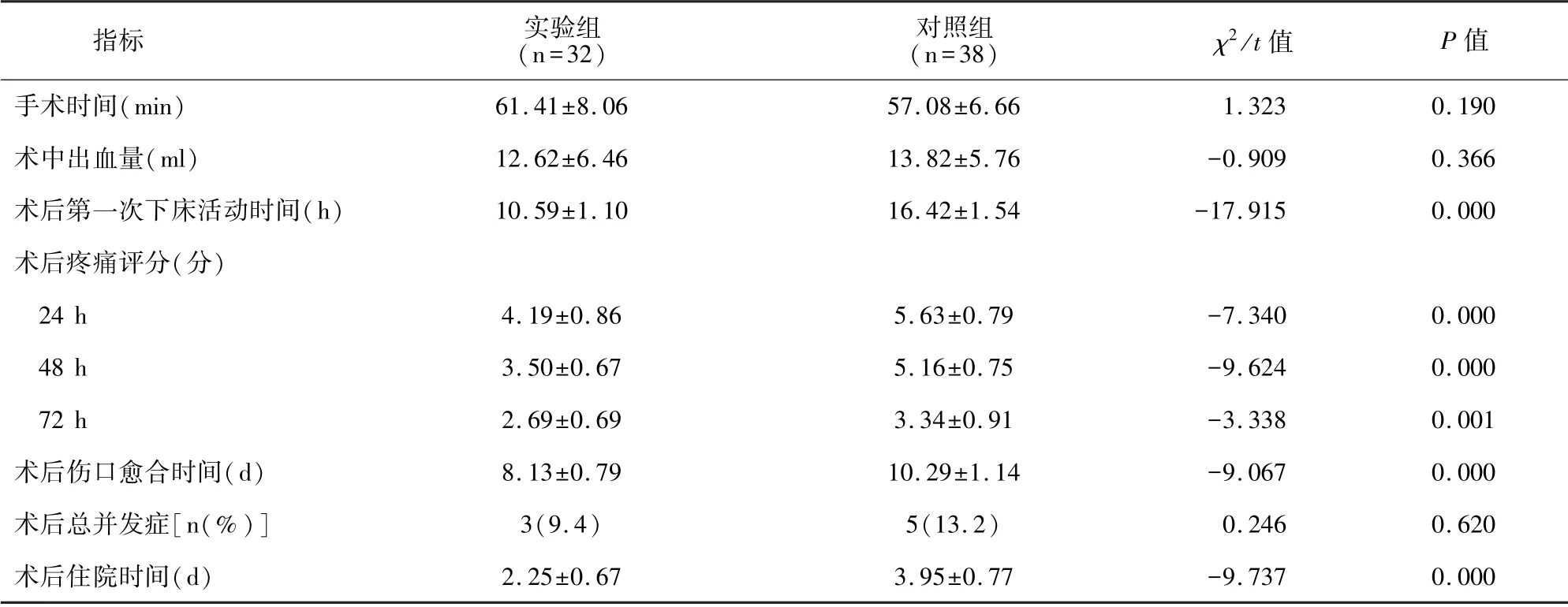
表2 实验组与对照组相关指标比较[±s 或n(%)]
指标 实验组(n=32)对照组(n=38)χ2/t 值P 值手术时间(min)61.41±8.0657.08±6.661.3230.190术中出血量(ml)12.62±6.4613.82±5.76-0.9090.366术后第一次下床活动时间(h)10.59±1.1016.42±1.54-17.9150.000术后疼痛评分(分)24 h4.19±0.865.63±0.79-7.3400.000 48 h3.50±0.675.16±0.75-9.6240.000 72 h2.69±0.693.34±0.91-3.3380.001术后伤口愈合时间(d)8.13±0.7910.29±1.14-9.0670.000术后总并发症[n(%)]3(9.4)5(13.2)0.2460.620术后住院时间(d)2.25±0.673.95±0.77-9.7370.000
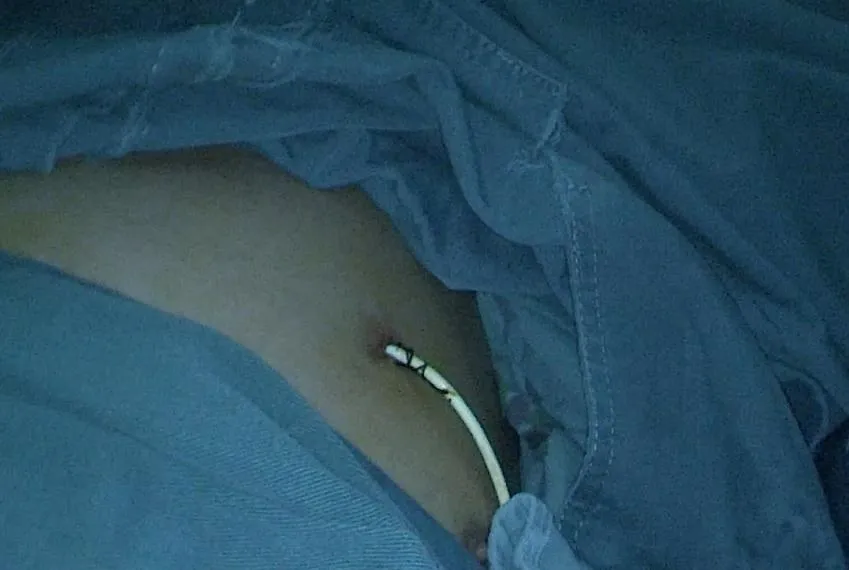
图1 术前在腋前线与腋中线之间第四肋间置猪尾巴管

图2 术中拔除引流管,沿引流管切口向两侧延伸约3 cm,作为单孔胸腔镜手术切口
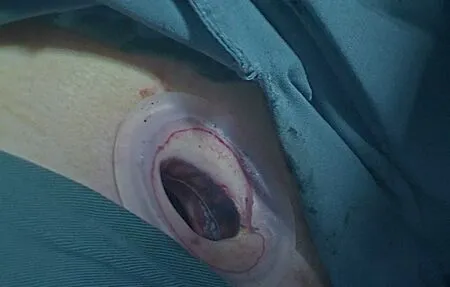
图3 单孔胸腔镜手术切口

图4 术中处理肺大疱全景图
3 讨 论

图5 术中将粘连带钳夹牵至切口处缝扎

图6 术毕检查是否存在肺漏气

图7 术毕排除胸腔积气
微创胸腔镜手术已发展20 余年,目前已成为现代胸外科手术的主流。在这些年里,随着手术器械的改进及手术经验的积累,技术日益成熟,与传统的开胸手术相比优点是: 手术创伤小、术后伤口疼痛轻、局部皮肤感觉异常轻、恢复快[5]。本研究结果表明,免胸管单切口单孔胸腔镜手术后卧床时间和住院时间明显短于对照组,这与Yang 等[5]的研究结果一致;实验组术后24 h、48 h、72 h 疼痛评分明显低于对照组,与Reinersman 等[6]的报道一致。实验组术后伤口愈合时间短于对照组,考虑原因为:对照组术后留置28F 硅胶引流管,致使拔管后手术切口愈合延迟。而两组手术后总并发症发生率、手术时间、术中出血量等指标比较无统计学差异。通过以上对比表明,在严格筛选病例的前提下,免胸管单切口单孔胸腔镜手术治疗青年单侧自发性或复发性气胸是安全可行的;同时能减轻患者术后疼痛,促进早期下床活动,缩短住院时间,实现了患者在术后的加速康复。
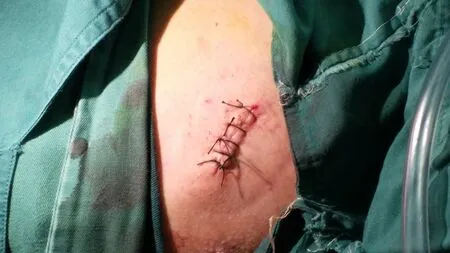
图8 术后切口外观,未留置胸腔引流管
2003年英国胸科医师协会提出胸腔闭式引流术置管“安全三角”(背阔肌前缘、腋窝顶部、胸大肌外侧缘构成的区域),经此行胸腔闭式引流术经过层次少,易于定位,损伤小[7],与现代微创外科手术宗旨相符。国内部分临床中心也经此部位对自发性气胸行胸腔闭式引流术,术后效果良好[8]。同时近几年单孔胸腔镜手术技术逐渐成熟[9],手术切口也在此区域。笔者等根据胸腔闭式引流术置管部位与单孔胸腔镜手术切口部位一致的特点,将两者合并归一。
传统胸腔镜手术后常规留置胸腔闭式引流管的目的是:①排出胸腔积气、积液,促使肺复张,恢复胸腔负压状态;②便于观察围术期相关并发症。缺点是:传统留置胸腔引流管较粗(硅胶28F、32F),压迫肋间神经、刺激膈肌及壁层胸膜,导致术后疼痛明显;同时引流管刺激壁脏层胸膜,使引流量增加,留置胸管时间延长[10];术后疼痛限制了患者行肺功能锻炼及早期下床锻炼,不利于患者咳嗽、排痰及胃肠功能恢复,增加术后肺不张及肺部感染的风险,致使患者术后康复延迟。目前在精准微创外科、个体化治疗及加速康复外科等理念的指导下,国内已有多中心证明在部分疾病术后选择性地不留置胸腔引流管是安全可行的[11-13],这实际上是精准微创外科、个体化治疗及加速康复外科理念的体现。本研究将单孔胸腔镜手术切口与胸腔闭式引流切口合并,并在严格筛选病例的前提下实施了免胸管单切口单孔胸腔镜手术,更加体现了精准微创、个体化治疗及加速康复等理念。根据本团队的实践经验总结免胸管单切口单孔胸腔镜手术的条件如下:病程>6 h;肺压缩30%~90%;自发性闭合性(单纯性)气胸;复发性气胸破口小、漏气缓慢。满足以上条件可采用腋中线至腋前线第三、四肋间行单腔猪尾巴管胸腔闭式引流术。不留置胸管还与术中条件有关:①根据术中探查情况及主要操作,发现肺大疱病变集中,经缝扎或腔镜切割闭合器切除后,确认处理确切,创面小,无渗血;②术前持续漏气,术中探查无肺大疱,漏气病变部位在粘连带旁,游离粘连带后缝扎或腔镜切割缝合器能切除病变部位;③术后在自然状态下膨肺,无漏气。自然状态下膨肺指:排净胸腔积气,用一次性无菌手套封闭手术切口,并采用吸引器抽吸使其变为负压,在呼吸机辅助呼吸下观察手套是否膨起,若一次性手套随呼吸上下起伏,无膨起,说明胸腔无漏气;若一次性手套随呼吸膨起,说明胸腔有漏气;漏气量大小与手套膨起的程度相关。
免胸管术后需严密监测心率、呼吸、血氧饱和度等指标,同时需重视患者的自身症状。本研究实验组发生肺漏气1 例,在手术结束后6 h 自感气短、胸闷不适,心电监护指标未见异常,听诊术侧呼吸音弱,及时行床旁胸片示肺压缩约40%,立即于腋前线第三肋间(手术切口上一肋间)采用8F 单腔猪尾巴管行胸腔闭式引流术,术后加强肺功能锻炼,2 d 后胸腔引流瓶内无气泡溢出,3 d 后拔除引流管。实验组还发生胸腔积气1 例,术后第一天常规复查立位胸片示肺压缩约30%左右,患者无不适症状,低流量吸氧1 d 后复查胸片示积气较前稍吸收,考虑手术结束关胸排气不彻底所致,出院后1 周复查胸片示积气明显吸收。1 例出院后1 周复查胸片示术侧胸腔积液,行胸部B 超示:胸腔积液少-中量,行胸腔穿刺抽出淡黄色积液340 ml,考虑术后创面渗出所致。因此,需特别强调青年人由于各器官代偿功能好,术后免胸管需医师及护士加以重视,注意查体,也需要加强患者对自身症状的观察。
综上所述,本研究证实在严格筛选病例的前提下,免胸管单切口单孔胸腔镜手术治疗青年单侧自发性或复发性气胸是安全可行的;同时能减轻患者术后疼痛,促进早期下床活动,缩短住院时间,实现了患者术后的加速康复,体现了美容与微创相结合的优势。本研究不足之处是对照组术后选用胸腔引流管较粗,致使术后切口愈合延迟,今后会考虑更换胸腔引流管的规格。

