NLR、MLR与儿童传染性单核细胞增多症的相关性研究
房丽云,王洁英,吕 梅,杨 洋,李雯菁,孙大庆
(1.西北大学附属医院/西安市第三医院儿科,陕西 西安 710082;2.陕西省人民医院儿科,陕西 西安 710068)
传染性单核细胞增多症(infectious mononucleosis,IM)是一种主要由EB病毒感染引起的全身免疫异常性疾病,多见于学龄前及学龄儿童。儿童患IM时可出现发热、淋巴结肿大、肝脾肿大、异常淋巴细胞升高等。因为IM的临床表现不典型,无特异性,且病情复杂多变,早期易误诊或漏诊。有研究表明外周血中性粒细胞与淋巴细胞比值(neutrophil to lymphocyte ratio,NLR)、单核细胞与淋巴细胞比值(monocyte to lymphocyte ratio,MLR)等作为新型的炎性标志物,已广泛用于多种炎症性疾病的辅助诊断[1-2],然而NLR和MLR在IM中的研究甚少。本研究旨在探讨NLR、MLR与初诊IM的相关性,为其早期诊断及早期干预提供临床参考依据。
1资料与方法
1.1一般资料
本研究选取2017年9月至2020年8月西北大学附属医院/西安市第三医院收治的150例初诊IM患儿(观察组)及同期来院健康体检的60例儿童(对照组)为研究对象。观察组纳入标准:①符合2016年中华医学会儿科学分会感染学组制定的儿童IM诊断标准[3];②均经过明确异常淋巴细胞、EB病毒抗体或DNA载量检测;③发病时间为3~7天;④近期未服用过肝损伤药物;⑤排除合并其他疾病。观察组男94例,女56例;年龄10个月~12岁,平均4(2~6)岁。对照组男38例,女22例;年龄8个月~12岁,平均3(1~5)岁。两组基本比较差异均无统计学意义(P>0.05)。所有研究对象的监护人均知情同意自愿参与研究。
1.2研究方法
观察组于入院次日清晨采集空腹静脉抗凝血2mL,首先应用贝克曼DXN-800全自动血细胞分析仪检测全血细胞计数,计算NLR及MLR;同时检测生化指标:血清丙氨酸氨基转移酶(alanine aminotransferase,ALT)、天门冬氨酸氨基转移酶(aspartic aminotransferase,AST)及谷氨酰转肽酶(glutamyl transpeptidase,GGT)等,以≥80U/L作为肝损伤的标准。按年龄分为3组:0~3岁,4~6岁和7~12岁进一步分层分析。对照组体检当日采血,仅检测全血细胞计数。
1.3统计学方法
采用SPSS 26.0统计软件进行数据处理及统计分析。年龄、性别等计数资料用例数(n)和百分比(%)描述,行χ2检验;NLR和MLR等不符合正态分布的计量资料采用中位数及四分位间距M(Q1~Q3)表示,组间比较采用Mann-WhitneyUtest。相关性分析采用Spearman秩相关。受试者工作特征(receiver operating characteristic,ROC)曲线用于确定最佳分界点及计算敏感度和特异度。以P<0.05为差异有统计学意义。
2结果
2.1两组外周血细胞NLR和MLR的比较
观察组的NLR水平低于对照组,MLR水平高于对照组,差异均有统计学意义(U值分别为-2.730、-2.926,P<0.01),见表1。

表1 观察组与对照组外周血细胞比值比较[M(Q1~Q3),n(%)]Table 1 Comparison of peripheral blood cell ratios of the chidlren between the two groups[M(Q1-Q3),n(%)]
2.2 NLR和MLR预测IM的临床价值
应用ROC曲线分析,NLR和MLR的曲线下面积分别为0.62(0.54~0.69)和0.63(0.55~0.70),差异均有统计学意义(P<0.05);NLR的最佳界值为1.0,敏感度为39%,特异度为87%;MLR的最佳界值为0.175,敏感度为46%,特异度为81%,见图1。
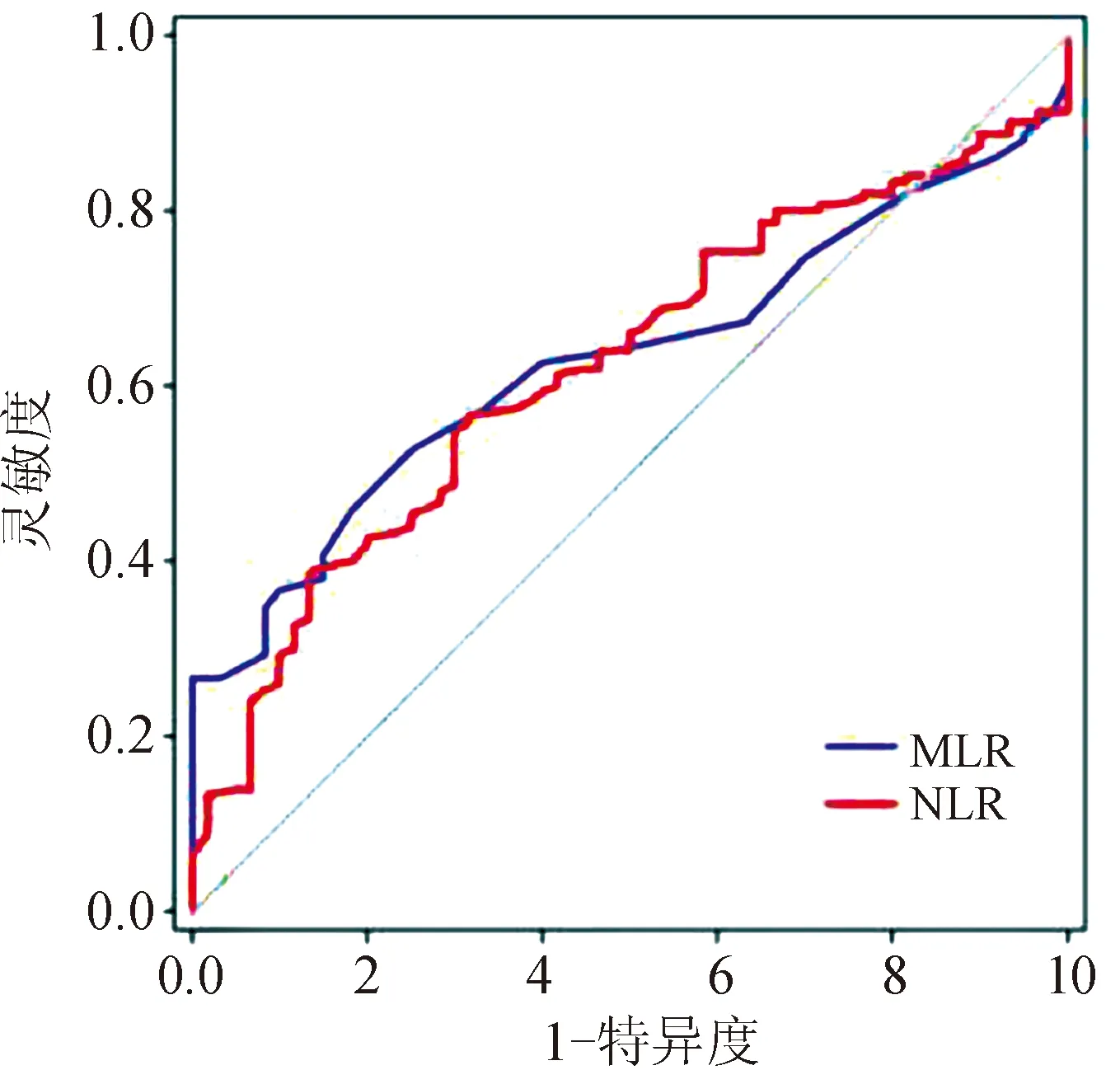
图1 NLR、MLR预测IM的ROC曲线Fig.1 ROC curves of NLR and MLR for diagnosis of IM
2.3 IM患儿NLR、MLR、年龄与肝功能指标的相关性分析
ALT≥80IU/L共28例,AST≥80IU/L共22例,GGT≥80IU/L共15例,提示肝损害发生率分别为18.67%(28/150)、14.67%(22/150)和10.00%(10/150),且7~12岁组肝损害发生率最高(χ2值分别为20.622、9.680、12.730,P<0.01),见表2。NLR和MLR越低,ALT、AST和GGT的表达水平越高(NLR:r值分别为-0.453、-0.466、-0.492,MLR:r值分别为-0.326、-0.216、-0.379,P<0.01);患儿年龄与ALT和GGT的表达水平同样呈正相关关系(r值分别为0.279、0.396,P<0.01),见表3。
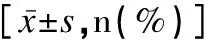
表2 不同年龄组IM患儿肝功能主要指标表达水平比较Table 2 Comparison of expression levels ofmajor liver function indexes among different agesubgroups of the children with
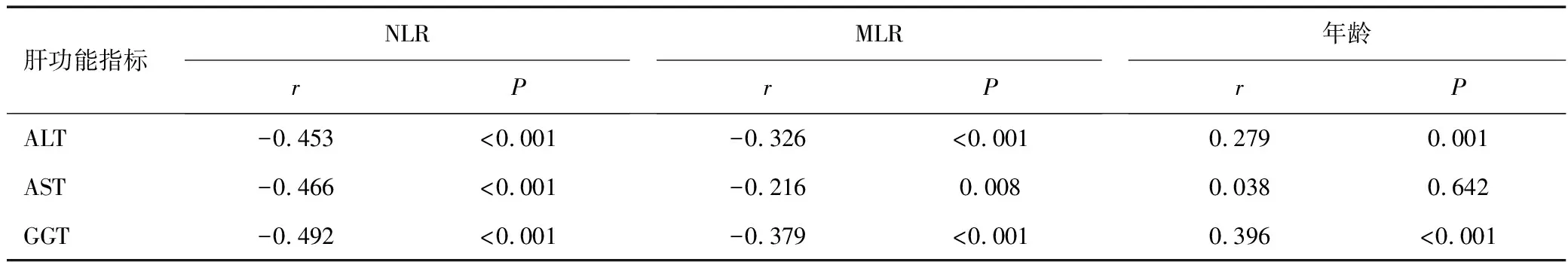
表3 IM患儿NLR、MLR及年龄与肝功能指标相关性分析Table 3 Correlations of NLR,MlR and age with major liver function indexes of the children with IM
3讨论
3.1外周血炎症指标诊断IM的价值分析
IM是一种淋巴组织增生性疾病,常急性或亚急性起病,临床上通常检测EBV相关抗体进行诊断。但由于儿童自身免疫系统尚未发育完全,较难诱导免疫系统产生抗体,有些患儿产生抗CA-IgM延迟,部分甚至可能不出现。王晓亮等[4]研究发现,3岁以下小儿抗CA-IgM的阳性率处于较低水平,为44.62%,而3~6岁患儿VCA-IgM阳性率为61.90%,如果仅单独检测一项VCA-IgM,其漏诊率较大,给临床早期诊断和监测病情带来一定困难。EBV-DNA载量可准确地反映EBV感染及复制状况,灵敏度及特异性均较高。但EBV-DNA载量检测需要固定设备,且检测费用昂贵,不利于在基层医院中推广使用。在儿童IM的诊断中,异淋占全血有核细胞分类比率高于10%时判定为阳性,但异淋检测受人为因素影响较大。本研究EBV-IgM检出率为78.5%,EBV-DNA检出率为61.4%,异型淋巴细胞超过10%的仅为40.7%,与国内研究基本一致[5]。
作为炎性反应的相关指示指标,NLR在一定程度上反映了机体固有免疫系统和适应性免疫系统的情况。当机体受到细菌或病毒感染时,与白细胞计数相比,NLR值的变化能更好地反映体内的感染状况。NLR增高反映淋巴细胞的相对耗尽,免疫反应减弱。单核细胞是巨噬细胞的前身,不仅能清除衰老细胞,而且能参与免疫反应、吞噬抗原、诱导淋巴细胞产生特异性免疫性反应。此外,单核细胞是机体抵御致病菌、寄生虫的主要细胞防御系统。MLR同时反应了单核细胞计数和淋巴细胞计数两种炎症标志物,可提供更多的累加信息。本次研究显示,与对照组相比,患儿的NLR值较低,MLR值较高,差异有统计学意义,提示NLR和MLR可作为IM辅助诊断的血清学标志物。本团队进一步应用ROC曲线分析NLR、MLR预测IM的诊断价值,结果发现NLR的ROC曲线AUC为0.62,特异度为87%;MLR的ROC曲线AUC为0.63,特异度为81%,提示NLR、MLR对诊断IM患儿具有一定的预测价值。
3.2 IM患儿NLR、MLR及年龄与肝功能指标的相关性
IM患儿容易出现多种合并症,其中以肝功能损害最为常见。研究表明,EB病毒病毒感染后激活的炎症免疫反应是引起肝细胞损伤的主要原因,主要表现为细胞的凋亡[6]。IM的NLR水平降低意味着中性粒细胞的减少和(或)淋巴细胞的增多。中性粒细胞减少与介导趋化及吞噬作用减弱有关,不利于病原微生物的及时清除。淋巴细胞计数比例增高,可分泌更多炎症因子,损伤肝脏细胞,同时淋巴细胞介导的特异性免疫激活,进一步加重肝功能损伤。单核细胞是先天免疫系统的主要组成部分,参与内源性炎症过程。当机体受到病毒感染时,淋巴细胞和单核细胞参数发生变化。有研究显示IM患者肝功能受损约为50%左右[7-8]。肝损伤以转氨酶升高为主,表现为ALP和/或GGT升高,且随着年龄越大,越容易合并肝损伤,少数患儿可出现黄疸甚至肝衰竭[9-10]。本研究显示IM大部分患儿为轻中度肝损伤,重度肝损伤者少,7~12岁组IM患儿的肝功能损害发生率最高,且严重程度越明显。本研究肝损害发生率较相关文献报道的数据低,可能与判定肝功能损害的标准不同有关[11]。本研究还显示NLR和MLR与肝损伤呈负相关性,与相关报道一致[12],提示NLR和MLR越低的IM患儿越容易并发肝损伤,NLR和MLR能直接或间接反应IM患儿肝损伤的程度。
综上所述,NLR和MLR尤其适用于部分出现明显的IM表现但急性期血清学抗体检测又显示为阴性的患儿。本研究通过临床回顾性分析发现,NLR及MLR与IM患儿发生肝功能损伤密切相关,尽管临床可以通过检测转氨酶等指标发现IM患儿肝功能损伤,但对于早期没有发生肝功能损伤、临床表现不明显的IM患儿往往易忽视肝功能的及时复检,因此,早期监测NLR、MLR水平对于早期诊断不典型IM及发现肝功损伤具有重要意义。本研究不足之处:本研究主要是回顾性和单中心设计,存在一定偏倚。未来可进一步开展多中心、前瞻性随机对照研究并增大样本量,以确定诊断和评估IM肝损害的最佳NLR和MLR范围。

