疏肝健脾方对2型糖尿病合并抑郁症肝郁脾虚证患者神经内分泌指标、血清簇集蛋白、AQP4、NLRP3炎性小体和esRAGE水平的影响*
毕菲菲,张冬冬,荀艳平,刘 伟
(1.唐山市中医医院,河北 唐山 063000;2.唐山市丰润区第二人民医院,河北 唐山 063000)
随着社会人口老龄化进程加剧,加之人们生活习惯与饮食结构的改变,糖尿病的发病率呈现逐年上升的趋势,成为继心血管疾病、肿瘤之后的第三大慢性非传染性疾病[1]。糖尿病与抑郁症是常见共病,1项Meta研究指出,糖尿病患者抑郁症发生风险系数为1.15,抑郁症患者糖尿病发生风险系数为1.6[2]。流行病学调查数据显示,我国30.0%~46.5%糖尿病患者合并抑郁症[3]。两者关联性尚不明确,可能与糖尿病患者长期服药治疗过程中易产生抑郁、焦虑等负性情绪有关。有研究指出,糖尿病与抑郁症均伴有神经内分泌的改变,包括下丘脑-垂体-肾上腺轴失调、外周血皮质醇水平上调等[4]。近期研究表明,慢性炎症与糖尿病的发生与发展有密切关联[5]。对于糖尿病合并抑郁症患者,有效控制患者的血糖水平,调整患者的心理状态,提高患者的生活质量是临床治疗的根本目标。当前,中西医结合治疗在糖尿病合并抑郁症中取得了一定成效。疏肝健脾方为本院经验方,治疗2型糖尿病合并抑郁症肝郁脾虚证具有较好疗效。本研究采用疏肝健脾方联合常规西药治疗2型糖尿病合并抑郁症肝郁脾虚证患者,通过观察患者神经内分泌指标、炎性因子等水平变化情况,探究其可能涉及的相关机制。
1 资料与方法
1.1 诊断标准 西医诊断标准:2型糖尿病诊断标准参考《中国2型糖尿病防治指南(2017年版)》[6]中相关诊断标准。(1)典型糖尿病症状(多食、多尿、多饮、不明原因体质量减轻),随机血糖≥11.1mmol/L;(2)空腹血糖≥7.0 mmol/L;(3)葡萄糖负荷后2 h血糖≥11.1 mmol/L。无糖尿病症状者需改日复查。抑郁症诊断标准参考《中国精神障碍分类与诊断标准第三版(精神障碍分类)》[7](CCMD-3)中相关诊断标准。
中医诊断标准参考《实用中医内科学》[8]中肝郁脾虚证的辨证标准。(1)主症:心情抑郁,倦怠乏力;(2)次症:胸闷善太息,烦躁易怒,胁肋胀痛,脘腹痞胀,不寐,头晕目眩,舌淡苔薄,脉弦滑。符合主症+2项次症即可诊断。
1.2 纳入标准(1)符合上述诊断标准;(2)年龄20~70岁;(3)入组时HAMD抑郁评分(17项)在8~17分之间;(4)依从性较好者;(5)自愿加入本次研究,并签署知情同意书。
1.3 排除标准(1)1型糖尿病患者;(2)治疗前2个月采用抗精神病药物治疗者;(3)合并脑卒中、心肌梗死等疾病者;(4)对本次研究药物过敏者。
1.4 研究对象 本次研究经唐山市中医医院伦理委员会批准,选取唐山市中医医院2018年6月至2019年6月收治的84例2型糖尿病合并抑郁症肝郁脾虚证患者作为研究对象。通过随机分组的方式将患者分为对照组与治疗组各42例。
1.5 治疗方法 两组患者均接受常规治疗方案,包括饮食治疗、运动干预、调节血压血脂等。
1.5.1 对照组 采用盐酸二甲双胍片(中美上海施贵宝制药有限公司)联合盐酸帕罗西汀片治疗(中美天津史克制药有限公司),盐酸二甲双胍片口服,2次/d,500 mg/次;盐酸帕罗西汀片口服,1次/d,20 mg/次。连续治疗3个月。
1.5.2 治疗组 在对照组基础上联用疏肝健脾方治疗,方药组成:薏苡仁30 g,山药20 g,陈皮、焦麦芽、焦山楂、焦神曲、茯苓、泽泻、苍术、白术、决明子各15 g,香附、柴胡各10 g,甘草9 g。结合患者实际病情酌情加减,肝郁化火者加霜桑叶15 g,大便不通者加大黄10 g,痰湿中阻者加法半夏15 g。1剂/d,加清水煎煮,取水煎液200 mL早晚分服。连续治疗3个月。
1.6 观察指标(1)血糖及糖化血红蛋白:采用血糖分析仪检测患者治疗前后空腹血糖(FBG)、餐后2 h血糖(2 hPBG),通过高效液相色谱法检测糖化血红蛋白(HbAlc);(2)抑郁症状评估:采用汉密尔顿抑郁量表(HAMD)评估患者的抑郁症状,量表共包括24项,每项分为无、轻度、中度、重度、极重度5级评分,患者评分越高表示抑郁症状越严重;(3)神经内分泌指标检测:采用HH6003型γ放射免疫分析仪检测两组患者治疗前后血清促肾上腺皮质激素(ACTH)、皮质醇(COR)、促甲状腺激素(TSH)、游离型甲状腺素(FT4)、游离型三碘甲状腺原氨酸(FT3)水平;(4)簇集蛋白、AQP4水平检测:簇集蛋白采用固相化学发光免疫分析法检测,试剂盒购自Beckman Coulter;采用酶联免疫吸附法检测AQP4水平,试剂盒购自上海晶抗生物工程有限公司;(5)炎性因子水平检测:采用酶联免疫吸附法检测白细胞介素-1β(IL-1β)、白细胞介素-6(IL-6)、白细胞介素-18(IL-18)水平,试剂盒均购自上海晶抗生物工程有限公司,严格按照试剂盒说明书执行各项操作流程;(6)NLRP3炎症小体mRNA表达量检测:治疗前后抽取患者5 mL空腹静脉血,分离血浆后通过Ficoll-Hypaque密度分离法提取单个核细胞(PBMCs)。将总RNA作为模板,在42℃50 min→85℃5 min→5℃5 min反应条件下逆转录合成cDNA。设计引物进行PCR扩增,以β-actin作为内参,检测NLRP3炎症小体mRNA表达量。反应条件:95℃10 min→95℃30 s→56℃30 s→62℃45s,cycle10次,95℃15s→56℃15s→62℃45s,cycle30次。各样本测定3次,NLRP3引物:5'-TGCCCGTCTGGGTGAGA-3',5'-CCGGTGCTCCTTGATGAGA-3',86 bp;凋亡相关性斑点样蛋白(ASC)引物:5'-CGCGAGGGTCACAAACGT-3',5'-TGCTCATCCGTCAGGACCTT-3',88 bp;半胱氨酸-天冬氨酸蛋白水解酶(Caspase)-1引物:5'-AATTTTCCGCAAGGTTCGATT-3',5'-ACTCTTTCAGTGGTGGGCATCT-3',78 bp;血清esRAGE水平检测:采用酶联免疫吸附法检测esRAGE水平,试剂盒均购自上海晶抗生物工程有限公司,严格按照试剂盒说明书执行各项操作流程
1.7 统计学方法 采用SPSS 21.0统计软件进行数据分析,计量资料以(±s)表示,采用t检验,计数资料比较采用χ2检验,P<0.05表示差异有统计学意义。
2 结 果
2.1 基线资料 对照组男23例,女19例;年龄42~66(54.13±8.28)岁;病程1~9(5.74±1.25)年。治疗组男22例,女20例;年龄41~68(54.24±8.31)岁;病程1~8(5.69±1.21)年。两组患者一般资料比较,差异均无统计学意义(P>0.05),具有可比性。
2.2 两组患者治疗前后血糖比较 治疗前,两组患者FBG、2 hPBG和HbAlc比较,差异均无统计学意义(P>0.05);治疗后,两组患者FBG、2 hPBG、HbAlc均较治疗前下降,且治疗组均明显低于对照组,差异均有统计学意义(P<0.05)。(见表1)
表1 两组患者治疗前后血糖比较(±s)
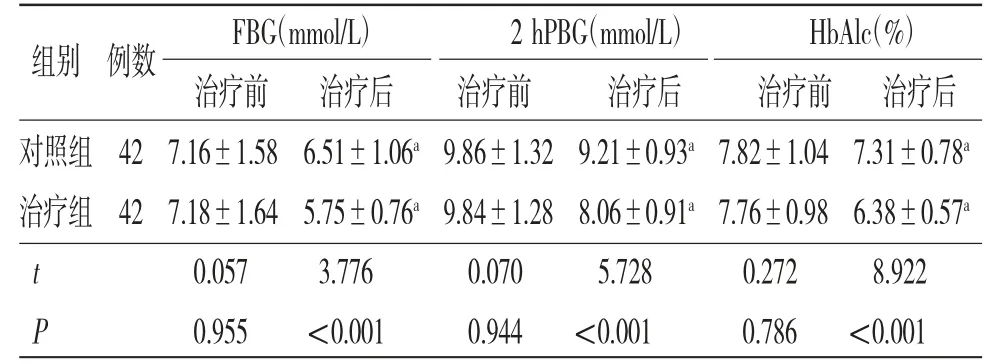
表1 两组患者治疗前后血糖比较(±s)
注:与治疗前比较,aP<0.05
FBG(mmol/L) 2 hPBG(mmol/L) HbAlc(%)治疗前 治疗后 治疗前 治疗后 治疗前 治疗后对照组42 7.16±1.58 6.51±1.06a 9.86±1.32 9.21±0.93a 7.82±1.04 7.31±0.78a治疗组42 7.18±1.64 5.75±0.76a 9.84±1.28 8.06±0.91a 7.76±0.98 6.38±0.57a t 0.057 3.776 0.070 5.728 0.272 8.922 P 0.955 <0.001 0.944 <0.001 0.786 <0.001组别 例数
2.3 两组患者治疗前后HAMD评分比较 治疗前,两组患者HAMD评分比较,差异无统计学意义(P>0.05);治疗后,两组患者HAMD评分均较治疗前下降,提示两组患者抑郁症状均得到一定改善。治疗组患者治疗后HAMD评分明显低于对照组,差异有统计学意义(P<0.05)。(见表2)
表2 两组患者治疗前后HAMD评分比较(±s,分)
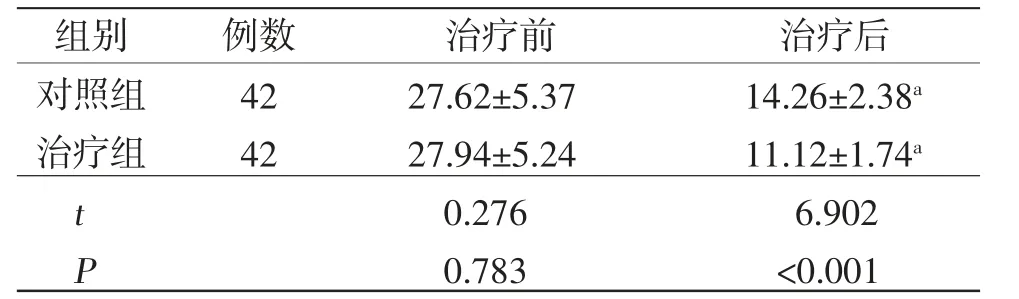
表2 两组患者治疗前后HAMD评分比较(±s,分)
注:与治疗前比较,aP<0.05
组别 例数 治疗前 治疗后对照组 42 27.62±5.37 14.26±2.38a治疗组 42 27.94±5.24 11.12±1.74a t 0.276 6.902 P 0.783 <0.001
2.4 两组患者治疗前后神经内分泌指标水平比较 治疗前,两组患者各神经内分泌指标水平比较,差异均无统计学意义(P>0.05);治疗后,治疗组患者ACTH、COR均明显低于对照组,差异有统计学意义(P<0.05);两组患者治疗后TSH、FT4、FT3水平比较,差异均无统计学意义(P>0.05)。(见表3)
表3 两组患者治疗前后神经内分泌指标水平比较(±s)
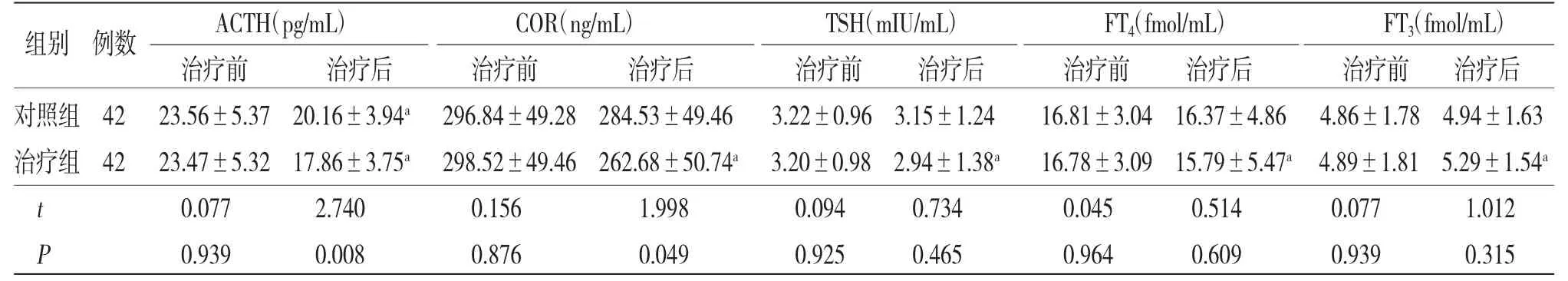
表3 两组患者治疗前后神经内分泌指标水平比较(±s)
注:与治疗前比较,aP<0.05
ACTH(pg/mL) COR(ng/mL) TSH(mIU/mL) FT4(fmol/mL) FT3(fmol/mL)治疗前 治疗后 治疗前 治疗后 治疗前 治疗后 治疗前 治疗后 治疗前 治疗后对照组42 23.56±5.37 20.16±3.94a 296.84±49.28 284.53±49.46 3.22±0.96 3.15±1.24 16.81±3.04 16.37±4.86 4.86±1.78 4.94±1.63治疗组42 23.47±5.32 17.86±3.75a 298.52±49.46 262.68±50.74a 3.20±0.98 2.94±1.38a 16.78±3.09 15.79±5.47a 4.89±1.81 5.29±1.54a t 0.077 2.740 0.156 1.998 0.094 0.734 0.045 0.514 0.077 1.012 P 0.939 0.008 0.876 0.049 0.925 0.465 0.964 0.609 0.939 0.315组别 例数
2.5 两组患者治疗前后簇集蛋白、AQP4水平比较 治疗前,两组患者簇集蛋白、AQP4水平比较,差异均无统计学意义(P>0.05);治疗后,两组患者簇集蛋白、AQP4水平均较治疗前下降,且治疗组患者均明显低于对照组,差异有统计学意义(P<0.05)。(见表4)
表4 两组患者治疗前后簇集蛋白、AQP4水平比较(±s)
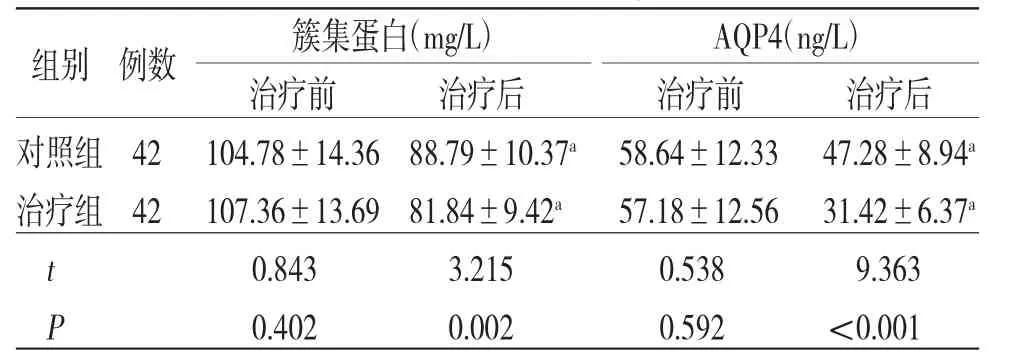
表4 两组患者治疗前后簇集蛋白、AQP4水平比较(±s)
注:与治疗前比较,aP<0.05
簇集蛋白(mg/L) AQP4(ng/L)治疗前 治疗后 治疗前 治疗后对照组42 104.78±14.36 88.79±10.37a 58.64±12.33 47.28±8.94a治疗组42 107.36±13.69 81.84±9.42a 57.18±12.56 31.42±6.37a t 0.843 3.215 0.538 9.363 P 0.402 0.002 0.592 <0.001组别 例数
2.6 两组患者治疗前后炎性因子水平比较 治疗前,两组患者各炎性因子水平比较,差异均无统计学意义(P>0.05);治疗后,两组患者IL-1β、IL-6、IL-18水平均较治疗前下降,且治疗组明显低于对照组,差异有统计学意义(P<0.05)。(见表5)
表5 两组患者治疗前后炎性因子水平比较(±s,ng/L)
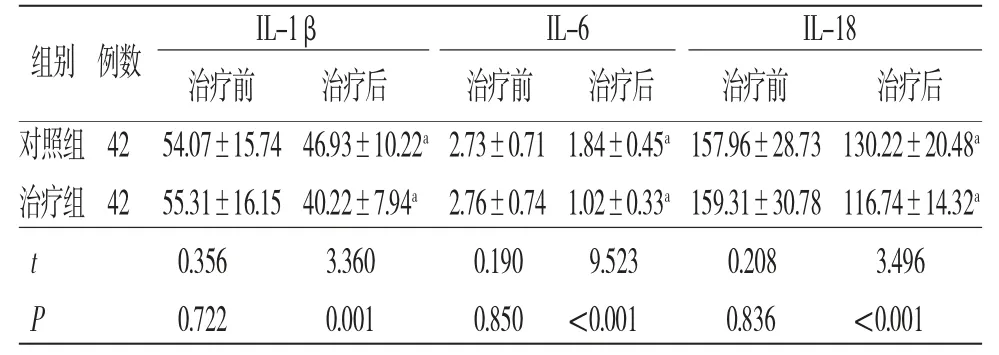
表5 两组患者治疗前后炎性因子水平比较(±s,ng/L)
注:与治疗前比较,aP<0.05
IL-1β IL-6 IL-18治疗前 治疗后 治疗前 治疗后 治疗前 治疗后对照组42 54.07±15.74 46.93±10.22a 2.73±0.71 1.84±0.45a 157.96±28.73 130.22±20.48a治疗组42 55.31±16.15 40.22±7.94a 2.76±0.74 1.02±0.33a 159.31±30.78 116.74±14.32a t 0.356 3.360 0.190 9.523 0.208 3.496 P 0.722 0.001 0.850 <0.001 0.836 <0.001组别 例数
2.7 两组患者治疗前后NLRP3炎症小体mRNA表达量、血清esRAGE水平比较 治疗前,两组患者PBMCs中NLRP3 mRNA、ASC mRNA、Caspase-1 mRNA表达水平及血清esRAGE水平比较,差异均无统计学意义(P>0.05);治疗后,两组患者PBMCs中NLRP3 mRNA、ASC mRNA、Caspase-1 mRNA表达水平均有所下调,血清esRAGE水平上升。治疗组患者治疗后NLRP3 mRNA、ASC mRNA、Caspase-1 mRNA表达水平均明显低于对照组(P<0.05),血清esRAGE水平明显高于对照组(P<0.05)。(见表6)
表6 两组患者治疗前后NLRP3炎症小体mRNA表达量、血清esRAGE水平比较(±s)
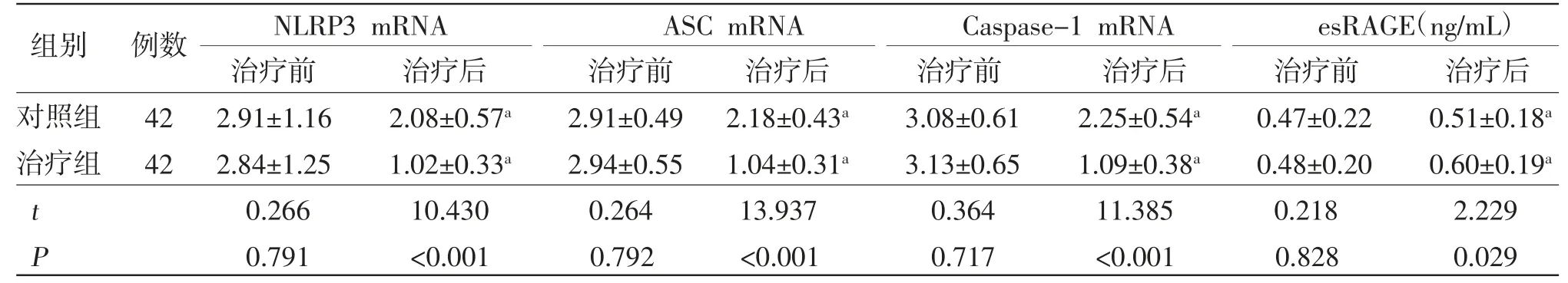
表6 两组患者治疗前后NLRP3炎症小体mRNA表达量、血清esRAGE水平比较(±s)
注:与治疗前比较,aP<0.05
NLRP3 mRNA ASC mRNA Caspase-1 mRNA esRAGE(ng/mL)治疗前 治疗后 治疗前 治疗后 治疗前 治疗后 治疗前 治疗后对照组 42 2.91±1.16 2.08±0.57a 2.91±0.49 2.18±0.43a 3.08±0.61 2.25±0.54a 0.47±0.22 0.51±0.18a治疗组 42 2.84±1.25 1.02±0.33a 2.94±0.55 1.04±0.31a 3.13±0.65 1.09±0.38a 0.48±0.20 0.60±0.19a t 0.266 10.430 0.264 13.937 0.364 11.385 0.218 2.229 P 0.791 <0.001 0.792 <0.001 0.717 <0.001 0.828 0.029组别 例数
3 讨 论
糖尿病合并抑郁症可能涉及血脑屏障功能紊乱、下丘脑-垂体-肾上腺轴功能亢进、神经营养因子分泌不足、胰岛素抵抗等多种机制。AQP4主要存在于室管膜细胞与星形胶质细胞之中,具有调节血脑屏障通透性与脑血流量的功效。有研究表明,机体处于糖尿病病理状态时,AQP4水平明显上调,同时患者抑郁症状与神经系统损伤加重,提示血脑屏障损伤在糖尿病抑郁症共病的发生与发展过程中起到了重要作用[9]。下丘脑-垂体-肾上腺轴功能亢进是指患者大脑海马区域功能与结构异常,导致下丘脑-垂体-肾上腺轴出现功能变化,主要表现为ACTH、COR分泌量异常上调,患者昼夜节律紊乱[10]。既往研究有对比糖尿病抑郁症共病与单纯抑郁症患者神经内分泌指标改变情况,研究指出,虽然糖尿病抑郁症共病患者ACTH、COR水平未高于正常标准,但明显高于单纯抑郁症患者,提示糖尿病抑郁症共病患者下丘脑-垂体-肾上腺轴功能更加亢进[11-12]。近年来,许多研究证实簇集蛋白与2型糖尿病发病有一定关联,MATSUSHITA K等[13]证实了糖尿病合并脑梗死患者血清簇集蛋白水平明显上调,其表达强度与细胞凋亡程度吻合。当前,对于糖尿病合并抑郁症临床上主要采用西药联合治疗。二甲双胍是最常用的口服降糖药,可提高机体对胰岛素的敏感性,并抑制胃肠道摄取葡萄糖,从而起到改善糖代谢的作用。帕罗西汀可以抑制突触前膜摄取5-羟色胺(5-HT)的能力,从而提高5-HT水平,继而改善患者的抑郁症状[14]。但有研究指出,患者长期服药易出现不良反应,导致患者治疗依从性较差。且糖尿病合并抑郁症患者病情较单纯抑郁症更为复杂,单纯西药治疗的疗效往往欠佳[15-16]。
随着中医学不断发展,中西医结合治疗的疗效与优势得到了普遍认可。糖尿病合并抑郁症相当于中医学中“消渴”“郁证”等范畴。中医学认为“肝脆则善病消瘅易伤”。《灵枢·五变》中有云:“怒则气上逆,胸中蓄积……转而为热,热则消肌肤,故为消瘅”,其与糖尿病临床症状极为相似。《临证指南医案·三消》有云:“心境愁郁……乃消症大病”,指出肝主疏泄,受情志影响最大,消渴的发生与肝脏失常有密切关联。肝失疏泄,情志不舒,日久化热化火,肝郁乘脾,蕴结邪气不解,腐化瘀败酿浊。机体长期处于浊毒(即郁证)状态,患者易出现脘腹胀满、急躁易怒、情绪不宁、精神抑郁之状。其病机在于肝气郁结不舒、肝郁脾虚,针对该病病机,治以“疏肝解郁、健脾行气”之方[17]。本次所用疏肝健脾方为本院经验方,方中薏苡仁健脾止泻,利水渗湿;山药补肾涩精,补脾养胃;陈皮理气健脾,燥湿化痰;焦麦芽、焦山楂、焦神曲健脾开胃,解表化湿;茯苓健脾宁心,利水渗湿;泽泻化浊降脂,利水泄热;苍术祛风散寒,燥湿健脾;白术健脾益气;决明子清肝明目;香附行气解郁,调经止痛;柴胡疏肝升阳,和解表里;甘草调和诸药。全方共奏化湿降浊、疏肝健脾之功。
近年来,许多研究指出自发性炎症可导致胰岛β细胞功能受损,而糖尿病患者机体代谢紊乱又能加重炎症反应,二者互为因果,造成恶性循环。NLRP3可由多途径诱导炎症反应,NLRP3炎症小体活化后可诱导Caspase-1,并促使其释放IL-1β、IL-18等炎性因子介导炎性反应[18]。糖尿病患者处于慢性炎症状态时,NLRP3炎症小体被活化并诱导ASC集合,进一步诱导Caspase-1释放并生成炎性因子,扩大机体的炎症反应,加重胰岛β细胞损伤[19]。IL-1β、IL-6、IL-18等炎性因子水平上调又能通过介导炎症级联反应,进一步加重糖尿病患者慢性炎症状态。本次研究表明,治疗后两组患者PBMCs中NLRP3 mRNA、ASC mRNA、Caspase-1 mRNA表达水平均有所下调,且治疗组患者NLRP3炎症小体mRNA表达量明显低于对照组(P<0.05),提示NLRP3炎症小体活性受到抑制,患者自发性炎症状态得到改善,故而患者炎性因子IL-1β、IL-6、IL-18水平较治疗前明显下调。炎症反应在糖尿病、抑郁症发病过程中起到重要作用,esRAGE则是糖尿病合并抑郁症的保护因素,esRAGE能够与晚期糖基化终产物结合,阻断晚期糖基化终产物引起的血管氧化损伤反应和通透性改变,从而保护患者避免出现血管损伤。有研究发现[20]糖尿病合并抑郁症患者血清中esRAGE水平低于未合并抑郁症患者,且esRAGE水平越低,患者抑郁症病情越严重。治疗组患者治疗后血清esRAGE水平明显高于对照组(P<0.05),提示疏肝健脾方可以上调血清esRAGE的表达水平,在抑郁症治疗中起到保护作用。治疗组患者治疗后ACTH、COR、簇集蛋白、AQP4水平均明显低于对照组(P<0.05),说明疏肝健脾方可以显著改善患者下丘脑-垂体-肾上腺轴功能亢进状态,改善血脑屏障功能紊乱,改善患者疾病状态。两组患者治疗后FBG、2 hPBG、HbAlc、HAMD评分均降低,且治疗组治疗后FBG、2 hPBG、HbAlc、HAMD评分均低于对照组,表明疏肝健脾方可以有效调节患者血糖代谢,改善患者抑郁状态。
综上所述,疏肝健脾方可以改善糖尿病合并抑郁症肝郁脾虚证患者血糖代谢,减轻患者抑郁症状,调节机体神经内分泌功能,其具体作用机制可能与上调血清esRAGE水平并下调NLRP3炎性小体mRNA表达、降低机体炎症反应、改善自发性炎症状态有关。

