年轻乳腺癌患者临床病理特征及生存预后分析
王超仙 蔡李芬 朱娟英
乳腺癌是女性发病率及癌症相关死亡率最高的恶性肿瘤[1]。中国女性乳腺癌患者发病的中位年龄为48岁,明显早于西方国家[2]。年轻女性由于其年龄、性格及筛查手段有限等特点,导致其确诊时常已偏晚期,预后较差[3]。已有的文献报道多以<35岁为年轻乳腺癌患者的定义,2017年《年轻女性乳腺癌(BCY3)及欧洲乳腺癌专家协会年轻乳腺癌指南(EUSOMA)》将年轻乳腺癌定义为40岁前确诊的乳腺癌患者[3]。本研究以<40岁为年轻乳腺癌,回顾性分析年轻乳腺癌患者的临床病理特征及生存预后,以期为年轻乳腺癌患者的诊治提供参考,现报道如下。
1 对象和方法
1.1 对象 选取2009年1月1日至2018年12月31日嘉兴市妇幼保健院收治的经病理学检查诊断为乳腺癌的患者1 404例,其中<40岁的年轻乳腺癌患者117例(年轻组),≥40岁的1 287例(非年轻组)。所有患者行手术治疗,术后根据疾病分期制定治疗方案,排除二次手术患者、初诊Ⅳ期及行新辅助治疗患者。本研究经医院医学伦理委员会批准。
1.2 方法
1.2.1 临床资料收集 通过医院电子病历系统收集患者的临床资料,包括BMI、婚姻状况、乳腺癌家族史、分娩史、肿瘤直径、肿瘤分期、病理类型、组织学分级、Ki-67表达、脉管侵犯情况、皮肤累及情况、雌激素受体(estrogen receptor,ER)、孕激素受体(progesterone receptor,PR)、人类表皮生长因子受体2(human epidermal growth factor receptor 2,HER-2)、分子分型、乳房手术方式、腋窝手术方式等。
1.2.2 临床分期、分子分型和激素受体状态评判标准 乳腺癌临床分期采用美国癌症联合委员会第8版制定的标准[4]。ER、PR阳性定义为≥1%的肿瘤细胞核染色阳性;HER-2阳性为标准免疫组化强阳性(+++)或荧光杂交法阳性;Ki-67≤14%为低表达,>14%为高表达[5]。分子分型:Luminal A型为ER/PR阳性且 PR高表达,HER-2阴性,Ki-67低表达;Luminal B型为ER/PR阳性,任何状态的 HER-2和 Ki-67;HER-2阳性型为HER-2蛋白表达或基因扩增,ER/PR阴性;三阴性型为ER、PR、HER-2均阴性。
1.2.3 随访 采用电话、门诊等方式随访。无病生存期定义为从手术完整切除肿瘤开始至疾病复发或由于疾病进展导致患者死亡的时间。总生存期定义为手术至任何原因导致死亡的时间。随访时间截至2019年10月30日。
1.3 统计学处理 采用SPSS 21.0统计软件。计数资料以频数和构成比表示,组间比较采用χ2检验。采用Kaplan-Meier法绘制生存曲线,两组患者生存曲线的比较采用log-rank检验。P<0.05为差异有统计学意义。
2 结果
2.1 两组患者临床病理特征比较 两组患者婚姻状况、乳腺癌家族史、分娩史、肿瘤直径、TNM分期、组织学分级、Ki-67、皮肤累及、ER、PR、HER-2、分子分型、腋窝手术方式比较差异均无统计学意义(均P>0.05)。与非年轻组相比,年轻组患者BMI<24 kg/m2比例、腋窝淋巴结阳性率、非特殊型浸润性导管癌比例、脉管侵犯率、行保乳术或乳房重建术比例较高,原位癌比例较低,差异均有统计学意义(均P<0.05),见表1。

表1 两组患者临床病理特征比较[例(%)]
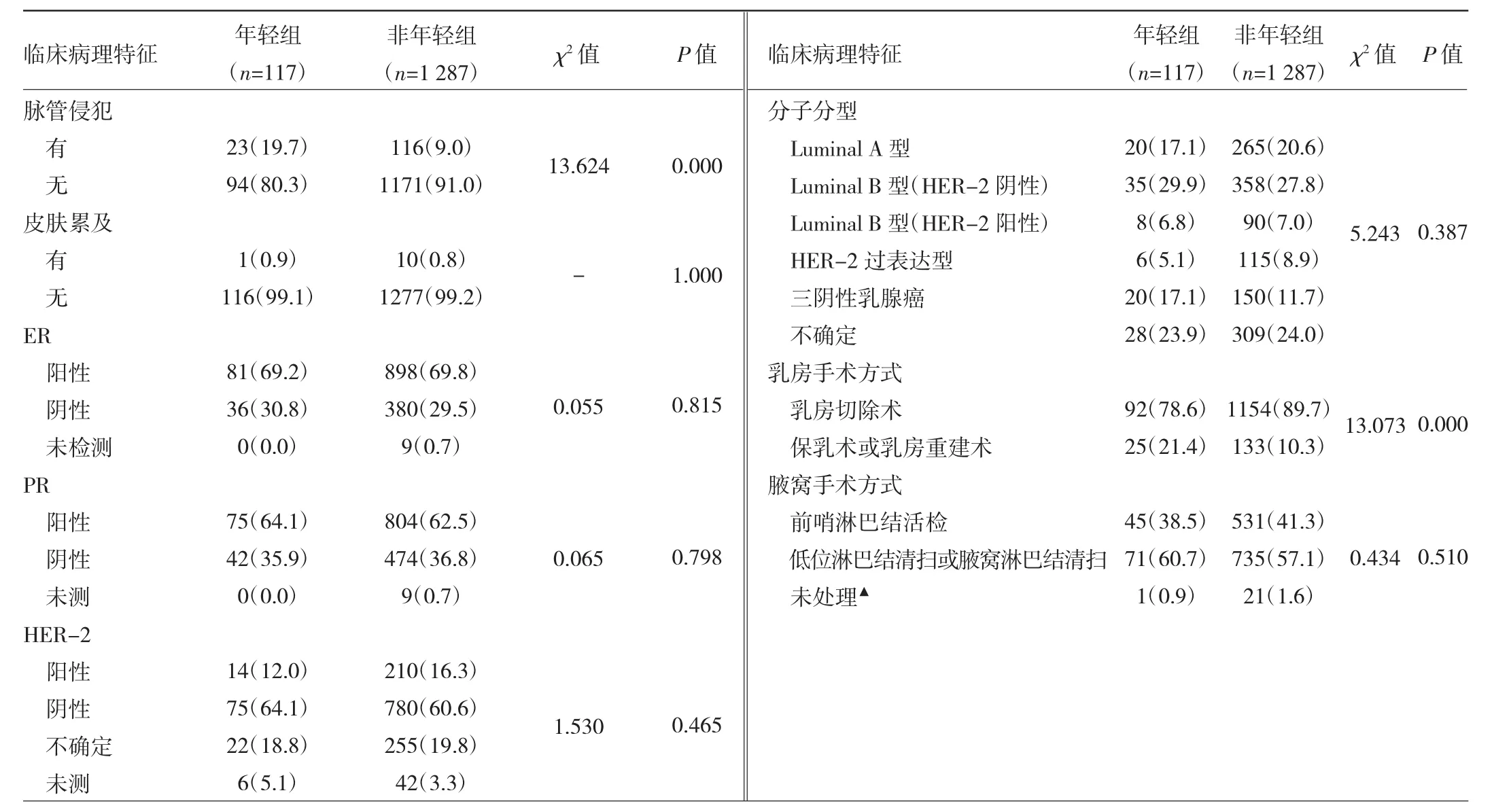
续表1
2.2 两组患者生存预后比较 年轻组患者复发或转移2例(1例胸壁复发,1例肝转移),非年轻组患者复发或转移33例复发[15例肺转移(3例合并骨转移),5例肝转移(1例合并骨转移),7例单纯骨转移,2例同侧胸壁复发,2例同侧腋窝转移,1例对侧胸壁复发,1例卵巢腹腔转移]。年轻组患者死亡5例,均为乳腺癌相关死亡;非年轻组死亡30例(21例乳腺癌相关死亡,1例因脑出血死亡,3例意外死亡,1例肾癌死亡,1例胃癌死亡,1例食管癌死亡,2例死因不明确)。年轻组患者5年无病生存率为98%,5年总生存率98%;非年轻组患者5年无病生存率95%,5年总生存率96%;两组患者5年无病生存率、5年总生存率比较差异均无统计学意义(均 P >0.05),见图 1、2。
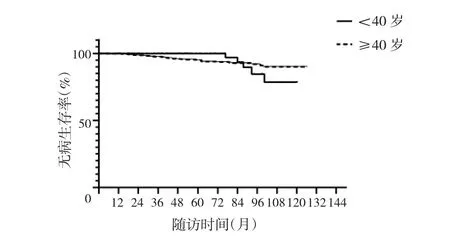
图1 两组患者无病生存曲线比较
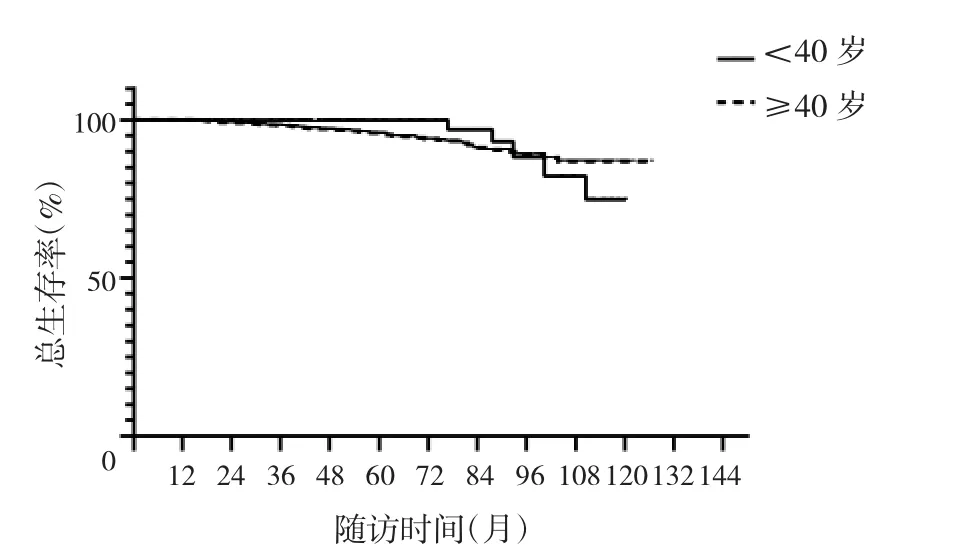
图2 两组患者总生存曲线比较
3 讨论
数据显示,中国年轻乳腺癌占全部乳腺癌的10%以上[6]。有文献指出,年龄是影响乳腺癌预后的重要因素之一[7]。与老年乳腺癌相比,年轻乳腺癌患者复发转移和死亡风险更高、临床预后更差。本研究结果显示,本院的年轻乳腺癌患者占8.3%;年轻组乳腺癌患者的5年无病生存率、总生存率与非年轻组患者相比无统计学差异,但临床分期偏早期(Ⅰ期47.9%,Ⅱ期36.8%),这可能得益于沿海发达地区女性对乳腺自我检查的重视。
年轻乳腺癌患者具有体格检查、乳腺影像学检查准确度低的特点[8],更应重视体检筛查。常规钼靶对年轻乳腺癌检出率和灵敏度较低,故不推荐对<40岁无症状妇女开展常规钼靶筛查。笔者所在地区近几年长期开展乳腺癌城乡联合筛查,单位和乡镇卫生院每年对育龄期妇女进行乳腺彩超检查,因此,大部分的年轻乳腺癌患者初治时主诉为体检发现乳房结节。一般认为,年轻乳腺癌的分化较差,侵袭性强,更易复发和转移。一项针对中国年轻乳腺癌患者的Meta分析发现,年轻乳腺癌患者浸润性癌比例高(92.90%,877/944),淋巴结发生转移的比例高(61.44%,1410/2295)[9]。年轻女性乳腺癌患者非特殊型浸润性癌比例高,三阴性乳腺癌比例较高[10]。本研究发现,年轻组乳腺癌的病理类型分布与非年轻组有统计学差异。其病理特征以非特殊型浸润性导管癌为主,腋窝淋巴结阳性率高,脉管侵犯率高。说明年轻乳腺癌浸润性比例高,转移快,侵袭性强,分化差,恶性程度高。
本研究中,与非年轻组相比,年轻组患者的保乳率明显较高。因为年轻患者对乳房的外观要求更高,一个外形完好的乳房对患者的身体形象、性生活、心理自信都尤为重要。保乳手术不会降低早期乳腺癌患者的总体生存率[11],只要手术切缘阴性、术后进行放疗,同时严格遵循“墨染切缘无瘤”的原则,多灶性及多象限病变也可进行保乳手术。规范化的后续治疗让年轻患者保留乳房更加可行。研究发现,年龄并非是影响保乳术后局部复发的独立因素[12]。而腋窝淋巴结转移是保乳术后局部复发的独立影响因素之一,临床确诊或考虑腋窝淋巴转移的年轻患者选择保乳手术治疗时应慎重[13]。
此外,本研究未发现年轻乳腺癌患者在分子分型方面与非年轻患者的差异。一项针对1 259例乳腺癌患者的研究显示,<40岁组患者中三阴性、HER-2阳性型、K-67高表达(Ki-67≥20%)的比例显著高于40岁以上患者[13]。分析原因可能是早年靶向治疗药物价格昂贵,部分患者拒绝检测明确HER-2状态,致24%左右的患者分子分型不明确。
综上所述,年轻乳腺癌患者浸润性癌比例高,淋巴结转移早,脉管侵犯率高,保乳需求高,若早期规范化治疗预后好。对于年轻女性乳腺癌,合理的影像学筛查是重要的防治措施,早期发现、早期诊断、早期治疗可以延长生存时间,获得较好的预后。继续开展城乡联合乳腺疾病筛查有重要意义。

