不同贴法丁丙诺啡透皮贴剂用于全膝关节置换术后镇痛的效果观察
施佳萍 黄小琴 盛静 闫应朝 瞿杭波
全膝关节置换术(total knee arthroplasty,TKA)为膝关节终末期病变患者提供了一种安全、有效地恢复膝关节功能的途径,但TKA后疼痛也给患者带来了苦恼[1]。患者术后早期功能锻炼可有效避免关节挛缩或粘连发生,增加膝关节屈伸运动,从而达到较满意的手术疗效。术后疼痛导致的关节制动会影响术后早期锻炼以及功能康复,增加围术期的并发症。因此,治疗TKA围术期早期疼痛显得尤为重要。
丁丙诺啡是一种强阿片受体激动类药物,能显著缓解中到重度的疼痛。丁丙诺啡透皮贴剂是一种长效低剂量的缓释制剂,由丁丙诺啡和透皮缓释系统组成,其特点是通过皮肤吸收,且具有丁丙诺啡的一般药性,如镇痛时间长、血药浓度稳定、呼吸抑制等严重不良反应较少[2-3]。2010年7月美国FDA批准丁丙诺啡透皮贴剂上市,2013年7月在中国上市,目前丁丙诺啡透皮贴剂广泛应用于治疗各种中重度疼痛[4]。随着药物的广泛应用,其主要不良反应,如头晕、恶心、呕吐、嗜睡、便秘、皮肤反应等,亦饱受诟病[3,5]。浙江医院骨科于2015年3月开始应用丁丙诺啡透皮贴剂以来,笔者在行TKA的患者中试用了几种不同的贴法,以期更好地发挥其镇痛优势,降低不良反应发生率,现将结果报道如下。
1 对象和方法
1.1 对象 选取2015年6月至2020年4月在本院行单侧人工TKA并且术前1 d应用丁丙诺啡透皮贴剂进行超前镇痛的患者150例。纳入标准:(1)除膝关节骨关节炎导致疼痛外无其他慢性疼痛病史;(2)术后同意接受止痛药物治疗观察的患者;(3)配合进行术后康复锻炼的患者;(4)术后住院时间为 7~14 d 的患者;(5)资料完整;(6)美国麻醉医师协会(American Society of Anesthesiologists,ASA)分级为Ⅰ~Ⅱ级。 排除标准:(1)伴有胃肠道病史的患者;(2)长期服用阿片类和精神类药物史的患者;(3)伴有严重心脑血管等脏器疾病的患者;(4)有晕车、晕船等眩晕病史;(5)术前凝血功能、肝肾功能等检查结果异常的患者;(6)伴有术后创口感染者。根据丁丙诺啡透皮贴剂贴法不同,分为实验组、对照组和条件对照组3组,实验组术前1 d应用丁丙诺啡透皮贴剂半贴(2.5 mg),3 d后增加另半贴直至术后7 d;对照组术前1 d应用全贴(5 mg)直至术后7 d;条件对照组:术前1 d直接应用半贴(2.5 mg)直至术后7 d。3组患者性别、年龄等一般情况比较,差异均无统计学意义(均P>0.05),见表1。本研究经医院医学伦理委员会审批通过,所有患者均知情同意。
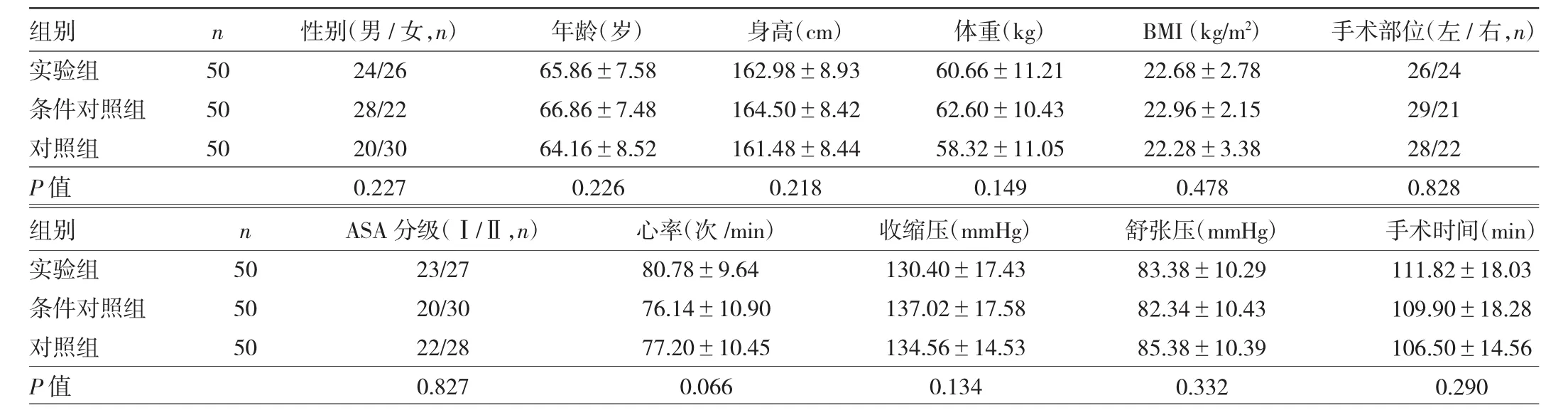
表1 3组患者一般情况比较
1.2 方法
1.2.1 材料 丁丙诺啡透皮贴剂分为5层,由内向外依次为防粘垫片、含丁丙诺啡的粘胶层、分离隔膜、粘胶层无活性药物和肤色网状聚酯表层。其结构降低了药物过量和活性成分丢失风险,机械破坏贴剂也不会导致有效成分的流失。本研究所用丁丙诺啡透皮贴剂,系萌蒂制药有限公司生产,规格为每贴5 mg。其面积为4.5 cm×4.5 cm,药物释放速率为 0.5 μg/h,0.12 mg/d。
1.2.2 治疗方法 所有患者的手术治疗均由科内同一医疗团队完成,椎管内麻醉后取膝前正中切口,髌骨旁内侧入路。先胫骨后股骨截骨,骨水泥联合进口后稳定型假体固定,术中使用电刀髌周去神经化处理。假体安装后检查患膝被动活动度恢复至正常,留置引流管,弹力绷带进行包扎。所有患者术前1 d根据说明书分别按3种不同贴法将丁丙诺啡透皮贴剂贴于患者前胸上部或上臂外侧。术后均静脉应用氟比洛芬酯100 mg,2次/d,镇痛至术后第5天。手术后24~48 h拔除创口引流管。同时请康复科会诊,下肢关节康复器辅助下行膝关节伸屈功能锻炼,助行器辅助下离床行走。
1.3 观察指标与疗效判定 分别于术前1 d,术后1、2、3、5、7 d 采用视觉模拟评分法(visual analogue scale,VAS)评定患者疼痛程度。0分为无痛,1~3分为轻微疼痛,4~6分为中度疼痛,7~9分为重度疼痛,10分为疼痛难忍。观察并记录3组患者药物不良反应发生情况。不良反应包括便秘、恶心、呕吐、口干等胃肠道反应,头痛、头晕、嗜睡、意识模糊等中枢神经系统反应,瘙痒、红斑等皮肤过敏反应。

2 结果
2.1 手术前后不同时点组间VAS评分比较 3组患者术后 1、2、3、5、7 d VAS 评分比较差异均有统计学意义(均 P<0.05);术后 1、2、3、5、7 d 条件对照组 VAS评分均高于对照组,术后2、3 d实验组VAS评分均高于对照组,术后3、7 d实验组VAS评分均低于条件对照组,差异均有统计学意义(均P<0.05),见表 2。
2.2 手术前后不同时点组内VAS评分比较 3组患者组内各时点VAS评分比较差异均有统计学意义(均P<0.05)。术后1 d 3组患者VAS评分均高于术前1 d,术后2 d 3组患者VAS评分均低于术后1 d,术后3 d 3组患者VAS评分均低于术后2 d,术后5 d 3组患者VAS评分均低于术后3 d,术后7 d 3组患者VAS评分均低于术后5 d,差异均有统计学意义(均P<0.05),见表2。

表2 3组患者手术前后不同时点VAS评分比较(分)
2.3 3组患者药物不良反应发生情况比较 3组患者药物不良反应发生率比较差异无统计学意义(P>0.05)。部分患者同时出现2个以上不同系统的不良反应,见表3。
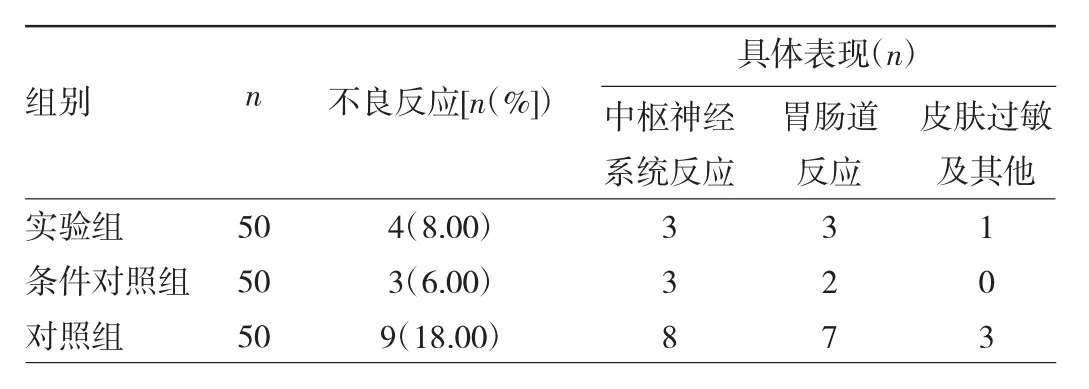
表3 3组患者药物不良反应发生情况比较
3 讨论
作为近年新型的疼痛治疗方式,丁丙诺啡透皮贴剂贴附皮肤后,7 d持续释放,具有非口服、依从性高、老年和肾功能不全者不需调整剂量等优点[6-7]。据文献报道,丁丙诺啡透皮贴剂已经成为骨科镇痛方式的重要选择之一[4,8-9]。
虽然国内应用的5 mg规格的丁丙诺啡透皮贴剂相比与欧美国家应用的20 mg剂量已经大大减少[10-11],但近些年的临床应用过程中,其不良反应发生率仍居高不下。文献报道,5 mg丁丙诺啡透皮贴剂用于骨科手术术后镇痛不良反应发生率为10%~23%[8-9,12-13]。本院骨科自2015年3月开始应用5 mg丁丙诺啡透皮贴剂,据临床观察其不良反应为18.00%,许多患者因其不良反应出现较严重的头痛、头晕、嗜睡伴有恶心、呕吐的症状。这些临床症状对于术后虚弱的患者无疑是一次极大打击。据本科室护理团队观察,对照组2例老年患者因应用丁丙诺啡透皮贴剂,于3 d后出现头痛、头晕、嗜睡伴有恶心、呕吐,症状持续7 d左右,期间患者出现食欲不振、烦躁、难以入睡等症状,最终致患者体重下降约3 kg。因此,本科室医护团队通过与患者沟通,开发出贴附前3 d折叠防粘垫片给予一半剂量,3 d后撕掉防粘垫片给予全剂量的方式,以期缓冲丁丙诺啡成分入血对患者神经系统和胃肠道系统的不良反应。TKA术后早期行关节功能锻炼对防止关节粘连至关重要,但大部分患者术后3 d内锻炼时感到5分以上疼痛。因此本研究选择TKA术后患者为研究对象,比较几种丁丙诺啡透皮贴剂不同贴法的效力与安全性,具有较高的疼痛评分可靠性与组间可比性。
本研究结果表明,除术后2、3 d实验组疼痛评分较对照组略高外,术后其他时间两组比较差异并无统计学意义,表明本研究团队尝试的前3 d减半剂量的贴法镇痛效果可观。而若术后均用半贴丁丙诺啡透皮贴剂(条件对照组),则术后 1、2、3、5、7 d 疼痛评分均较对照组高,显示术后2.5 mg的丁丙诺啡镇痛效果较差。术后不良反应方面,对照组不良反应发生9例,大部分患者有头痛、头晕、嗜睡伴有恶心、呕吐的症状;实验组不良反应发生4例,虽然与对照组比较差异无统计学意义,但可见随着前3 d丁丙诺啡贴剂剂量减半,不良反应发生率从18.00%降至8.00%,而其中头痛、头晕、嗜睡、意识模糊等中枢神经系统不良反应明显下降。条件对照组因其剂量较低不良反应发生更少。
丁丙诺啡透皮贴剂的有效成分与丁丙诺啡阿片受体亚型 μ、κ、δ和孤啡肽受体(ORL-1)结合部位均有一定的亲和力[14]。其镇痛作用的调控主要通过μ受体,相对低的剂量便能激活μ阿片受体,产生镇痛作用,其最大镇痛强度可达吗啡的75~100倍[15]。过往文献报道,丁丙诺啡透皮贴剂的药物不良反应与其中枢性作用机制有关,通常发生于用药早期,多数坚持用药 3~4 d后缓解,严重的器质性病变未被发现[13]。但是丁丙诺啡与μ受体亲和力高,解离速度较慢,虽然发挥了其镇痛作用持久的优点,但一旦发生不良反应也存在不良反应持久的风险。本研究尝试用药前3 d剂量减半,以期延长丁丙诺啡血药浓度的达峰时间,以缓冲丁丙诺啡对患者神经系统和胃肠道系统的不良反应。结果表明实验组贴法未明显降低丁丙诺啡透气贴剂对TKA后的镇痛效果的情况下减少了TKA患者术后不良反应的发生率。
本研究存在一定的不足。第一,尽管本文样本经过严格入选标准筛查,由于是回顾性研究,随机抽取过往3种贴法的TKA患者各50例,未对纳入者的所有潜在影响研究结果的因素进行一对一的评估。第二,本研究疼痛评分由患者当天对膝关节主、被动活动以及静息时疼痛的主观感受进行综合评定的,必定随着患者当天所处的疼痛状态而有所误差。第三,本研究根据丁丙诺啡透皮贴剂的一般药理常识,猜测减半剂量的丁丙诺啡透皮贴剂可延迟达峰时间,但碍于条件限制,实际并未进行血药浓度测定,因此今后需更多研究者进一步测定每种贴法的血药浓度变化。
综上所述,丁丙诺啡透皮贴剂前3 d减半剂量的贴法与全贴应用相比具有可观的术后镇痛效果,同时减少了药物不良反应的发生,但是这一结果需要更大样本量、前瞻性及多中心研究来证实。

