高纤维蛋白原血症颈动脉内膜剥脱术中紧急取栓1例报告并文献复习
吴卫江,陆华,房文峰,徐杰,朱爱华,马思原,戈纯
纤维蛋白原参与血液凝固、血小板聚集、动脉粥样硬化和肿瘤血行转移等生理、病理过程。纤维蛋白原的增高不仅使纤维蛋白生成的底物增多,还使血液粘度升高,是动脉血栓形成的独立危险因素。如何通过控制血液纤维蛋白原浓度,降低缺血性脑血管病的发生率是值得临床医师重视的一个问题。江南大学附属医院神经外科2018年7月收治1例合并高纤维蛋白原血症的短暂性脑缺血发作(transient ischemic attack,TIA)患者,在行颈动脉内膜剥脱(carotid endarterectomy,CEA)术后发生脑卒中(血栓形成),经切开导管支架取栓及降纤治疗恢复正常。本研究对该例患者的临床资料进行回顾分析,并结合文献复习,探讨CEA手术围手术期如何对高纤维蛋白原血症患者进行降纤治疗,以及最大程度降低术中术后脑缺血性事件发生率。
1 临床资料
患者,女,63岁,因“突发左侧肢体无力、麻木1天”于2018年7月12日入院。患者发病时伴有头晕、黑矇,无恶心呕吐、晕厥及抽搐发作;来院门诊行头颅CT检查无异常发现,给予拜阿司匹林300 mg、阿托伐他汀10 mg顿服,阿加曲班60 mg静脉滴注,症状有所缓解。次日复查头颅CT无变化,拟诊TIA发作收入病房。患者既往有高血压病史20余年,自服降压药物能有效控制,高脂血症8年,未用药物治疗;曾有妇科及阑尾手术史;无糖尿病及心脏病病史。1年前曾患脑梗死,经治疗未残留神经功能障碍。查体:T 36.5 ℃,P 77次/min,R 18次/min,BP 132/77 mmHg;意识清楚,精神萎,双侧瞳孔等大等圆,光反应灵敏,左侧鼻唇沟略浅,伸舌略左偏;左侧肢体肌力Ⅳ级,左侧肢体浅感觉减退,左侧Babinski征阳性;右侧肢体肌力、肌张力正常,病理征阴性。实验室检查:血、尿、便常规及肝肾功能、血电解质和心脏标志物检查正常;血脂指标和凝血功能指标明显异常,纤维蛋白原水平>4 g/L;考虑患者合并有高纤维蛋白原血症(表1)。头颈部CTA检查示两侧颈内动脉起始段混合斑块,右侧颈内动脉分叉部中重度狭窄(图1A);头颅CTP示双侧大脑半球CBF明显低于正常水平(图2)。冠脉CTA示冠状动脉粥样硬化改变。入院1周DSA检查同样显示右侧颈内动脉起始部狭窄超过70%。入院后给予降脂、抗血小板、降血压治疗,加用纤溶酶200 U静脉滴注降纤,疗程2周。经治疗2周后患者右侧肢体肌力基本恢复正常,复查血脂指标有所下降,凝血功能指标基本恢复正常(表1)。入院后第3周在全麻下施行右侧颈动脉内膜剥脱手术。术中测得颈内动脉残端压为65 mmHg,阻断血流后沿颈内、颈总动脉直线切开动脉壁3 cm左右,沿粥样斑块与动脉肌层界面分离剥除颈动脉内膜斑块,一并切除颈外动脉开口处斑块,用肝素水反复冲洗动脉管腔内壁,6-0 proline线连续缝合动脉壁切缘,下调血压后依次开放动脉阻断夹,术中超声检测血流通畅,按层关闭切口。在麻醉复苏过程中,发现患者左侧偏瘫,意识恢复不理想,TCD检测示术侧颈内动脉血流中断,立即予以头颈部CTA检查,发现术侧颈总和颈内动脉均不显影,考虑局部血栓形成(图1B)。即刻从原切口行取栓手术,临时阻断血供后再次开放颈动脉壁,清除术区内的血栓,开放颈内动脉无返流血,置PTA导管在导丝引导下顺利通过血栓,撤离导丝后通过导管送入Solitaire AB 支架,保持支架位置不动,回撤微导管,顺利释放支架并留置5 min,取出导管及支架,有长约4 cm的血栓一并取出,仍未见返流血;按同样方法继续深入2 cm左右取出约1 cm长的血栓后,见到搏动性返流血,开放检测颈总顺向血流良好,临时阻断血流后反复冲洗术区,同时缝合颈动脉壁;超声检测血流良好,按层闭合切口。考虑患者术前存在高纤维蛋白原血症,术中给予巴曲酶10 BU静脉滴注。术后复查头颅CT排除出血,给予降血压、抗血小板药(阿司匹林100 mg+氯吡格雷75 mg,每日1次),隔日使用巴曲酶5 BU静脉滴注。治疗期间隔日检测血纤维蛋白原浓度及凝血功能、血常规,如纤维蛋白原指标低于1 g/L则停用巴曲酶,1个月后停氯吡格雷,改为单服阿司匹林100 mg/d。每隔2周至1个月检测1次凝血功能,根据纤维蛋白原水平间断使用巴曲酶,使该指标维持在2.5 g/L以下,治疗期间无出血倾向,神经功能迅速恢复。术后1周复查头颈部CTA示颈内动脉起始段部分狭窄,考虑该部位仍有少量血栓形成(图1C)。术后2个月再次复查头颈CTA显示该部位的动脉狭窄已完全消除(图1D)。患者除伤口部位稍感麻木外无其他不适症状,完全恢复正常生活及行为能力。术后2个月的CTP检查与术前相比,各项指标均有明显改善(图2)。术后随访1年期间,患者没有出现新的神经功能缺损症状。
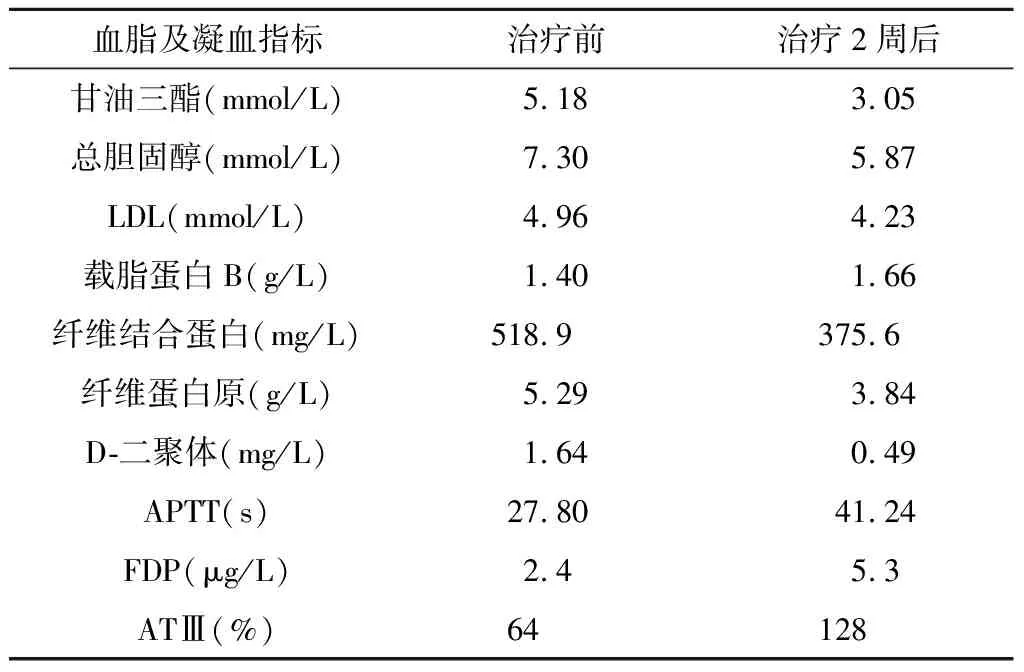
表1 治疗前后的血脂及凝血指标检测结果
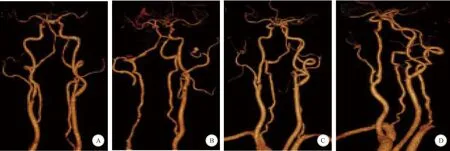
A:术前CTA示,右侧颈内动脉起始部软硬斑块,狭窄72.8%(重度狭窄) ; B:术后即刻CTA示,右侧颈总及颈内动脉不显影,右侧大脑前动脉、中动脉稀疏、纤细,考虑手术部位血栓形成,颈动脉闭塞; C:术后1周CTA示,右侧颈内动脉起始部狭窄50%,考虑仍有血栓残留,血供恢复; D:术后2个月CTA示,右侧颈内动脉起始部完全恢复通畅图1 手术前后颈部CTA检查结果
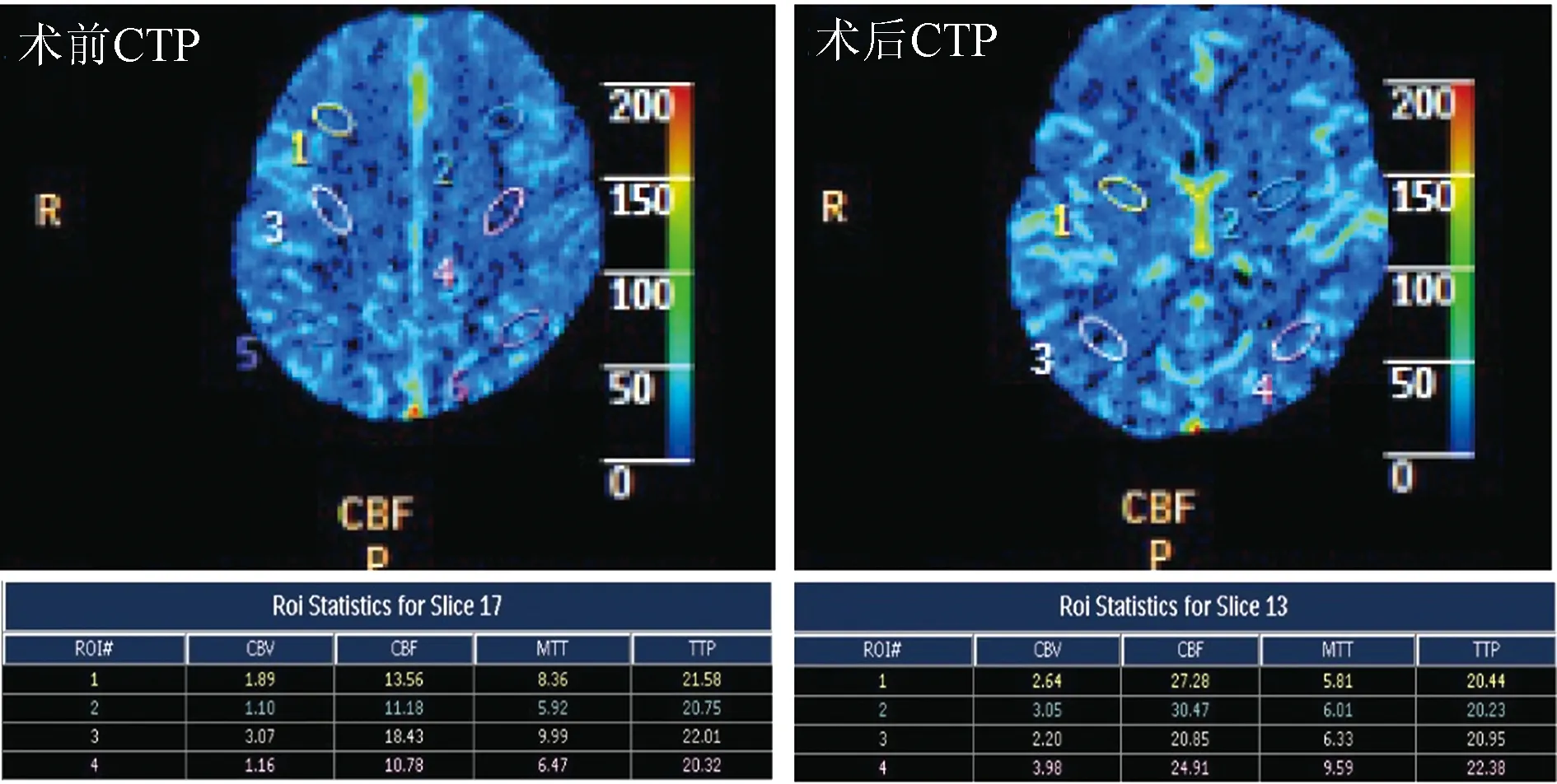
术前CTP示双侧大脑半球呈低灌注状态;术后2个月复查CTP示脑灌注有明显改善图2 手术前后CTP检查结果
2 讨 论
颈部及颅内动脉粥样硬化是导致急性脑缺血事件最为常见的原因。这种病理损害多侵犯大中型管径(≥500 μm)的动脉,并且颈内动脉系统及分支远较颈外动脉系统更易受累。临床上最为常见的斑块堆积部位在颈动脉分叉处和颈内动脉起始端,随着血管狭窄和阻塞程度的增加,以及斑块的脱落,最终导致TIA和急性脑梗死的发生,而脑卒中又进一步加速动脉粥样硬化的进程[1-2]。这类患者往往还同时合并有高血压、糖尿病、高脂血症以及高同型半胱氨酸血症等危险因素,而合并高纤维蛋白原血症的病例报道相对较少。颈动脉粥样斑块导致的狭窄治疗的金标准是颈动脉内膜剥脱术(carotid endarterectomy,CEA),作为一种预防性的手术,严格掌握手术指征及客观评估手术风险尤为重要;而高纤维蛋白原血症会给这类血管开放性手术带来额外的风险,大大增加了围手术期新发脑梗死的几率[3-5]。
纤维蛋白原是一种主要由肝脏合成的类凝血酶与凝血酶的底物,是血浆中含量最高的凝血因子,主要的病理生理作用为促进血小板聚集、增加血液的黏滞度和损伤血管内皮细胞,在血栓形成过程中发挥重要作用。研究报道[6-8],高纤维蛋白原血症是动脉粥样硬化和缺血性脑血管疾病独立危险因素,其与TIA及缺血性脑卒中发生密切相关;高纤维蛋白原水平触发血管内膜的炎性反应,启动由组织因子介导的凝血过程[9-10]。本例患者在CEA术前虽然已经针对高纤维蛋白原水平进行了降纤治疗,并在术前将指标降到了正常范围,仍然未能阻止手术区域及远端即刻形成的血栓;在二次手术重新开放血管进行取栓术后局部再次形成少量血栓,表明持续降纤治疗的重要性。同时这类患者的纤溶活性是下降的[11]。有研究报道,高纤维蛋白原血症能增强血小板凝聚功能[12-13],在增加血栓形成风险的同时,纤溶活性的下降更加速了血管创面血栓形成的进程,最终导致即期脑卒中的发生发展。
CEA手术用于治疗颈动脉狭窄性病变已经有半个多世纪了,其在治疗TIA,降低脑卒中发生率方面成效显著,已经成为脑卒中二级预防的一个重要举措[14-15]。尽管如此,CEA术仍然会有5%左右的病死率或致残率,其中术后即期脑卒中尤为凶险恶劣[16-17]。即期脑卒中绝大多数发生在术后2 h内,故在缝合关闭颈动脉壁后须术中超声探查血流情况,缝合伤口及麻醉复苏过程中要严密观察患者的病情变化,一旦发现有神经系统功能障碍,再次行颈动脉超声检测,甚至为获取整个颅内血供及侧支循环情况,需立即行颈颅CTA检查。正如本例患者的血栓考虑为高纤维蛋白原血症引起,血栓未必仅仅存在于颈动脉开放区域,CTA检查证实血栓为整个颈内动脉的全程长段血栓,迅速准备介入取栓装置,在二次开放手术直视下施行了支架取栓,为挽救生命赢得了宝贵的时间。
CEA手术后出现即期脑卒中的原因很多,包括术中血压管理不到位,血压过低;侧支循环不理想,阻断颈总动脉后颈内动脉残端压测定过低而术中未使用转流管;术中颈内动脉发生扭曲;斑块剥离后出现内壁不光整,内膜瓣形成等[18-19]。本例患者术前DSA检查示侧支血供良好,术中血压管理到位,切开动脉管壁前测得颈内动脉返流压正常,返流血呈现搏动性,缝合动脉切口后超声探测血流恢复良好,手术全程在显微镜下进行,内膜剥离后血管内壁光整,切口远端内膜残端严密缝合未形成内膜瓣及夹层。由于患者系高纤维蛋白原血症,虽然术前已经进行了降纤治疗,但该类疾病对凝血功能、纤溶活性以及血小板功能都有影响。因此考虑高纤维蛋白原血症是造成术后即期脑卒中的主要原因,并在取栓的同时持续降纤、双抗血小板治疗,使患者的病情迅速得到了控制。虽然二次手术取栓后仍有少量新形成的血栓,但经该方案治疗残余的血栓完全消失,恢复了正常血供,脑神经功能得到了完整保留。通过在中国知网 、万方数据库、PubMed检索未见同类个案报道。
鉴于高纤维蛋白原血症合并高脂血症患者在施行血管开放手术时有着更大的风险,术前需作更为科学的评估和准备,甚至应由神经内、外科、影像科、血液科组成多学科联合诊疗(multidisciplinary joint diagnosis and treatment,MDT)一起参与围手术期管理。由于缺乏相关循证医学证据,手术时机的选择还有待商榷。除此之外,本例患者处理上的不足有:术前降纤、抗血小板治疗前后未做血栓弹力图检查,血栓弹力图可对血小板功能及凝血纤溶机制乃至血管内皮细胞功能进行更精确评价;降纤治疗2周后停用,至手术当天有1周的非干预期,期间未再复查凝血指标,故围手术期降纤治疗不能停。高纤维蛋白原血症对血管内皮功能甚至血管平滑肌功能都有影响,手术创伤应激有可能诱发炎性反应,触发凝血过程,是否开发和使用相关阻断药物值得商榷[9];其次是术中术后对患者双侧大脑中动脉血流要进行监测,甚至患者床边备有超声设备,必要时随时进行颈动脉彩超检查,以便更好地预警和发现即时血栓的形成,防止灾难性后果的发生。