希氏-浦肯野系统起搏在心房颤动伴缓慢心律失常中应用价值研究
焉晓蕾, 于海波, 徐白鸽, 许国卿, 高 阳, 刘 荣, 武 敏, 李佳霖, 李苗苗, 王 娜, 梁延春
北部战区总医院 心血管内科,辽宁 沈阳 110016
心房颤动伴缓慢心律失常患者因为心房颤动及心室率缓慢且节律不匀齐而严重影响心功能。传统的右室起搏虽能保障心室率,但也会造成左束支传导阻滞而引发或加重心力衰竭及瓣膜反流[1]。希氏-浦肯野系统起搏(his-purkinje system pacing,HPSP)包括希氏束起搏(his-bundle pacing,HBP)和左束支起搏(left bundle branch pacing,LBBP),是一种生理性心室起搏方式,相比传统的右室起搏可获得更好的电和机械同步性[2-9]。本研究旨在探讨HPSP在心房颤动伴缓慢心律失常中的临床应用成功率。现报道如下。
1 对象与方法
1.1 研究对象 选取北部战区总医院自2016年3月至2020年12月收治的因心房颤动伴缓慢心律失常而行HPSP的123例患者为研究对象。将有临床症状的持续性心房颤动伴缓慢心室率,即动态心电图检查24 h心室率<80 000次的94例患者纳入A组,进一步将A组患者分入RR间期匀齐组(A1组,n=40)和RR间期不匀齐组(A2组,n=54)2个亚组;将有临床症状的持续性心房颤动伴长间期,即动态心电图检查24 h心室率>80 000次且伴有5 s以上长间期的29例患者纳入B组。排除标准:预估存活时间<1年;患者及家属不同意加入本研究。患者及其家属均签署知情同意书。本研究经医院伦理委员会批准。
1.2 手术方法
术者选择HBP或LBBP进行HPSP;如HPSP不成功,则采用传统方法起搏。
1.2.1 HBP 左腋静脉或锁骨下静脉穿刺将C315鞘管(美敦力公司)送至三尖瓣膈瓣附近,沿鞘管递送3830导线(美敦力公司),将导线的远端露出鞘管头端,应用PORTA-Ⅰ电生理记录系统(锦江电子公司)以增益≥0.05 mV/mm、50~100 mm/s的走纸速度描记腔内心电图。当标测到希氏束电位后,以5.0 V/1.0 ms起搏输出,750 m或600 ms起搏周长开始HBP测试。当希氏束被证实起搏夺获且HBP阈值<2.0 V/1.0 ms后顺时针旋转导线进行固定。如果在5次尝试后仍未找到合适的HBP位置或手术X射线曝光时间达到15 min视为HBP失败[10]。
1.2.2 LBBP 将C315鞘管递送至三尖瓣室侧间隔,将3830导线的远端露出鞘管头端,腔内图可见希氏束电位消失,起搏可见V1导联呈W型,顺时针旋入导线至左束支区域,边旋入边监测起搏心电图及阻抗变化,当LBBP被证实夺获且参数满意则用切鞘刀撤C315鞘管,调整合适弧度,再次测试LBBP参数满意后撤去短撕开鞘。如果在5次尝试后仍未成功或手术X射线曝光时间达到15 min视为LBBP失败。
1.2.3 传统方法起搏 如HPSP失败则将起搏导线置于中低位室间隔进行常规右室起搏,有心脏再同步治疗适应证者则弃去3830电极按常规方法植入左室电极和右室(除颤)电极进行双心室起搏。缝扎固定电极,与脉冲发生器连接,缝闭囊袋。
1.3 HPSP成功标准
1.3.1 HBP HBP分为选择性希氏束起搏(select his bundle pacing,S-HBP)和非选择性希氏束起搏(non-select his bundle pacing,NS-HBP)。S-HBP判定标准:(1)起搏的QRS形态、间期与自身沿希氏束下传的窄QRS波群一致;(2)起搏信号-QRS波时限近似等于希氏束-QRS波时限。NS-HBP判定标准:(1)QRS波起始呈现假性Δ波;(2)HBP导线记录的心腔内电图起搏信号至局部心室肌电位间期接近0。同时必须符合电压输出判定标准[10]。
1.3.2 LBBP LBBP分为选择性左束支起搏(select left bundle branch pacing,S-LBBP)和非选择性左束支起搏(non-select left bundle branch pacing,NS-LBBP)。起搏的QRS形态由旋入前的左束支阻滞形态转变为右束支阻滞形态,并伴随起搏-左室达峰时间的提前,伴或不伴有记录到的左束支电位,在此基础上,具有以下征象之一可提示左束支夺获:(1)随着起搏输出的下降,起搏-左室达峰时间突然延长,提示由NS-LBBP转变为深间隔起搏;(2)随着起搏输出的下降,刺激信号-QRS起点出现等电线且起搏-左室达峰时间不变;(3)希氏束电极可记录到逆传的希氏束电位且刺激信号-希氏束间期<30 ms。
1.4 起搏器连接与设置 植入单腔起搏器将3830导线连接于右室接口。植入双腔/三腔(除颤)起搏器,将3830导线连接于心房接口,其余导线正常连接。设置起搏频率为日间70次/min、夜间60次/min。
1.5 观察指标 比较A组(A1组+A2组)和B组的一般资料,记录HPSP参数,分析HBP、LBBP的手术情况和并发症发生情况。

2 结果
2.1 A组(A1组+A2组)和B组一般资料比较 123例患者中,男性85例(69.1%);平均年龄(69.9±10.5)岁;扩张型心肌病18例,缺血性心肌病4例;22例(17.9%,22/123)同时伴有心力衰竭(左室射血分数<0.50),平均左室射血分数为(0.39±0.08);17例(13.8%,17/123)伴束支传导阻滞,平均QRS波时限为(166±13)ms,其中,12例为左束支传导阻滞,5例为右束支传导阻滞;3例为植入型心律转复除颤器二级预防,7例为一级预防;平均左房前后径为(47.6±9.1)mm,右房前后径为(47.1±9.3)mm,右房上下径为(57.8±8.7)mm;3例心功能Ⅳ级,20例Ⅲ级,65例Ⅱ级,35例Ⅰ级。A1组、A2组平均心率、总心搏低于B组,发现心房颤动时间长于B组,差异有统计学意义(P<0.05)。见表1~2。

表1 A组(A1组+A2组)和B组一般资料(计数资料)比较/例(百分率/%)
2.2 HBP情况分析 92例患者首先尝试HBP,其中,A1组28例,A2组41例,B组23例。HBP术中平均X射线曝光时间为(9.1±5.9)min。19例伴心力衰竭患者中的17例(89.5%,17/19)成功进行HBP:早期10例患者进行了双心室起搏备份,1例心房颤动伴右束支传导阻滞患者因左室导线植入失败而选择植入了心律转复除颤器,1例心房颤动伴右束支传导阻滞患者因经济原因植入了双腔起搏器,8例在成功进行HBP的基础上进行了左室起搏导线植入(3例选择了心脏再同步治疗起搏器-P,5例选择了心脏再同步治疗起搏器-D);后期7例患者HBP成功后未进行双心室起搏备份,5例植入双腔起搏器,2例植入双腔除颤起搏器。失败的2例患者均在A1组:1例在15 min的X射线曝光时间内找到了HBP成功纠正左束支传导阻滞的起搏位点,但在导线固定后,因HBP纠正左束支传导阻滞的起搏阈值高而放弃了HBP,改为经典双心室起搏;1例因在15 min的X射线曝光时间内未找到希氏束电位而判定为希氏束下阻滞,从而进行双心室起搏。在心功能正常的73例患者中,67例(91.8%,67/73)成功进行了HBP:44例植入了备份起搏导线,应用了双腔起搏器;23例未植入备份起搏导线,应用了单腔起搏器。另外6例患者因HBP阈值较高而放弃,改为普通的右室起搏:4例在A1组,心率分别为33、38、42、44次/min;2例在A2组,心率分别为46、52次/min。HBP成功率为91.3%(84/92)。HBP成功的84例患者中,77例判定为NS-HBP,平均QRS波时限为(105.6±13.5)ms,与术前QRS波时限比较,差异无统计学意义(P>0.05);7例为S-HBP,平均QRS波时限为(94.4±6.8)ms,与术前QRS波时限比较,差异无统计学意义(P>0.05)。19例伴心力衰竭患者的平均QRS波时限为(104.5±18.8)ms,与术前QRS波时限比较,差异有统计学意义(P<0.05)。
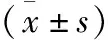
表2 A组(A1组+A2组)和B组一般资料(计量资料)比较
2.3 LBBP情况分析 31例患者首先尝试LBBP,其中,A1组12例,A2组13例,B组6例。LBBP术中平均X射线曝光时间为(9.5±4.6)min。3例伴心力衰竭患者中的2例(66.7%,2/3)成功进行LBBP,分别植入了单腔起搏器、单腔除颤起搏器,失败的1例在A2组,在15 min的X射线曝光时间内应用3830电极反复多次不同部位均不能旋入心肌,进而改为传统双心室起搏,植入三腔除颤起搏器。在心功能正常的28例患者中,26例(92.9%,26/28)成功进行了LBBP;2例B组患者在15 min的X射线曝光时间内应用3830电极反复多次不同部位均不能旋入心肌,进行了普通右室起搏。LBBP成功率为90.3%(28/31)。LBBP成功的28例患者中,27例判定为NS-LBBP,平均QRS波时限为(108.4±14.0)ms,与术前QRS波时限比较,差异无统计学意义(P>0.05);1例为S-LBBP,QRS波时限为92.0 ms,进行了右室起搏备份。
2.4 HPSP参数情况分析 HBP术中和术后次日阈值分别为(1.3±0.5)V/1.0 ms和(1.2±0.4)V/1.0 ms,差异无统计学意义(P>0.05);LBBP术中和术后次日阈值分别为(1.1±0.4)V/1.0 ms和(1.2±0.3)V/1.0 ms,差异也无统计学意义(P>0.05)。HBP术中和术后次日R波振幅分别为(3.5±2.2)mv和(4.0±2.4)mv,差异无统计学意义(P>0.05);LBBP术中和术后次日R波振幅分别为(11.0±3.6)mv和(11.7±3.1)mv,差异也无统计学意义(P>0.05)。HBP和LBBP术后次日阻抗分别为(556.1±107.4)Ω和(647.3±101.7)Ω,均分别低于术中的(634.5±103.4)Ω和(745.3±118.6)Ω,差异有统计学意义(P<0.05)。
2.5 并发症发生情况分析 所有患者均未发生气胸、心包填塞、电极移位、穿孔等并发症。
3 讨论
持续性心房颤动伴长间期患者多以反复的头晕、黑蒙、晕厥为首发症状,该类患者无论是左房还是右房内径均较无心房颤动患者明显增大。本研究的HBP和LBBP成功率均不低于其他中心报道,但X射线曝光时间长于其他文献报道[10-11]。分析其原因,本中心三度房室传导阻滞患者较多,增大的心房使递送3830电极的鞘管操作难度增加,同时,右房增大使三尖瓣环及希氏束的解剖位置发生了改变,增加了寻找及定位希氏束的难度。
HPSP目前被认为是最生理的起搏方式之一,对于具有心脏再同步治疗适应证的患者,其临床治疗效果不劣于双心室起搏[12],2018年中国心力衰竭诊断和治疗指南推荐HPSP应用于慢性心房颤动伴心力衰竭且需要高比例心室起搏的患者[13]。QRS波时限是心脏再同步治疗效果的重要评价指标之一,理论上来说,QRS波时限越短,心脏再同步化治疗效果越好。本研究中,19例伴心力衰竭患者成功进行了HPSP,平均QRS波时限为(103.4±17.7)ms,低于术前的(161.2±26.8)ms;3例伴心力衰竭患者HPSP未成功,进行了双心室起搏,术前QRS波时限分别为160、89、80 ms,术后分别为132、140、135 ms。心房颤动伴缓慢心室率、有心室起搏依赖患者的心力衰竭与常规的窦性心律伴完全性左束支传导阻滞、无心室起搏依赖患者的心力衰竭机理不同,心房颤动导致的心功能部分丧失是无法通过心脏再同步治疗纠正的,与传统双心室起搏比较,更窄的QRS波时限可能会使临床治疗效果更好。
本研究中,HPSP术中参数与盛夏等[14]相似。本研究结果显示:HPSP术中和术后次日阈值比较,差异无统计学意义(P>0.05);术中和术后次日R波振幅比较,差异无统计学意义(P>0.05);术后次日阻抗低于术中,差异有统计学意义(P<0.05)。阻抗的下降可能与急性期损伤好转有关,有研究报道,导线阻抗多于术后1个月趋于稳定[14]。
综上所述,将HBP或LBBP作为首选治疗心房颤动伴缓慢心律失常可行,手术成功率和安全性均较高。但由于手术操作难度大,X射线曝光时间长,需要操作熟练的术者进行手术。本研究为单中心研究,样本量有限,且未对临床远期效果进行随访,结论可能存在一定偏倚,需要更大规模的多中心临床研究对结果进行证实。

