减少ICU患者身体约束的循证护理措施分析
林丽琴 何秀霞 陈淑真 黄 维
(莆田市第一医院,福建 莆田 351100)
身体约束是指使用相关用具或设备附加在(或临近于)患者的身体,限制其身体或身体某部位自由活动和(或)触及自己身体的某部位[1]。医院ICU患者由于病情重,置管情况复杂,医疗设备使用多,加之特殊的环境、管理方面的封闭性,使得躁动发生率高。护理人员为避免非计划外拔管、坠床等意外事件发生,常根据临床经验及工作强度来选择身体约束措施来保障患者安全。文献报道,国外ICU患者身体约束率24.0%~48.4%[2],我国国家护理质量数据报告显示2019—2020年对ICU患者身体约束率中位数为51.59%~54.64%。身体约束确实能够提高ICU患者的安全性,但研究表明,身体约束无法有效预防非计划拔管等不良事件的发生,反而会对患者造成生理、心理伤害,同时也是引发谵妄的独立高危因素[3]。中华护理学会2020年团体标准对身体约束原则中指出,应遵循最小化约束原则,当约束替代措施无效时实施约束,现阶段,身体约束的缩减行动已逐渐被国内外医护人员重视[4-5]。本院多学科团队在身体约束管理上进行探索,逐步实施规范化管理,有效降低ICU患者身体约束使用率及因身体约束导致不良事件发生率,具体方法与结果报道如下。
1 资料与方法
1.1 一般资料 选择2019年7~12月、2020年7~12月某三级甲等医院收治的648例ICU患者为研究对象,根据护理方法不同分为对照组313例,观察组335例,分别接受常规护理及减少约束的循证护理,主要疾病:脑出血、颅脑损伤、呼吸系统疾病。对照组中,男女比198∶115,年龄18~82岁,平均年龄(57.63±6.67)岁;观察组中,男女比216∶119,年龄18~85岁,平均年龄(57.54±6.81)岁。经比对,两组患者的性别、年龄、原发疾病分布情况均未发现明显差异(P>0.05)。
1.2 纳入与排除标准 纳入标准:①年龄≥18周岁。②未伴有其他脏器或躯体的实质性损伤,预计生存时间>6个月。③患者或家属知情同意。排除标准:①患者或家属拒绝使用任何约束。②存在皮肤或四肢严重损伤无法约束患者。
1.3 方法 对照组采用常规护理模式:①评估患者意识、病情、肢体活动、留置管道等情况,确定身体约束。②与患者/家属充分交流,告知其约束的必要性,获得患者家属同意,签署知情同意书,医师下达医嘱,每2 h观察患者约束皮肤情况和约束肢端血运状况。③观察处于约束状态的患者,若出现面色改变、发出异常声响或提出抗议等,表明患者感到不适,需帮助患者思想放松,劝导配合,观察约束部位皮肤,必要时立刻揭开约束装置,加强照护。
观察组采用减少约束的循证护理干预模式:①组建多学科合作团队,积极推进构建“以患者为中心,减少约束”为目标的护理模式,由护理部主导,包括院级患者安全质控组组长、ICU护士长、科主任、总带教、责任组长等人员组成身体约束专项组,根据指南、文献检索、约束病例回顾分析,制定约束管理制度、流程、标准以及身体约束工作程序包括评估量表的实施等,对护士进行约束知识和人文关怀的培训,在常规护理基础上进行循证护理干预模式。②通过文献检索查找相关评估量表选择杨晶[6]等设计的实体约束评估量表实施动态评估。③责任护士每日跟随医师查房,核实患者APACHEⅡ评分、镇静RASS评分、疼痛评分、谵妄评分及约束评估等级,医护间确定是否继续约束或减少约束。④医疗上规范镇静、镇痛的治疗,早期康复运动训练等措施尽量减少患者身体约束的使用,必须使用身体约束的患者及时开具医嘱。⑤对评估预防性约束,尽早采取约束替代方法干预。如:安抚患者情绪、多倾听、转移注意力、播放音乐、握力球抓取、减少噪声、环境改变等干预措施,减少身体约束时间及降低约束强度,每2 h观察患者约束皮肤情况和末梢肢体血运状况,异常及时处理并记录。⑥建立身体约束管理核查表和指标监测,将身体约束管理纳入护理质量监管,通过现场查看约束评估是否及时、评估工具使用是否正确、是否发生身体约束并发症等分析、改进、评价,有效落实措施。
1.4 观察指标 ①记录并比对两组患者的约束时间、非计划性拔管率、谵妄发生率、皮肤伤损发生率。②护理工作满意度:通过问卷调查的形式调查满意度,很满意:患者/家属认为医护人员的考虑非常全面,且提前做好了相应的准备工作,全过程护理无可挑剔。满意:整体认可护理工作,在一些细节方面存在可提升空间,但瑕不掩瑜。不满意:对护理工作非常失望,认为护士没有尽职尽责,且未能就一些问题及实际发生的情况给出合理的解释,总满意率计算需排除不满意例数[7]。
1.5 统计学分析 采用SPSS24.0对数据进行统计分析,计数资料(约束项目指标、护理工作满意度)采用(n,%)表示,组间行χ2检验,计量资料采用()表示,组间行t检验,P<0.05表示差异有统计学意义。
2 结果
2.1 两组患者约束时间对比 观察组患者约束时间>1 d时患者身体约束率低于对照组(P<0.05)。见表1。
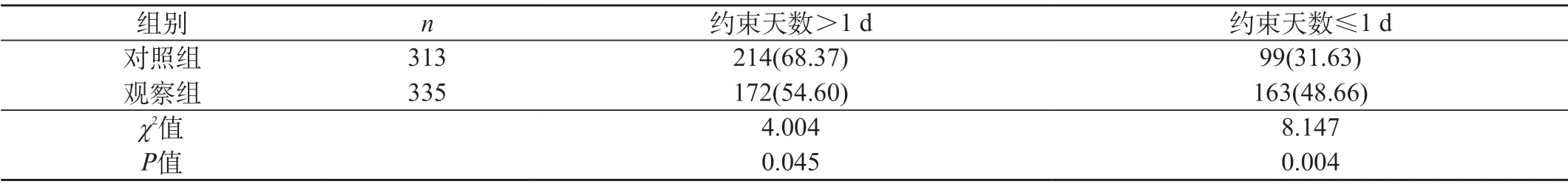
表1 两组患者约束时间对比 [n(%)]
2.2 两组患者非计划性拔管发生率、谵妄发生率、皮肤伤损发生率指标对比 观察组患者非计划性拔管发生率、谵妄发生率、皮肤伤损的总发生率均低于对照组(P<0.05)。见表2。
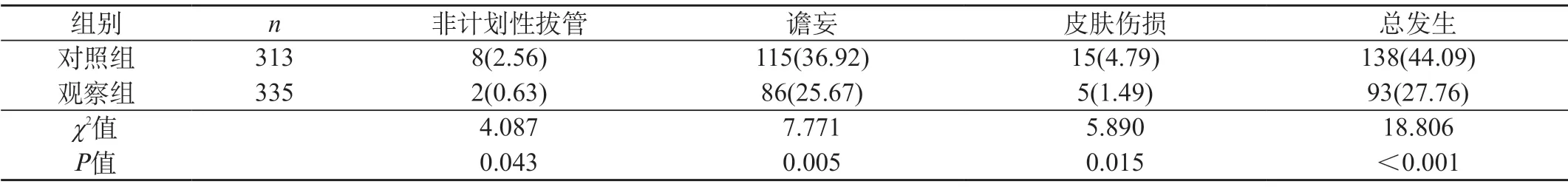
表2 两组患者约束项目对比 [n(%)]
2.3 两组患者对护理工作的满意度对比 观察组对护理工作的总满意率为87.76%,高于对照组的66.13%(P<0.05)。见表3。
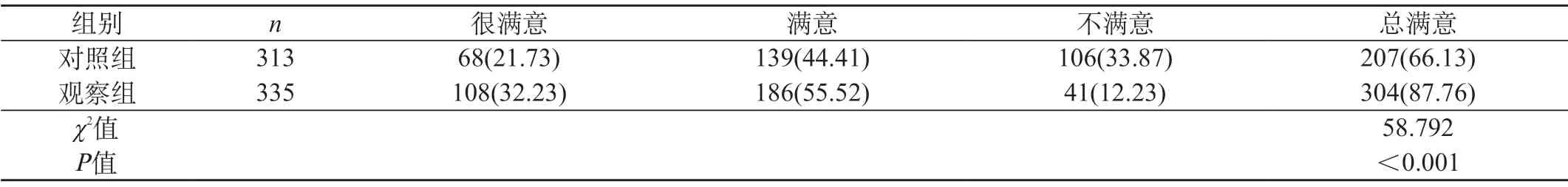
表3 两组患者对护理工作的满意度对比 [n(%)]
3 讨 论
住院患者身体约束率作为国家护理专业医疗质量控制指标(2020年)之一,通过构建组织管理架构,多学科管理团队协作,在查阅大量文献资料的基础上,制订了ICU患者约束决策方案,组织培训、实施,增强团队凝聚力,可提高整个科室的工作效率。护士的护理工作量超负荷,将影响护理质量、护理结果及护理队伍的稳定,护理管理者应该根据患者疾病严重程度和护理依赖度合理调配护理人员。国家护理质量数据报告显示我院ICU在全国同级别、同规模对比,2019-2020年度ICU护患比从25%~50%分位数上升到10%~25%分位数,提升一个区间,人力增加,更有助于ICU护理服务规范、有序开展,进而有助于防范护理不良事件的方式,提升护理质量。
本研究对患者进行APACHE Ⅱ评分,镇静RASS、疼痛评估、谵妄评估分值以及约束量表评估,重点在于优化镇静、镇痛的治疗策略、评估早期拔管的重要性,通过早期运动康复训练等措施缩短患者身体约束的时间和强度,医护共同查房,共同参与患者诊疗护理计划的制订,为患者提供整体医疗服务。护理部患者安全质控组及科室护理约束专项组共同参与质量监管,建立指标监测如约束时间、身体约束率、非计划拔管率、谵妄发生率、皮肤伤损率等,对数据结果与问题及时反馈、讨论、调整方案、改进措施。各级加大对患者身体约束的关注与检查,也使护理人员在实施身体约束时有据可循。观察组患者约束时间、患者身体约束率均低于对照组(P<0.05)。
对照组根据临床经验判断实施患者安全和护理工作,未考虑患者感受,造成人文缺失。事实证明,凭经验认为约束能够减少非计划拔管发生,但实际上约束反而加重患者不适感。研究显示,患者被约束时增加皮肤损伤的危险,特别是在患者烦躁易怒时其约束部位的皮肤容易出现破损、淤血、肿胀的情况[8]。减少约束的循证护理模式通过人文伦理法律培训以及身体约束量表运用,改变护士过分依赖身体约束来防止意外拔管和主观判断对患者实施约束的行为,体现护理专业技术与人文的有机结合,使护士能够根据客观指标为患者提供个性化的身体约束,有效降低了ICU患者身体约束率,使身体约束更具合理化。观察组患者身体约束率、非计划性拔管率、谵妄发生率、皮肤伤损率显著低于对照组(P<0.05)。护理满意度也提高,增加患者对医院的信任。身体约束需要医护多学科团队、多方面的努力统筹和促进,从制订制度、标准、流程,建立约束方案、指标监测到质量监控,探索有效的替代措施,促进住院患者约束管理规范化,减少约束,降低患者痛苦,提高人文护理质量。
综上所述,减少约束的循证护理管理模式具备较强的临床应用价值,应予以推广。

