特发性血小板减少性紫癜患者实施丙种球蛋白治疗的临床治疗效果分析
王德生
(汕尾市第二人民医院(汕尾逸挥基金医院),广东 汕尾 516600)
0 引言
特发性血小板减少性紫癜(Idiopathic thrombocytopenic purpura,ITP)是一种表现为血小板计数量减少、骨髓巨核心计数量增多或正常的一种获得性出血性疾病。当下该病的发病率在临床上处于上升趋势,而因为该病为内出血性疾病,如果不对其实施及时、科学的治疗,以及导致各类恶性后果,严重的甚至会造成患儿死亡。临床上对于特发性血小板减少紫癜的治疗的主要措施有血小板输注、静脉注射丙种球蛋白、大剂量的泼尼松、血浆置换以及脾切除等。一般来说送诊的特发性血小板减少性紫癜患儿是不会立即考虑血浆置换以及脾切除方案,多是实施其他三种方案。临床上对于此类方案的具体实施效果一直存在争议,故笔者将其进行对比分析,以观察各方案在实际治疗过程中的应用效能。
1 资料与方法
1.1 一般资料
本次研究对象选取为2015年1月至2020年12月笔者所在医院接收的特发性血小板减少性紫癜患儿,共计82例,分组方式为随机抽签方式,组名分别为试验组、参照组,两组人数均为41例。试验组患儿的年龄最小为7个月,最大为13周岁,其中女19例,男22例,平均年龄为(9.31±2.31)岁;在参照组中年龄最小为4周岁,最大为14周岁,其中20例,男21例,平均年龄为(9.45±2.14)岁。从一般资料对比分析可观察到,本次研究的两组患儿的自身一般病例信息比较,差异均无统计学意义(P>0.05),可进行对比。
纳入标准:①本研究遵循自愿原则,患儿自身已通过文字或语言等方式完全了解本次研究的全部内容,自愿加入本次研究,且经我院伦理委员会进行审批予以批准;②所有患儿均符合特发性血小板减少性紫癜。
排除标准:①患儿除去该疾病之外,在此前或者突发其他影响观察结果的疾病,如其他心脑血管、肝肾功能障碍或其他严重疾病;②患儿自身携带精神类疾病,如人格分裂等,临床上无法对其反馈的信息进行确认。
1.2 方法
1.2.1 参照组
对参照组患儿实施常规的血小板输注治疗,患者入院后,应控制感染,告知患者卧床休息,给予患者使用维生素C(山西惠瑞药业有限责任公司;国药准字H14020492)和止血敏治疗。给予患者使用地塞米松(蚌埠丰原涂山制药有限公司;国药准字H34023615)10mg静脉滴注,每日一次。另对患儿的体征、血小板计数以及其他情况进行检查,确认患儿情况,依据患儿的情况首先选用糖皮质激素进行治疗,选用药物为泼尼松(生产厂商:天津天药药业股份有限公司;国药准字:H12020201)口服,若是效果不佳则实施地塞米松或甲波尼龙等等效剂量主脉注射,应用大剂量激素冲击治疗法。然后在此基础上对患儿实施血小板注射,选取我院血库的血小板悬液,对患儿进行血小板输注,每次输注量为一个单位,完成后观察患儿的输注后患者的情况。
1.2.2 试验组
试验组患儿行丙种球蛋白静脉滴注,1g/kg,连续2天。
1.3 观察指标
观察比较两组患儿的临床治疗效果,依据患儿的症状及出血情况判断患儿的治疗效果,将其分为显效、有效、无效三类,其对应标准如下:显效:给药7d后患儿的临床症状完全消失,状态良好,经检查实验室检查血小板计数等相关指标恢复正常,且无内出血情况;有效:给药7d后患儿的临床症状基本消失,状态尚可,经检查实验室检查血小板计数等相关指标显著改善,且无内出血情况;无效:不符合上述要求,或患儿病情呈现恶化趋势。治疗有效率=(显效+有效)/总例数×100%。
观察比较两组患儿的恢复信息,即患儿的血小板计数上升开始时间、血小板计数恢复正常时间、内出血症状控制时间以及住院时间。
1.4 统计学方法
采用SPSS 22.0软件对所得数据进行统计分析,计量资料用(±s)表示,比较采用t检验;计数资料以率(%)表示,比较采用χ2检验。以P<0.05为差异有统计学意义。
2 结果
2.1 比较试验组和参照组临床治疗效果
由表1数据可知,试验组病人的治疗总有效率92.68%高于参照组的治疗总有效率82.93%,差异有统计学意义(P<0.05)。

表1 试验组和参照组临床治疗效果比较[n(%)]
2.2 比较试验组和参照组病人临床恢复信息
由表2数据可知,试验组病人的血小板计数上升开始时间、血小板计数恢复正常时间、内出血症状控制时间以及住院时间均低于参照组,差异有统计学意义(P<0.05)。
表2 试验组和参照组病人临床恢复信息的比较(±s,d)
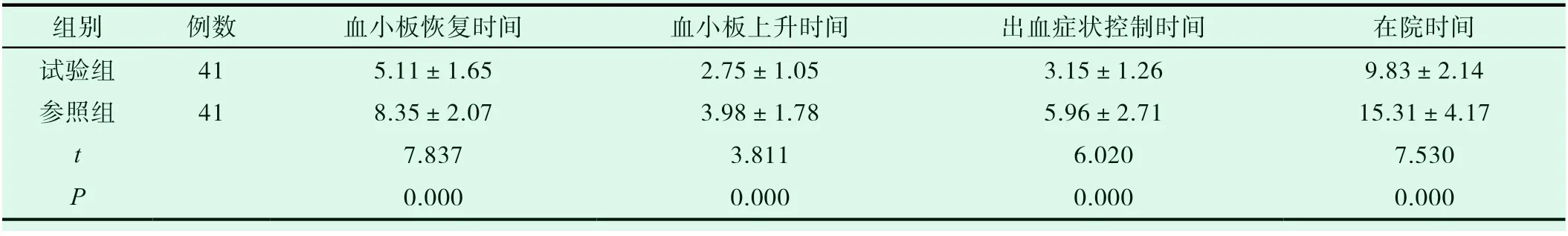
表2 试验组和参照组病人临床恢复信息的比较(±s,d)
组别 例数 血小板恢复时间 血小板上升时间 出血症状控制时间 在院时间试验组 41 5.11±1.65 2.75±1.05 3.15±1.26 9.83±2.14参照组 41 8.35±2.07 3.98±1.78 5.96±2.71 15.31±4.17 t 7.837 3.811 6.020 7.530 P 0.000 0.000 0.000 0.000
3 讨论
特发性血小板减少性紫癜属于临床上一种较为特殊的疾病,近些年,该病在临床上呈现与上升趋势,属于出血性疾病中常见的一种。该病在临床上主要表现为内脏组织出血、广泛性粘膜。该病属于进展性疾病,若不对其实施及时、有效的治疗,极易导致患儿出现生命危险。现代医学对于特发性血小板减少紫癜的发病机制尚未给出统一的阐述,但是多数学者认为特发性血小板的罹患,与自身的免疫系统障碍、细菌感染、病毒感染存在紧密联系,多是因为患儿自身的血小板抗体导致单核巨噬细胞系统破坏血小板数量过多造成血小板计数减少。早期的特发性血小板紫癜早期发病隐匿性较强,且病程进展缓慢,但是当发作时候患儿的血小板会快速降低。此外近年来越来越多的文献显示,T细胞介导的细胞毒性反应参与了特发性血小板减少性紫癜的血小板的破坏过程,因此临床医学认为对于T细胞的调节在ITP的治疗中可能具备一定的效果。
临床上对于ITP的治疗一般是进行大剂量的激素(泼尼松)注射联合血小板输注进行,但是实际上TTP患儿在完成血小板输注后,存在无效输注的情况,据现有的医学统计数据显示,无效情况可达50%。而该情况与治疗方法并无联系,有临床研究显示,输注无效的原因多是因为ITP发病感染时的血小板暴露于隐抗原,吸附抗体,继而血小板受到了破坏,其的生存周期显著低于正常状态。
又因为特发性血小板减少性紫癜的发病机制,人们考虑以该角度进行治疗。丙种球蛋白能够对血浆中的血小板与IgG的结合进行抑制,继而降低吞噬细胞对血小板的破坏量,而且丙种球蛋白在进入人体后能够封闭单核巨噬细胞的Fc受体,同样能够抑制单核-巨噬细胞对血小板的清除。此外丙种球蛋白在进入人体后还能够抑制患儿自身的免疫反应,继而降低血小板抗体的水平。
血小板输注则是传统的特发性血小板减少性紫癜的应急治疗方案,现代医学研究显示,在ITP患儿发病后对其是猪血小板能够快速缓解患儿的血小板减少情况,当PLT水平≥30×109/L时候患儿出血发生率会出现极大的降低,而且该治疗方案并无副作用。但是实际上并非所有的ITP患儿都会出现内出血情况,因此血小板输注在临床上不是必要的治疗方法,更多的是作为一种补充。
就本次研究而言,试验组的41例实施丙种球蛋白治疗的试验组患儿的临床治疗效果显著优于参照组(P<0.05)。笔者分析认为,原有的激素治疗方案虽然效果理想,但是对患儿自身的情况较为挑剔,不少患儿实际上不具备实施大剂量激素治疗的要求。而单纯的血小板输注治疗有效率仅为50%。
综上所述,在特发性血小板减少性紫癜患儿的临床治疗中,实施丙种球蛋白的治疗效果理想,能够显著缩短血小板的恢复时间、上升时间,控制患儿的出血时间,值得临床推广。

