老年心力衰竭患者体重指数与不良预后的相关性
卢少泉 刘凯 吴晓华 高照 吴多智
(海南省人民医院老年医学中心,海南 海口 570311)
代谢综合征包括高血压、糖尿病和血脂异常,与肥胖和心血管疾病相关。研究表明,肥胖是心力衰竭(HF)的一个重要危险因素〔1〕。体重指数(BMI)每增加1 kg/m2,男性的HF风险会增加5%,女性增加7%〔2〕。 “肥胖悖论”描述了一种现象,HF患者中BMI较高的比较低的预后更好〔3〕。Vest等〔4〕的研究表明:体重过轻和瘦弱是慢性HF患者预后不良的重要预测因素。目前尚不清楚肥胖本身对HF是否具有保护作用。基于此,本研究的目的是评估BMI变化对HF预后的影响。
1 资料与方法
1.1研究对象 对2010年4月至2013年4月海南省人民医院因HF失代偿反复住院的60岁以上的患者进行了回顾性研究。共纳入患者162例,根据住院频率将患者分为4组:2次住院组、3次住院组、4次住院组、≥5次住院组。患者均诊断为急性失代偿性HF,均接受了标准治疗。本研究纳入了射血分数减少和保留的HF患者。由于入院时可能有液体潴留会影响体重,因此,采用出院时的BMI。实验室数据和超声心动图均以入院时为准。以血清白蛋白浓度、总淋巴细胞计数、总胆固醇水平组成的对照营养状况(CONUT)〔5〕评分,测定首次出院时的营养状况。排除了入院和出院时无法计算BMI数据的患者。排除肝功能不全(丙氨酸转氨酶水平>100 IU/L或总胆红素水平>2.5 mg/dl)、肾小球滤过率估计(eGFR)<30 ml/(min·1.73 m2)、肾病综合征、未控制的糖尿病、癌症、甲状腺功能减退、淋巴水肿、酗酒和使用类固醇药物的患者。
1.2观察指标 在首次出院后从病历中获取基线人口统计学信息,比较各组基线资料。分析各组从第1次出院到第2次出院的BMI变化与失代偿性HF住院频率之间的关系。比较在第1次和第2次出院之间BMI增加(A组)或减少(B组)的患者的死亡率。主要终点是心血管死亡率,其次是失代偿性HF导致的住院频率。随访评估均通过问卷调查、电话访谈和病历审查进行。
1.3统计学分析 采用SPSS23.0软件进行单因素方差分析、χ2检验、Fisher确切概率法、Cochran-Armitage检验、多元回归分析、Cox比例风险模型、Log-Rank检验,采用Kaplan-Meier生存法计算事件的累积发生率和间隔估计值。
2 结 果
2.1各组一般资料比较 各组除性别、CONUT评分、伴利尿剂使用、射血分数降低的HF(HFrEF)、射血分数保留的HF(HFpEF)、总胆固醇指标外,其他基线资料差异均无统计学意义(P<0.05)。大多数患者的CONUT评分较低,表明第1次出院时就有营养不良。此外,基线时的BMI低于标准值(国人BMI正常参考值为20~25 kg/m2)。见表1。
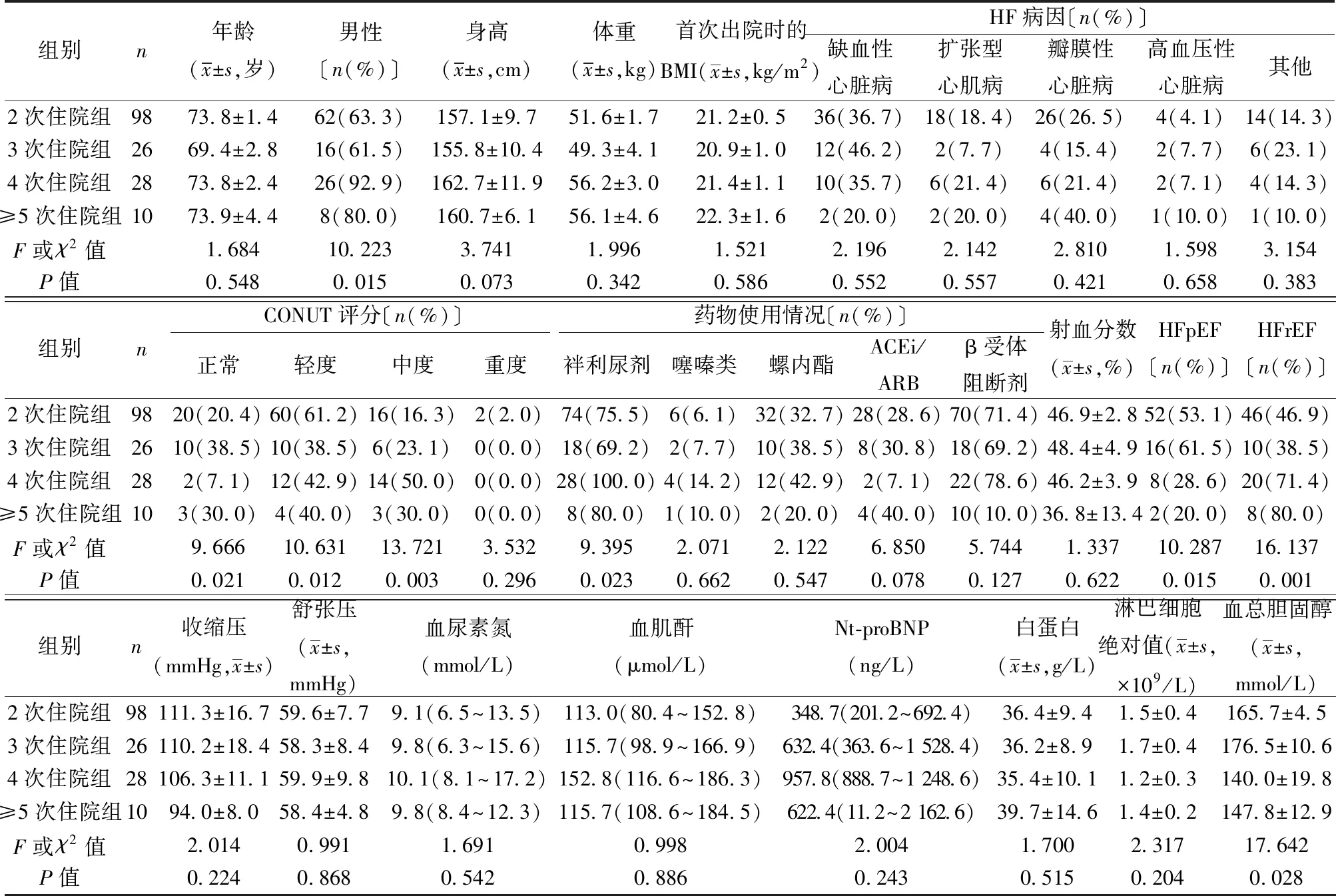
表1 不同住院次数HF患者的临床特点〔M(Q1~Q3)〕
2.2BMI和住院频率的变化 2次住院组、3次住院组、4次住院组和≥5次住院组第1次出院和最后1次出院之间的BMI下降分别为(-0.05±0.18)kg/m2、(-0.88±0.60)kg/m2、(-1.12±0.37)kg/m2和(-1.99±0.42)kg/m2,各组间差异有统计学意义(P<0.001)。BMI下降越大,住院率越高。多因素COX回归分析结果显示:BMI从首次出院到最后1次出院的下降幅度是多次住院的独立预测因素(HR:0.655,95%CI:0.514~0.835,P=0.001)。
2.3BMI增多和减少患者临床特点比较 将第1次出院和第2次出院BMI增加患者作为A组,第1次和第2次出院BMI降低作为B组。A组76例,B组86例。B组男性显著多于A组(81.8% vs 54.1%,P=0.014),射血分数显著低于A组〔(41.6±2.5)% vs (53.0±2.7)%,P<0.001〕。两组年龄、HF的初步诊断、基线BMI和CONUT评分均无统计学差异。A组与B组随访时间组间差异无统计学意义〔(678.2±9.9)d vs (633.4±58.6)d,P=0.588〕。多因素COX回归分析显示:与A组相比,B组的住院率明显更高(HR:0.780,95%CI:0.675~0.902,P=0.001)。
2.4Kaplan-Meier生存曲线分析 与B组相比,A组心源性死亡风险较低(P<0.001)。B组第1次出院时,BMI≥25 kg/m2的患者存活率明显低于A组。BMI<25 kg/m2的患者中,B组生存率较A组更差,但差异无统计学意义。见图1。Cox比例风险模型显示:B组心源性死亡显著风险高于A组〔图2,HR:3.187(95%CI:1.246~9.809);P<0.001〕。BMI降低与随后较高频次住院和心源性死亡风险显著相关。
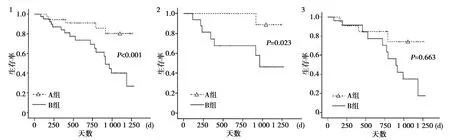
1:总体;2:第1次出院时BMI≥22 kg/cm2;3:第1次出院时BMI<22 kg/cm2图1 心脏死亡的Kaplan-Meyer生存曲线
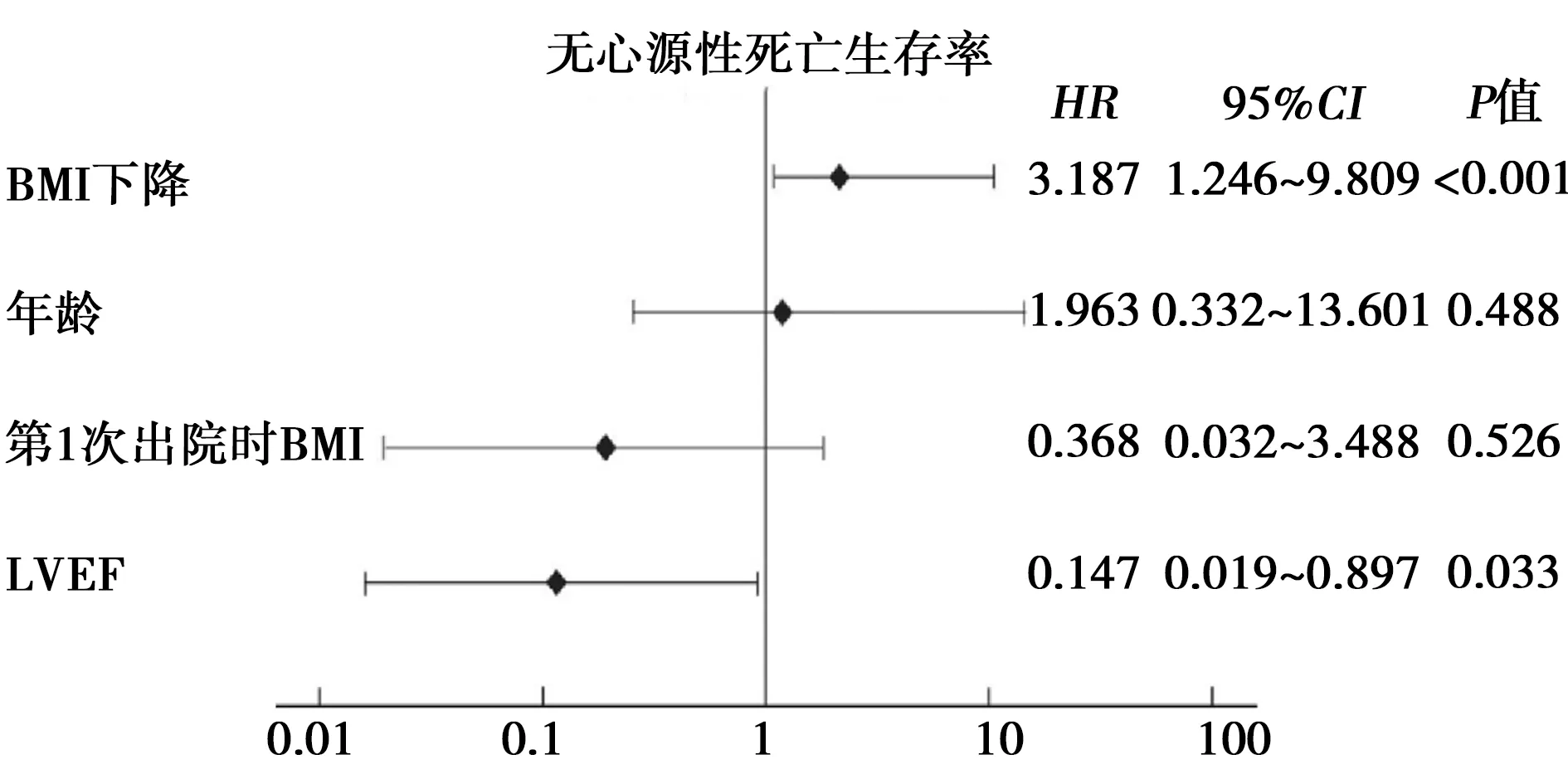
图2 Cox比例风险比(HR)的森林图
3 讨 论
肥胖会导致高血压,糖尿病和血脂异常,这些都是心血管疾病发病率和死亡率的独立危险因素〔6〕。肥胖不仅与心血管风险有关,还与HF的患病率和预后有关〔7〕。在McDowell等〔8〕的研究中,肥胖已被证明对血流动力学有不利影响,影响心脏结构和功能,增加中心血流量和心输出量,导致左心室扩张和室壁张力增加,而静脉回流增加会增加左心室充盈压,从而增加肺动脉和右心室压力。有学者证实:高BMI可以减弱心脏交感神经活动,促炎细胞因子和分解代谢和合成代谢途径的不平衡〔9〕。一项大型随机对照试验中,BMI低或正常的HF患者死亡率高于超重HF患者〔10〕。进行性体重下降通常与严重HF中的心脏恶病质相关,这导致死亡率增加,但也有报道称恶病质程度与心功能和血流动力学状态无关〔11〕。HF恶病质的病理机制尚不清楚,有学者发现:炎性细胞因子直接和间接地导致HF患者的身体消瘦〔12〕。研究表明肿瘤坏死因子(TNF)-α与HF的临床严重程度相关,也与严重HF患者的恶病质密切相关〔13〕,可能是因为包括TNF-α在内的细胞因子是在低氧血症、氧化应激、神经激素系统激活、血流动力学超负荷和内毒素样多糖等因素的作用下合成的〔14〕,这些因素是由于肠道水肿引起的细菌易位所致。
对HF门诊患者进行大规模临床试验的亚组分析发现,尽管BMI变化与随后的HF住院风险之间没有关联,但体重减轻约5%或更高的患者死亡风险较高〔15〕。本研究评估了患者利尿治疗后,每次出院时的BMI变化,发现BMI的降低,而不是低体重本身,是HF预后的重要预测参数,包括重复住院治疗HF和死亡率。
综上,BMI降低导致HF患者重复住院和预后不良。BMI变化可能是HF患者预后的预测因子。

