个体化睡前饮食指导预防老年2型糖尿病患者夜间低血糖的效果▲
黄彦飞 雷小雪 傅桂芬 张艳萍 肖惠花
(广西壮族自治区人民医院内分泌代谢科干部病区,南宁市 530021 ,电子邮箱:1561277065@qq.com)
有数据显示,2019年全球糖尿病患者有4.63亿,如果不采取有效的措施,至2030年糖尿病患者将增加到5.78亿[1]。我国糖尿病流行病学调查结果显示,我国成年人糖尿病患病率为12.8%,糖尿病患者约有1.298亿,糖尿病前期患病率为35.2%[2]。低血糖、糖尿病酮症酸中毒等是糖尿病患者常见的急性并发症,若得不到及时有效治疗会威胁患者的生命安全[3],严重低血糖可致患者昏迷,甚至死亡,而低血糖最易发生在夜间以及凌晨[4]。目前,国内外学者对糖尿病患者睡前血糖控制目标的意见不尽相同,没有统一的定论,但建议睡前血糖水平控制在5~7 mmol/L之间[5-7]。睡前饮食指导对控制患者睡前血糖、保障患者夜间安全尤为重要。我科采用个体化睡前饮食指导预防老年2型糖尿病患者夜间低血糖取得较好效果,现报告如下。
1 资料与方法
1.1 临床资料 选取2017年1~12月我科收治的老年2型糖尿病患者300例为研究对象。纳入标准:(1)符合1999年世界卫生组织2型糖尿病诊断标准[8]:空腹血糖≥7.0 mmol/L和(或)餐后2 h血糖≥11.1 mmol/L;(2)年龄>60岁;(3)晚睡前(22:00监测)指尖血糖水平≤7 mmol/L;(4)无感染等并发症;(5)自愿参加本研究。排除标准:(1)并发糖尿病酮症、酮症酸中毒、非酮症性高渗性昏迷等糖尿病急性并发症;(2)合并脑梗死、脑出血、心肌梗死、感染等;(3)认知功能障碍,意识不清患者;(4)一年内已参加过类似研究的患者。按照患者入院月份分组,奇数月入院者作为对照组,偶数月入院者作为干预组,每组150例。两组患者性别、年龄、身高、体重、病程等一般资料比较,差异均无统计学意义(P>0.05),具有可比性。见表1。
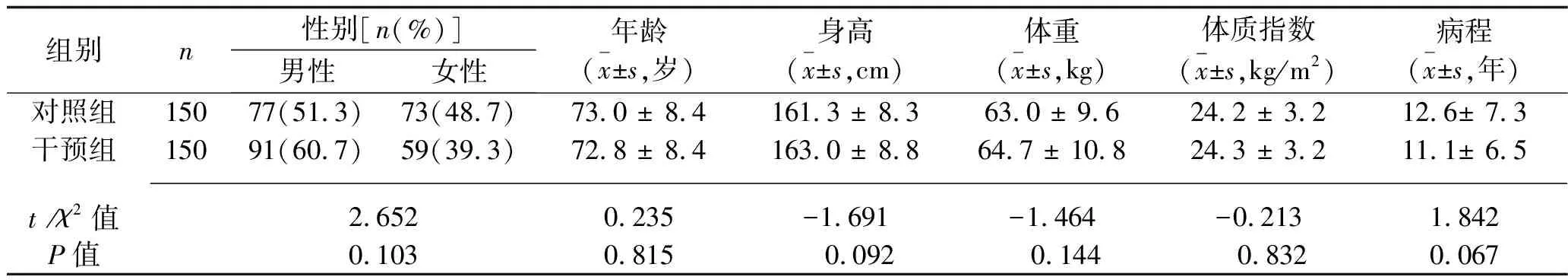
表1 两组患者一般资料比较
1.2 方法
1.2.1 对照组:入院后给予常规护理,包括日常生活护理、药物指导、运动指导、饮食指导、口头健康宣教等。告知患者要定时、定量用餐,避免进食甜食,发放糖尿病饮食宣传手册。
1.2.2 干预组:在常规护理的基础上进行个体化睡前饮食指导,方式为口头宣教。责任护士评估患者的糖尿病相关知识掌握情况、营养状况,根据患者的体质指数、运动情况、饮食偏好等,与营养师、糖尿病专科护士沟通协调,初步制订患者的睡前加餐方案。(1) 计算患者睡前加餐热量。每日总热量(kCal)=理想体重(kg)×每天每千克体重需要热量[kCal/(kg·d)];睡前加餐热量=每日总热量-白天已摄入食物的热量。参考中国居民膳食指南,保证患者膳食均衡,在整体满足患者膳食营养参考摄入量的前提下,做到低热量摄入。(2)合理选择加餐食物。根据食物血糖生成指数及食物多样化原则选择加餐食物,参考食物交换份法相关理论[9-12],在满足患者饮食偏好的基础上,选择血糖生成指数低的食物。一般来说,食物加工越精细,越容易消化,食用后血糖上升速度越快,粗粮食物的血糖生成指数低于细粮。患者睡前加餐推荐的食物是少量复合型碳水化合物,如粗粮饼干、杂粮粥、豆类食品、少量坚果、无糖酸奶、低脂纯牛奶等[13-14]。大豆及其制品属优质蛋白,也是睡前加餐优先推荐的食物,睡前少量进食鸡蛋、大豆及其制品等,使患者有饱腹感,对预防夜间低血糖有较好作用[15]。(3)合理选择水果。睡前加餐选择含糖量低、血糖生成指数低的水果,如柚子、草莓、樱桃、枇杷、青瓜、橙子等。(4)根据口味喜好选择食物。在遵守以上原则的基础上,让患者根据自己口味喜好选择睡前加餐食物,最后由营养师计算出该食物的食用量,得到一份个体化饮食方案。每晚睡前由一名专科护士指导和监督患者按制订好的加餐饮食方案进行加餐,并根据患者的动态血糖水平调整加餐方案,直到患者出院。
1.3 观察指标 (1)以22:00至次日6:00为夜间时段,比较两组患者干预前、干预后(出院时)的睡前(22:00时)、夜间(次日3:00、6:00时)空腹血糖水平,采取指尖末梢法测定。(2)观察两组患者夜间(3:00~6:00时)低血糖发生率。夜间低血糖发生率(%)=(夜间低血糖发生例数/组内总例数)×100%。血糖≤3.9 mmoL/L即为低血糖[16]。
1.4 统计学分析 采用SPSS 22.0统计软件进行统计学分析。计量资料以(x±s)表示,组间比较采用独立样本t检验或t′检验;计数资料以例数(%)表示,比较采用χ2检验。以P<0.05表示差异有统计学意义。
2 结 果
2.1 两组患者血糖水平的比较 干预前,两组患者的睡前血糖、次日3:00时、次日6:00时空腹血糖水平比较,差异均无统计学意义(均P>0.05);两组患者的睡前空腹血糖水平干预后高于干预前(P<0.05);干预后,干预组患者睡前、次日3:00、次日6:00时的空腹血糖水平均高于对照组(均P<0.05),见表2。

表2 两组患者干预前后血糖水平的比较(x±s,mmol/L)
2.2 两组患者夜间低血糖发生率比较 在干预过程中,干预组患者夜间低血糖发生率为15.3%(23/150),对照组为33.3%(50/150),干预组患者夜间低血糖发生率低于对照组(χ2=13.201,P<0.001)
3 讨 论
2型糖尿病患者睡前血糖值小于5~7 mmol/L时,如不进行适当的睡前加餐,有发生夜间低血糖或无症状性低血糖的危险[5-7],睡前加餐是预防夜间低血糖的关键。但目前我国大多数的研究主要集中在对患者的正餐进行个体化饮食指导上,对患者晚睡前加餐的饮食指导研究报告较少[17-18]。且对夜间出现低血糖的患者只建议其睡前进行简单加餐,并没有专业人员指导其如何科学加餐,这使得患者对加餐食物的摄入量、食物种类选择把握不准,从而使部分患者放弃加餐或进食过多,导致血糖波动。
本研究观察个体化的睡前饮食指导对老年2型糖尿病患者夜间低血糖的干预效果。患者入院后先由专科护士评估患者情况,再根据患者体质指数、运动情况、饮食偏好等,与营养科医师共同制订一套适合患者个体的睡前加餐饮食处方。每位患者的饮食处方除了遵循选择血糖生成指数低的食物外,还考虑个人的口味、饮食喜好,让患者进食后既能缓解饥饿感,又能达到缓慢升高血糖、减少血糖波动的目的。我们观察发现,老年患者因咀嚼能力下降、行动不便等原因,更愿意进食牛奶、苏打饼及方便食用的水果等,对于坚果、豆类、粥类的选择较少。本研究结果显示,干预后两组患者的睡前血糖水平均高于干预前(P<0.05)。其原因可能是,患者入院后即给予降糖治疗,治疗初期血糖下降明显,特别是在睡前时段,但治疗一段时间后,患者的血糖水平都较为稳定时,很多老年患者在晚餐后开始进食少量零食,导致两组患者的睡前血糖水平干预后高于干预前。同时,本研究结果还显示,干预组睡前血糖水平、次日3:00、次日6:00时的血糖水平均高于对照组(均P<0.05),提示通过个体化的睡前饮食指导,干预组患者的睡前血糖、夜时血糖水平在不高于血糖正常值的前提下,能维持在一个较高的水平,有利于预防和减少夜间低血糖的发生。
通常情况下,患者入院接受降糖治疗后血糖下降较快,敏感者易出现饥饿感,甚至并发夜间低血糖,所以有的患者在睡前会自行加餐,但对加餐的量、食物种类选择较盲目,如选择不当、进食过多,则导致夜间血糖升高,不利于控制血糖;有的患者担心睡前加餐导致血糖升高,则选择睡前不加餐,从而导致夜间低血糖的发生。所以进行个体化睡前饮食指导意义重大。本研究中干预组患者给予睡前饮食指导后,患者夜间血糖水平维持在较理想的状态,夜间低血糖发生率低于对照组(P<0.05),说明个体化的睡前饮食指导能有效降低患者夜间低血糖发生率。我们在监测夜间血糖时还发现,对照组有的患者发生了苏木杰反应,即在发生低血糖后继发出现早餐前血糖升高,而血糖过度波动是糖尿病患者并发心血管病变及视网膜病变的危险因素之一[19]。因此,须严密监测血糖情况,尤其是夜间3:00时血糖值,同时关注患者睡前(22:00)血糖值,如睡前血糖低于5.6 mmol/L,给予加餐,建议患者进食苏打饼干2~3片、水果糖1~2块、或从晚餐中匀出约25 g主食。夜班护士加强巡视,重视病人和家属的主诉,尤其注意年龄较大、并发症较多、当天调整降糖药物剂量、病程长(>10年)及长时间使用胰岛素治疗的患者[20],如病人出现心悸、虚汗、乏力和饥饿感、视物模糊、嗜睡、意识不清等症状立即进行床边血糖监测,同时通知医生并紧急处理,做好护理记录。注意评估患者的饮食、运动、降糖药物效果,及时与医师沟通,根据血糖波动情况制定个性化控制血糖治疗方案。
综上所述,采用个体化睡前饮食指导对老年2型糖尿病患者进行管理,能有效降低患者夜间低血糖发生率,使患者夜间血糖水平更加稳定。由于个体化睡前饮食指导更关注患者的饮食喜好,尊重患者的选择,所以患者的依从性较高,值得在临床上推广运用。

