选择性动脉介入溶栓治疗急性脑梗死的临床疗效探讨
吴云龙
(灯塔市中心医院神经外科,辽宁 辽阳 111300)
急性脑梗死是神经科常见的因脑血供突发性中断引起的脑组织坏死疾病,主要是因患者脑动脉形成血栓或粥样硬化,管腔狭窄导致闭塞,从而减少了供血区域的血容量引起的,具有极高的致残率和临床死亡率[1]。临床治疗主要为开通闭塞血管,增加脑部血流量,促进患者神经细胞再生[2]。基于此,本研究选取2019年4月至2020年4月本院收治的急性脑梗死患者64 例作为研究对象,探究选择性动脉介入溶栓治疗急性脑梗死的临床疗效,现报道如下。
1 资料与方法
1.1 临床资料 选取2019年4月至2020年4月本院收治的急性脑梗死患者64 例,随机分为两组,各32 例。对照组男19例,女13例;年龄40~79岁,平均年龄(59.49±3.85)岁;合并症:高血压13 例,冠心病或心房纤颤2 例,糖尿病4 例,高同型半胱氨酸血症5 例,高脂血症8 例。研究组男20 例,女12 例;年龄41~78 岁,平均年龄(59.51±3.86)岁;合并症:高血压12例,冠心病或心房纤颤3例,糖尿病4例,高同型半胱氨酸血症6例,高脂血症7例。两组患者临床资料比较差异无统计学意义,具有可比性。所有患者家属均对本研究知情同意,并自愿签署知情同意书。本研究已通过医院伦理委员会审核批准。
纳入标准:均经影像学检查符合急性脑梗死的标准[3];发病时间≤6 h;年龄40~79 岁。排除标准:诊断6 个月内接受颅脑手术或存在脑梗死病史者;重要器官发生病变者;存在出血倾向者;有溶栓治疗禁忌证者;存在血液系统疾病者;存在恶性肿瘤者;凝血功能障碍者;临床资料不完整者。
1.2 方法 对照组采用常规药物治疗,进行营养支持、抗血小板聚集、调整血压和血脂水平等常规治疗,并指导患者服用阿司匹林(湖南中南制药有限责任公司,国药准字H43021055),每天100 mg,持续治疗7 d。研究组采用动脉介入溶栓治疗,患者局麻后,进行经股动脉穿刺,引入血管鞘(规格:6F),并在数字减影血管造影(DSA)的监视下,将血管鞘或经鞘引入至导管,然后进行全脑血管造影,观察闭塞血管,并在闭塞部位近端留置微导管,向血管内灌注尿激酶。按照10 000 U/min的速度持续泵入尿激酶,所用药物剂量为250 000~1 000 000万U。
1.3 观察指标 比较两组临床疗效,评价标准[4]:显效,患者神经功能缺损(NIHSS)评分减少≥46%;有效,患者NIHSS评分减少18%~45%;无效,患者NIHSS 评分减少<18%或中途死亡。总有效率=显效率+有效率。比较两组治疗前后神经功能评分和日常生活能力。采用NIHSS评分表和日常生活活动能力量表(ADL)评估患者神经功能和日常生活能力,NIHSS评分分级:神经功能基本正常(0~1分)、轻度神经功能缺损(2~4分)、中度缺损(5~15分)、中-重度缺损(16~20分)、重度缺损(21~42 分),评分越低表明神经功能越好。ADL 评定采用Barthel指数评分,总分100,>60 分表示患者的日常生活活动无功能性障碍,能基本自理;41~60分表示患者有轻度的功能性障碍,生活不能完全自理;≤40 分表明患者有中度或重度的功能障碍,生活不能自理,需依赖他人[5]。比较两组血管再通情况,按照TIMI血流灌注分级分为未通(≤1级)、部分再通(2级)、完全再通(3级)[6]。血管再通率=完全再通率+部分再通率。
1.4 统计学方法 采用SPSS 18.0统计软件进行数据分析,计量资料以“x±s”表示,比较采用t检验,计数资料用[n(%)]表示,比较采用χ2检验,以P<0.05为差异有统计学意义。
2 结果
2.1 两组临床疗效比较 研究组治疗总有效率高于对照组(P<0.05),见表1。

表1 两组临床疗效比较[n(%)]
2.2 两组治疗前后NIHSS和ADL评分比较 治疗前,两组NIHSS和ADL评分比较差异无统计学意义;治疗后,研究组NIHSS评分低于研究组,ADL评分高于对照组(P<0.05),见表2。
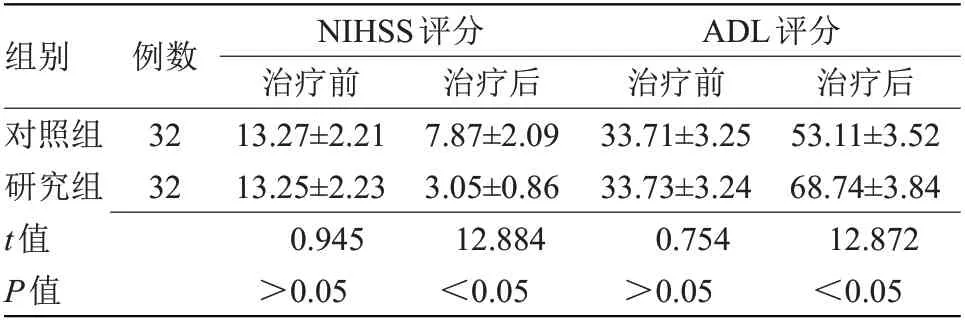
表2 两组治疗前后NIHSS和ADL评分比较(x±s,分)
2.3 两组血管再通率比较 研究组血管再通率高于对照组,差异有统计学意义(P<0.05),见表3。

表3 两组血管再通率比较[n(%)]
3 讨论
随着人们生活方式的改变和人口老龄化的加剧,急性脑梗死的临床发病率呈逐年上升的趋势,多是因患者患有心脏疾病史、自身血糖或血脂异常、吸烟和肥胖等因素引起的,患者表现为突然发作,心前区出现持续超过30 min的疼痛或憋闷感,还会有濒死的感觉,发病前多有乏力、胸部不适、心悸等症状[8]。临床治疗该病关键在于及时疏通患者阻塞的冠状动脉,恢复心肌功能。临床研究发现,早期诊断并实施针对性治疗对改善患者预后具有重要意义,如心肌梗死患者未能在最佳治疗时间内接受对应治疗干预,使闭塞的血管恢复再通,及时救治脑部濒死的脑组织,则可能导致脑功能永久性损伤,造成患者预后不佳[9]。本研究结果显示,研究组治疗总有效率高于对照组(P<0.05),提示急性脑梗死患者采取选择性动脉介入溶栓治疗能提高临床疗效,分析原因为,常规降脂、抗凝等治疗措施,虽然能对患者临床症状起到缓解的作用,但整体的效果并不理想,无法恢复患者的神经功能。患者发病后,缺血半暗带组织仍有部分供血,未引起严重的损伤,因此,在一定时间内,使患者恢复供血,则能完全恢复这一区域的脑组织功能[7]。
有研究发现,急性脑梗死患者在发病后6 h实施动脉介入溶栓,可明显提高血管再通率,减少溶栓药物的使用剂量,进而降低脑梗死患者的死亡率和致残率[10]。本研究结果显示,观察组神经功能缺损评分低于对照组,日常生活能力评分高于对照组(P<0.05),提示,急性脑梗死患者采取选择性动脉介入溶栓治疗能改善患者的神经功能和日常生活能力。此外,研究组血管再通率高于对照组(P<0.05),提示急性脑梗死患者采取选择性动脉介入溶栓治疗高血管再通率,分析原因为,选择性动脉介入溶栓能明确患者的血管栓塞情况(如具体位置、有无侧支循环等),从而使溶栓药物能准确到达患者的病变侧血管,还能及时准确掌握患者的血管再通情况,避免盲目使用溶栓药物,可有效减少患者不良反应发生风险。
尿激酶半衰期较短,仅有10~15 min,无抗原性,尤其对于发病初期的心肌梗死患者的效果显著。但其属于非选择性的溶栓药物,如使用剂量较大会引起患者全身性高纤溶血症,还可能会引发患者颅内出血,因此,在临床治疗中需加强凝血酶原时间的检测,避免因使用不当,增加患者的治疗风险[11]。此外,研究组中2 例患者未实现血管再通,分析原因为,患者大血管中出现较大体积的血栓或形成的血栓较长,导致尿激酶无法对患者的血栓进行彻底溶解,且责任血管一般会存在重度的动脉硬化,易引发内皮损伤和形成局部血栓,虽然血管实现再通,但也有较高的再闭塞风险,因此,需加强临床监测[12]。
综上所述,急性脑梗死患者采取选择性动脉介入溶栓治疗效果显著,能改善患者神经功能,提高临床疗效、血管再通率和患者生活能力,值得临床推广运用。

