微通道自然低压在降低经皮肾镜术后脓毒血症中的临床应用*
罗永雄,朱萌萌,李光龙
1.广州市番禺区第二人民医院急诊科,广东 广州 510430;2.广州市南沙区鱼窝头医院急诊科,广东 广州 510000
随着不断发展诊疗技术和研发医疗器械,泌尿外科开始将经皮肾镜碎石术作为治疗复杂性肾结石的主要手段,该手术形式优势显著,创伤小,且有着较高的清石效率。尿源性脓毒血症是经皮肾镜碎石术最常见的并发症,该症状发病急,进展快,若诊治延误,会增加病死率。现阶段,泌尿外科面临的挑战就包括降低经皮肾镜术后尿源性脓毒血症[1]。临床上经皮肾镜碎石术根据经皮肾镜不同大小的工作通道,分为微通道经皮肾镜碎石术和标准通道经皮肾镜碎石术,而在经皮肾镜术中,微通道经皮肾镜术可获取更高的清石效率和更清晰的手术视野,常实施高压加压灌注,当肾盂处于较高内压时,灌注液及其中所含的毒素、病原菌可经淋巴管、肾小管等途径,将机体中各炎症因子、补体系统激活,进而引发全身炎症反应。本文主要围绕在降低经皮肾镜术后脓毒血症中微通道自然低压的临床应用展开研究,报告如下。
1 资料和方法
1.1 一般资料
本次试验研究时段为2019年8月—2020年8月,将于医院行经皮肾镜碎石术治疗的100例肾结石患者作为研究对象,均实施微通道自然低压经皮肾镜术,依据术后尿源性脓毒血症发生情况分组,分为40例尿源脓毒血症组和60例未发生尿源脓毒血症组。纳入标准:所选肾结石患者均实施经皮肾镜碎石术;本次研究内容均告知研究对象,患者自愿签署知情同意书;符合手术适应症患者;本研究经医院医学伦理委员会批准。排除标准:无完整资料患者;伴有免疫功能系统障碍及血液系统障碍患者;合并恶性肿瘤患者;马蹄肾、多囊肾患者[2]。
1.2 方法
(1)手术方法:要求所有患者于术前30分钟预防性使用抗菌药物,实施持续硬膜外阻滞,取截石位,将F6输尿管支架管逆行膀胱下患侧,留置气囊导尿管,做好固定,之后呈俯卧位,对于处于不明显肾积水情况的患者,采取人工肾积水,B超定位下穿刺点为腋后线与肩胛下角线区间第11、12肋间向穹窿部穿刺,成功穿刺后,放置斑马导丝,于F8筋膜扩张器开始,依次将通道扩张,标准通道扩张至F24,将Peel-away置入,创建经皮肾通道。置入李逊肾镜进行碎石,采用灌注泵持续加压冲洗,维持100~200 mmHg压力。手术期间若处于特殊情况,配合取石钳及取石网篮等取石,术后行双J管留置。(2)研究方法:由科室主任及相关医护人员创建专业研究团队,对患者临床资料进行统计,整理,并对患者术后尿源性脓毒血症并发情况追踪随访观察,分析引发尿源性脓毒血症的危险因素,由工作人员小组合作完成本次试验,为保证实现严谨性和科学性的研究,所有研究结论均一式两份。
1.3 观察指标
整理患者资料,相关内容包括年龄、性别、手术时间、糖尿病、结实大小、尿培养阳性、尿常规、肾积水程度、术中冲洗量、肾功能不全、泌尿系统感染及术前抗菌药物应用,分析经皮肾镜术后脓毒血症的影响因素[3]。
1.4 统计学方法
采用SPSS 22.0软件处理数据,计数资料以均数±标准差(±s)表示,组间比较采用t检验、计量资料用例数和百分比(%)表示,组间比较采用χ2检验,以P<0.05表示差异有统计学意义。
2 结果
2.1 经皮肾镜碎石术后尿源性脓毒血症发生率
经皮肾镜碎石术治疗的100例肾结石患者中共40例术后发生尿源性脓毒血症,60例未发生尿源性脓毒血症,发生率为40.00%。
2.2 两组术后发生尿源性脓毒血症的单因素分析
单因素分析,患者肾积水程度无关术后尿源性脓毒血症(P>0.05);发生尿源性脓毒血症的危险因素包括年龄、性别、手术时间、糖尿病、结石大小、尿培养阳性、尿常规、术中冲洗量、肾功能不全、泌尿系统感染及术后抗菌药物应用(P<0.05),见表1。
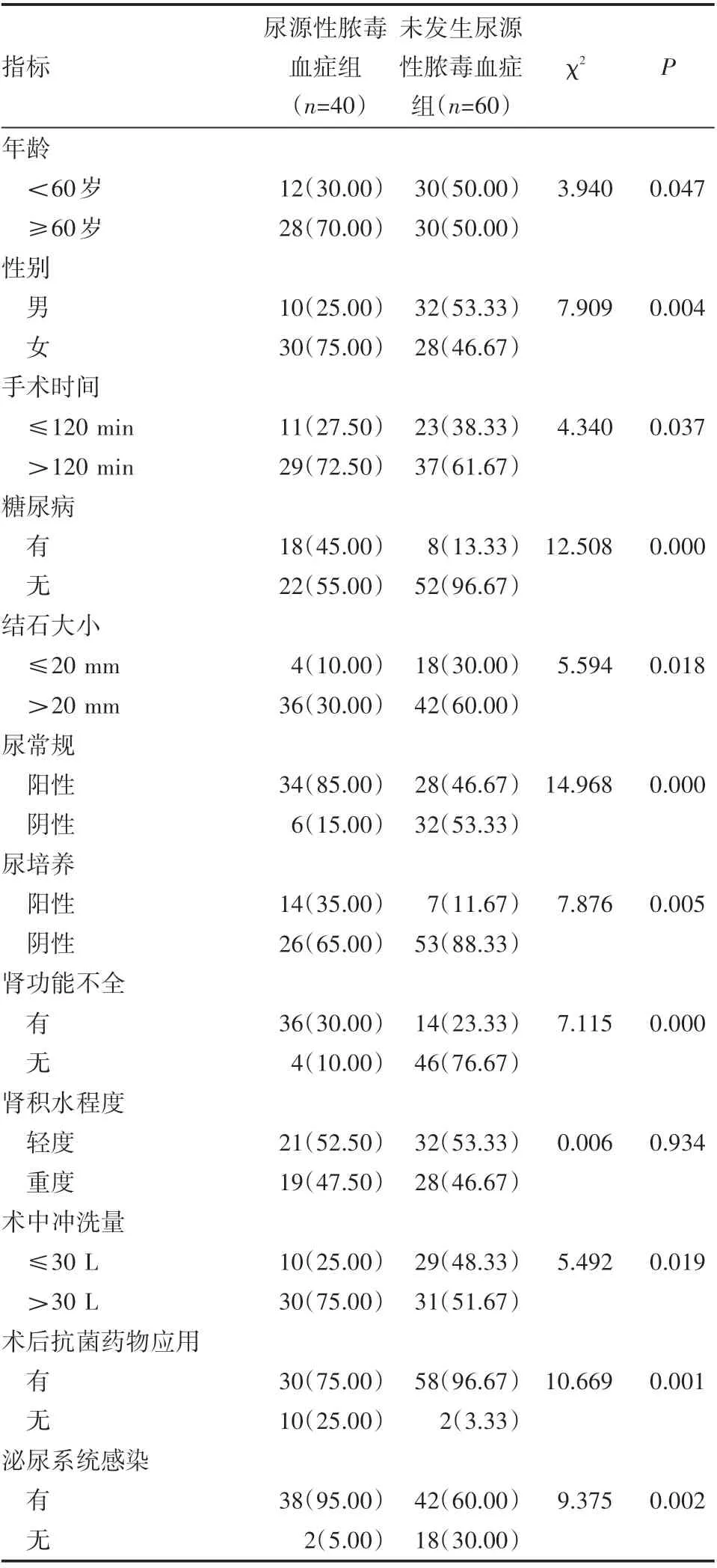
表1 两组术后发生尿源性脓毒血症的单因素分析 例(%)
2.3 影响术后尿源性脓毒血症的多因素分析
经logistic回归分析得知,年龄、性别、糖尿病、结石大小、尿常规、尿培养、术前抗菌药物应用及泌尿系统感染与经皮肾镜碎石术后发生尿源性脓毒血症呈正相关;手术时间、肾功能不全、术中冲洗量与经皮肾镜碎石术后发生尿源性脓毒血症呈负相关,见表2。

表2 分析影响术后尿源性脓毒血症的多因素
3 讨论
随着不断发展腔镜技术,在治疗输尿管肾结石中开始广泛应用经皮肾镜术,经皮肾镜工作通道因处于不同大小,可分为不同术式,微通道经皮肾镜碎石术通道大小为F15-F18,标准通道经皮肾镜碎石术通道大小为F20-F16,在选择穿刺通道过程中,有研究学者认为,微通道经皮肾镜碎石术适合对处于较小体积的肾盂结石进行治疗[4]。也有研究结果显示,微通道经皮肾镜碎石术的F15-F18通道,不会增加尿源性脓毒血症发病率,且出血量低,严重并发症发生率较低[5]。有研究结果显示,微通道经皮肾镜碎石术中肾盂内压总体呈低压趋势,导致增高肾盂内压的主要原因为灌注液流出受阻,因此,降低肾盂内压可保证保持通畅的灌注液[6]。应在微通道经皮肾镜碎石术中维持安全范围的灌注压,控制在低于30 mmHg(1 mmHg=0.133KPa),虽然会影响到手术视野,但能够减少吸收灌注液,降低发生尿源性浓度血症。
尿源性脓毒血症是一种脓毒血症,主要由尿毒感染引发,会表现出发热、寒战、心率、呼吸频率加快、升高血常规白细胞,降低血小板,主要以革兰阴性杆菌为主,特别是大肠埃希菌,在治疗过程中应依据敏药结果,合理使用抗菌药物[7]。相关研究表明,可能是在手术过程中降低患者机体免疫力,导致快速繁殖侵入的病原菌,促使内毒素释放,发生尿源性脓毒症。相关研究表明,术前实施抗菌药物,可于术后降低发生尿源性脓毒症[8]。
尿源性脓毒血症的发生关系到多种因素,本研究结果显示,经logistic回归分析得知,经皮肾镜碎石术后发生尿源性脓毒血症与年龄、性别、糖尿病、结石大小、尿常规、尿培养、术前抗菌药物应用及泌尿系统感染呈正相关;经皮肾镜碎石术后发生尿源性脓毒血症与手术时间、肾功能不全、术中冲洗量呈负相关。经分析,处于越大年龄的患者,则处于更弱的机体免疫功能和器官功能,导致扩散感染,增加尿源性脓毒血症发生率;而女性尿道口与阴道和肛门接近,很容易受到污染,若处于较低的抵抗力,很容易引发尿道感染,最终引发尿源性脓毒血症;糖尿病患者的主要特征为高血糖,便于细菌生长,而糖尿病患者会降低细胞免疫和体液免疫功能,还可能伴有血管病变,无法发挥出抗菌药物作用,处于絮乱的代谢功能,从而增加感染风险;越多的结石数量,则会出现越多的碎石,而残留的碎石会保护细菌,无法完全清除,也会引发感染,这可能是结石大小、结石数量与源性脓毒血症呈正相关的原因;手术过程中增加冲洗量,也会导致机体内进入细菌和内毒素的可能性,从而引发术后尿源性浓度感染;术前抗菌药物无法对感染情况完全控制,手术治疗,会降低患者免疫力,最终引发术后尿源性脓毒血症,在处于常规呈阳性时,患者尿液中的炎性介质、细菌经损伤部位进入血液循环,从而引发术后尿源性脓毒血症。应在术后密切观察患者生命体征,及时采取抗休克,抗感染治疗,稳定患者病情逐渐好转,在经皮肾镜碎石术中,应有效实施围术期管理,术前给予合理评估,做好准备工作,手术期间主动管控,采取微通道低压灌注方法,提升手术技巧,缩短患者手术时间,若术后出现异常降钙素原、C反应蛋白、生化、血常规、血氧饱和度、血压、心率等情况,尽早采取敏感抗菌药物,特殊情况下,采用糖皮质激素对机体炎症反应加以抑制。
综上所述,在经皮肾镜术后脓毒血症中微通道自然低压的应用,不会明显损伤患者,但尿源性脓毒血症的影响因素较多,需深入分析,严密监测患者术后情况,从而有效降低术后脓毒血症发生率。

