梅毒螺旋体颗粒凝集试验联合酶联免疫吸附法在梅毒检测中的应用价值
陈洪清,梁梅芳,梁丽霞,苏晓梅,伍肇欣
(肇庆市第一人民医院检验科,广东肇庆 526000)
梅毒是一种因感染梅毒螺旋体所引起的慢性、系统性疾病,其被列为乙类传染病。因其病程长,若不及时治疗不仅会对患者身体健康产生危害,也会对他人的生命安全产生威胁,故而加强对梅毒患者的早期诊治十分重要。实验室检查是诊断梅毒疾病的有效手段,特别是血清学检查方法,梅毒螺旋体颗粒凝集试验(TPPA)与酶联免疫吸附法(ELISA)是较为常见的血清学检查手段。ELISA具有操作方便、灵敏度高及价格低廉等优势,目前被广泛应用,但仍存在一定的假阴性和假阳性,可导致漏诊、误诊[1]。TPPA应用基因工程技术,能吸附已知抗体或抗原与其相应载体表面,后通过酶标记抗原抗体反应,利用洗涤法洗掉液相中游离成分,通过对底物进行观察并得出结果,诊断效能高,但两种诊断方法的灵敏度不同,可引起结果不一致,在低浓度样本中更为明显[2]。基于此,本研究对比了TPPA联合ELISA与单独检测梅毒的诊断效能和应用价值,现报道如下。
1 资料与方法
1.1 一般资料 回顾性分析2020年1月至12月于肇庆市第一人民医院进行血清学检测的800例疑似梅毒患者的临床资料,其中499例确诊为梅毒患者纳入梅毒组,梅毒组患者中男性317例,女性182例;年龄20~59 岁,平均(35.45±3.70)岁;病程 9 个月 ~ 2 年,平均(1.06±0.12)年。诊断标准:参照《2015年美国疾病控制中心性传播疾病诊断和治疗指南(续):梅毒的诊断和治疗指南》[3]中的相关诊断标准。纳入标准:符合上述诊断标准,且经镀银染色检测呈阳性者;均接受TPPA、ELISA检测者;临床资料完整者等。排除标准:近期未接受过相关治疗者;心、肝、肾等器官严重受损者;合并严重精神障碍疾病者等。剩余301例非梅毒者为非梅毒组,非梅毒组中男性180例,女性121例;年龄23~62岁,平均(40.29±5.11)岁。研究在肇庆市第一人民医院医学伦理委员会审核批准下实施。
1.2 方法 所有受检者检测当天空腹、前1 d晚上10:00后禁食,于无菌条件下采集受检者外周静脉血5 mL,置于无抗凝剂采血管中,以4 500 r/min离心10 min处理,收集血清。ELISA检测:使用ELISA试剂盒,将待测样本对应微孔板按序编号,设阴性对照3孔、阳性对照2孔和标准空白对照1孔,37 ℃孵育1 h,洗板5次,之后于每孔加入酶标试剂100 μL,空白孔除外,继续孵育0.5 h,再次洗板5次后每孔加入显色剂A、B液各50 μL,震匀后,在37 ℃环境下显色30 min,每孔加终止液50 μL,通过酶标仪波长450 nm读取数值。TPPA检测:使用TPPA试剂盒,用微量滴管将血清稀释液滴入微量反应板第1孔中,共计4滴(100 μL),第一孔用微量移液管取2 μL样本加入,混匀一段时间后取出25 μL,后依次同上操作,从第1孔,稀释至第4孔,用试剂盒所提供的滴管于第3孔滴入1滴25 μL未致敏粒子,第4孔加入致敏粒子25 μL,用平板混合器以不会导致微量反应板内容物溅出的强度混合30 s,加盖后于室温(15~30 ℃)下水平静置,2 h后观察反应现象。
1.3 观察指标 ①分析ELISA检测梅毒的结果。②分析TPPA检测梅毒的结果。③分析ELISA联合TPPA检测梅毒的结果。④分析两种检测方法对梅毒的诊断效能,包括灵敏度、特异度、阳性预测值、阴性预测值。其中灵敏度=真阳性例数/(真阳性例数+假阴性例数)×100%,特异度=真阴性例数/(真阴性例数+假阳性例数)×100%,阳性预测值=真阳性例数/(真阳性例数+假阳性例数)×100%,阴性预测值=真阴性例数/(假阴性例数+真阴性例数)×100%。
1.4 统计学分析 文中数据应用SPSS 23.0统计软件进行分析处理,计数资料用[ 例(%)]表示,行χ2检验。以P<0.05表示差异有统计学意义。
2 结果
2.1 ELISA检测梅毒的结果 ELISA检测梅毒患者457例,非梅毒者343例,其中真阳性439例,真阴性283例,见表1。
2.2 TPPA检测梅毒的结果 TPPA检测梅毒患者492例,非梅毒者308例,其中真阳性452例,真阴性261例,见表2。
2.3 ELISA联合TPPA检测梅毒的结果 ELISA联合TPPA检测梅毒患者482例,非梅毒者318例,其中真阳性476例,真阴性295例,见表3。
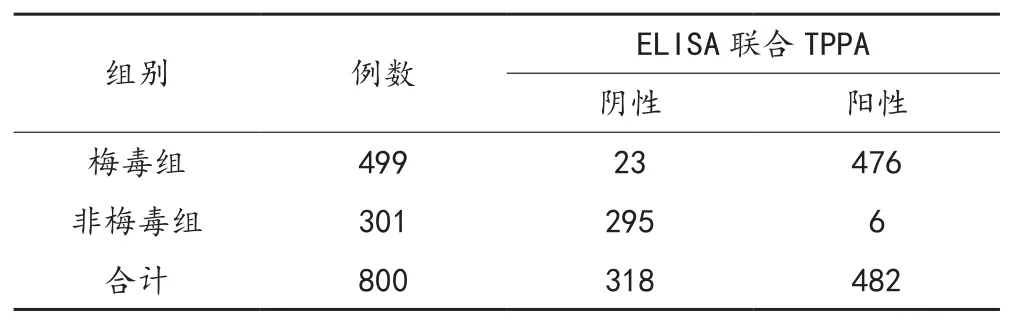
表3 ELISA联合TPPA检测梅毒的结果(例)
2.4 两种检测方法单独与联合检测对梅毒的诊断效能 ELISA联合TPPA检测梅毒的灵敏度、特异度、阴性预测值均显著高于ELISA、TPPA单独检测,阳性预测值高于TPPA单独检测,差异均有统计学意义(均P<0.05),见表 4。

表4 两种检测方法单独与联合检测对梅毒的诊断效能(%)
3 讨论
梅毒对人体产生的危害较大,若未能及时发现和诊治,在感染后1~2年内具有强烈的传染性,患者的精液、乳汁和唾液中均有梅毒螺旋体的存在,其会造成血管塌陷,引发一系列血管炎症、溃疡等病变,对人体系统器官造成严重损伤,且这种损伤是不可逆的。该疾病具有病程长、临床表现复杂、多样性等特点,诊断难度较大。血清学检查方法为其主要检测手段,有甲苯胺红不加热血清反应素试验、TPPA、ELISA、化学发光等,选择合适的检测方法能避免漏诊,有助于临床诊治[4]。
ELISA检测操作简单、成本低,结果清晰易判读,且资料易储存整理,其在大量疑似梅毒标本筛查中有显著优势。但值得注意的是,ELISA主要检测的是梅毒免疫球蛋白G(IgG)和免疫球蛋白M(IgM)混合抗体,而梅毒患者经有效治疗后,即便是患者治愈后,IgG抗体也会长期伴随甚至出现终身的阳性,无法得知梅毒是否处于活动状态;另外ELISA受所用的标记抗原、纯度和抗原种类、检测步骤等因素的影响,很有可能会出现一定的假阳性或假阴性[5]。可见,单一应用ELISA方法检测梅毒,很有可能会出现误诊或漏诊的情况,需结合其他检测方法来弥补不足[6]。TPPA通过将梅毒螺旋体毒株制备成抗原,能与致敏粒子进行有效结合,产生凝聚状颗粒,灵敏度高,且其不受生物因素的影响,但试剂较贵,步骤复杂,且只能通过肉眼观察评价结果,原始数据无法保存[7]。将两种检测方法进行有效结合,可提升检测灵敏度,可先以ELISA展开检测,若结果为阳性,进一步以TPPA展开检测,以提升诊断准确率[8]。本研究中,ELISA联合TPPA检测梅毒的灵敏度、特异度、阴性预测值均显著高于ELISA、TPPA单独检测,阳性预测值高于TPPA单独检测,表明两种方法联合检测可提高梅毒检测的诊断效能,在最大程度上减少误诊、漏诊。
综上,ELISA操作简单、快捷,适用于大量疑似梅毒筛查中,联合TPPA检测能提高诊断效能,更好地为患者后期治疗提供有利的诊断依据,推广应用价值较高。

