结核T淋巴细胞斑点试验辅助诊断鱼刺伤肉芽肿一例
缪梦宇 潘 晴 暴芳芳 刘 红 张福仁
山东第一医科大学附属皮肤病医院(山东省皮肤病医院,山东省皮肤病性病防治研究所),山东济南,250022
临床资料患者,男,65岁。因右手拇指肿胀1个月余,脓肿切开引流术后10天不愈合来我院就诊。自述3个月前右手拇指出现轻微红肿伴痒,自行购买“拔毒膏”涂抹后出现破溃(图1a)。随后于当地医院行脓肿切开引流术,同时微生物培养见酵母样真菌生长,给予制霉菌素治疗1个月余,伤口不愈合且仍有化脓,遂于当地医院二次切开引流(图1b),伤口化脓仍未好转。来我院就诊时,右手大鱼际可见8 cm弧形引流术切口,尚未愈合且有脓液渗出,皮肤发红、肿胀、皮温高、压痛(图1c)。因伤口未愈合,未做病理、细菌培养鉴定等检查。查血结核T淋巴细胞斑点试验(T-SPOT.TB)结果阳性。病史疑似带鱼刺伤史,初步怀疑鱼刺伤肉芽肿。
患者右手大鱼际伤口尚未愈合且未排除皮肤结核等不典型病原体感染,建议患者外院行PPD实验及胸片检查排除结核杆菌感染并待伤口愈合后完善病理检查。3周后患者伤口愈合,右手拇指指间关节可见1 cm×1 cm的结节(图1d),遂于我院行病理检查及分枝杆菌分子鉴定。组织病理示:表皮大致正常,真皮浅层水肿,胶原嗜碱性变,真皮中上层较多组织样细胞,多核巨细胞散在分布,血管周围淋巴细胞及浆细胞浸润。PAS染色:未见真菌菌丝及孢子。抗酸染色:未见抗酸菌。弹力纤维染色:巨细胞内见弹力纤维碎片,提示感染性肉芽肿(图2)。病原学检查:组织细菌、真菌及分枝杆菌培养阴性。组织qPCR示海分枝杆菌阳性。诊断:鱼刺伤肉芽肿。治疗及随访:予克拉霉素0.5 g日2次口服,治疗3.5个月,皮损完全消退,目前仍在随访中。
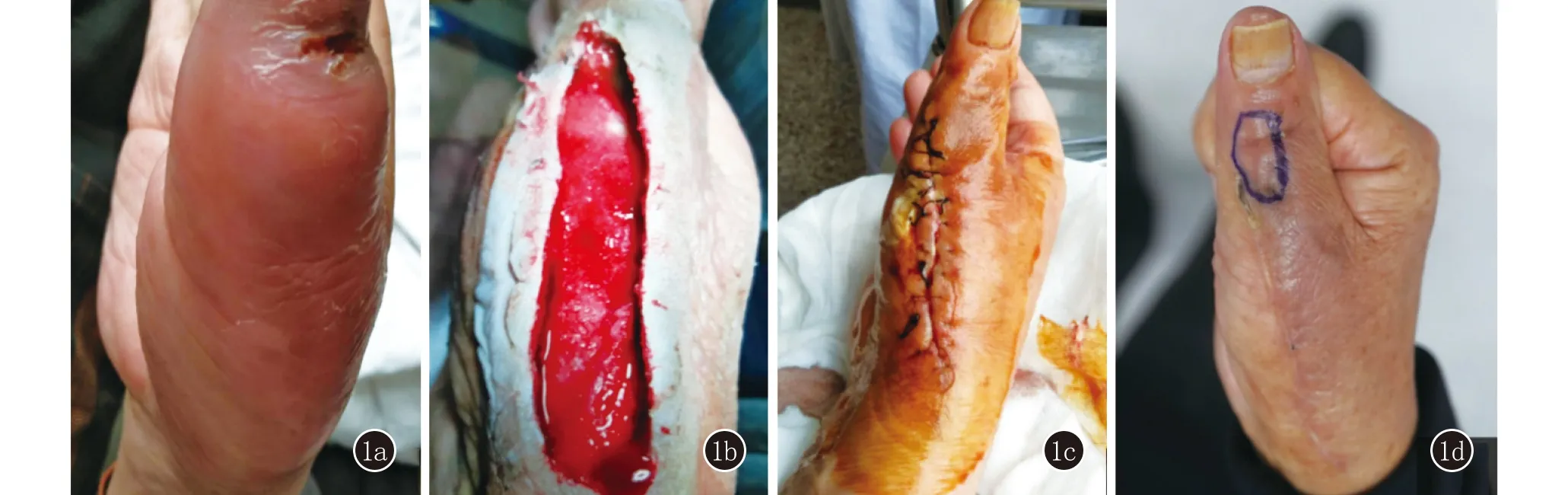
图1 1a:右手大鱼际肿胀、发红、破溃,右手活动明显受限;1b:切开可见黄白色菌落及组织坏死物,有渗液,部分侵袭肌腱;1c:大鱼际可见约8 cm弧形引流术缝合切口,缝合处有溃疡并伴有脓液渗出;1d:指间关节可见大1 cm×1 cm的结节
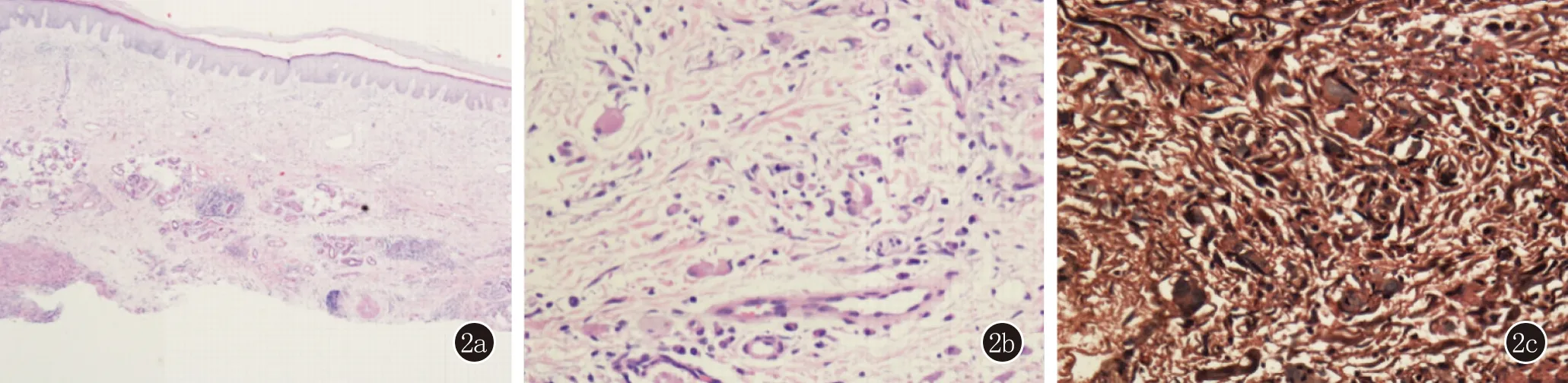
图2 2a、2b:表皮大致正常,真皮浅层水肿,胶原嗜碱性变,真皮中上层较多组织样细胞,多核巨细胞散在分布,血管周围淋巴细胞及浆细胞浸润(HE,2a:×40;2b:×200);2c:巨细胞内见弹力纤维碎片(弹力纤维染色,×200)
讨论海分枝杆菌引起的皮肤和软组织感染占非结核分枝杆菌(non-tuberculous mycobacteria, NTM)感染的50%~80%[1]。Wentworth等[2]对皮肤NTM感染病例的回顾性研究发现海分枝杆菌感染最常见。其普遍存在于世界各地的海水、微咸水和淡水中,被确认是引起鱼类发病和死亡的最重要微生物之一[3],1951年由Norden等[4]首次报道人类海分枝杆菌感染,且随着病例报道的增多,目前对该细菌的致病特性、化学特性及免疫分子特征有了深入研究。
目前组织培养为诊断海分枝杆菌的金标准,但是本例患者分枝杆菌培养阴性。多项研究表明,该菌培养条件要求较高,需要在常规分枝杆菌培养基中加入营养补充,并且在30℃、37℃或42℃的培养基中培养7天左右肉眼可见其生长,但常规培养箱温度均设置在≥37℃,因此不易培养出该菌,培养阳性率仅70%~80%[5,6]。因临床表现不典型、潜伏期长且多数患者不能回忆外伤史、菌落培养阳性率低、免疫学检测方法存在交叉反应,目前未筛选到灵敏度和特异度都高的诊断方式。据统计,患者在得到准确诊断前平均看5名医生,平均诊断时间长达10个月,以上均显示海分枝杆菌诊断与鉴别诊断存在一定难度[7]。Slany等[8]曾报道1例海分枝杆菌感染的渔民因表现为右侧食指关节肿胀,被误诊为类风湿关节炎,给予糖皮质激素治疗后导致右侧多个掌指关节骨髓炎且出现菌血症,最终行右侧无名指切除术。本例患者首次就诊时因患处反复切开引流,伤口尚未愈合且有脓液渗出,不能及时行组织病理及细菌培养明确诊断,T-SPOT.TB检测阳性对疾病早期诊断具有提示意义。
目前T-SPOT.TB在皮肤结核感染诊断中,灵敏性和特异性可分别达到96.1%和75.8%[9]。有研究指出,海分枝杆菌与结核分枝杆菌在全基因组水平的同源度可达95%以上[10],因此当T-SPOT.TB阳性且排除结核病后,可确定其为海分枝杆菌感染。陈挺杰等[9]报道11例游泳池肉芽肿患者治疗前行血T-SPOT.TB检测,其结果均为阳性。不过有报道称在堪萨斯分枝杆菌及戈登分枝杆菌感染中T-SPOT.TB检测同样呈阳性[11],这提示T-SPOT.TB检测在区别结核杆菌感染和NTM感染中能力有限。但是在无其他条件进行辅助检查的情况下,可作为海分枝杆菌感染的重要辅助诊断方法。本例患者在行血T-SPOT.TB阳性并通过PPD实验及胸片检查排除结核感染后,确定为海分枝杆菌感染。后续病理检查及组织定量PCR(qPCR)检测也证实诊断结果。
虽然海分枝杆菌的培养和生物化学鉴定目前仍是海分枝杆菌感染诊断的主要依据,但近年来分子生物学方法明显提高了病原学诊断的速度和敏感性,如PCR直接测序法、聚合酶链式反应-单链构象多态性技术及限制性片段长度多态性聚合酶链反应技术等。有文献报道,用PCR技术于活检标本中检测出了65kU hsp基因从而快速特异地诊断了海分枝杆菌感染[12]。在使用分子生物学诊断技术对非结核分枝杆菌进行鉴定时,选择出合适的基因靶标十分重要。作为菌种鉴定的靶基因在种间必须是十分保守的序列,既包括分枝杆菌属特异性基因序列,又包括有种特异性的基因序列,可在属及种水平上鉴定分枝杆菌。目前最常见用于鉴定分枝杆菌菌种的有IS2404、16s rRNA编码基因、16s-23s rRNA 间隔区(ITS)、hsp65和rpoB基因等。但是少数分枝杆菌由于种间序列的高度同源性,目前对于采用单一的基因序列有时无法完全区分非结核分枝杆菌,如16s rRNA可变区为靶序列难以将海分枝杆菌与溃疡分枝杆菌鉴别,但IS2404能够将其鉴别[13]。而对于16s rDNA和ITS鉴定为脓肿分枝杆菌的菌株可联合使用hsp65和rpoB对其进行进一步鉴定[14]。本例患者病理表现为非特异性炎性病变及肉芽肿改变,T-SPOT.TB阳性,qPCR示海分枝杆菌阳性。
海分枝杆菌毒力和致病性均较低,对传统抗结核药物可能耐药,暴芳芳等[15]总结了国内外94篇涉及海分枝杆菌药敏试验相关文献,其中包含240株菌株对26种药物的体外敏感性实验,结果表明利福平、乙胺丁醇、米诺环素等敏感性较高,临床治疗效果较好,疗程往往为3~6个月以上。而头孢西丁、庆大霉素和对氨基水杨酸的耐药率达到100%。此外可选择热疗或外科切除。该患者曾二次切开引流效果不佳,提示在未明确诊断的情况下,仅仅对脓肿切开引流并不能显著改善病情,反复切除会导致脓肿的迁延不愈。与既往研究[16,17]相似的是,本例患者确诊后给予克拉霉素单药0.5 g日2次持续治疗3.5个月后,皮疹完全消退,目前仍在随访中。
在排除结核感染的情况下T-SPOT.TB检查阳性对海分枝杆菌感染初步诊断具有重要意义。因此,在不能及时进行病理检查的不明原因皮肤感染患者,并且高度怀疑为海分枝杆菌感染,又无法进行其他检查时,T-SPOT.TB检测可作为临床分枝杆菌类皮肤感染的初步筛查方法,以降低患者延误治疗的概率。

