经皮椎弓根钉内固定术在脊柱骨折治疗中的应用效果
尹 俊,林秋琼
(中国人民解放军海军陆战队医院脊柱外科,广东 潮州 521011)
脊柱骨折作为临床骨科的常见疾病类型,其发生多因创伤所致,且临床多以胸腰段骨折发生率最高,其次为颈、腰椎骨折,胸椎骨折发生率最低。脊柱骨折后可能对患者马尾神经、脊髓等带来损伤,致残率较高。临床主要采用手术治疗方法,开放内固定手术是切开患处的皮肤及肌肉等软组织以暴露骨骼,然后在直视下进行整复骨折、脱位的手术,但该手术治疗创伤较大,且术后并发症发生率较高[1]。因此考虑采用微创手术进行治疗,经皮椎弓根钉内固定手术是一种常见的微创手术,在影像指导下将椎弓根钉连接杆螺帽植入椎体,在脊柱内进行固定,该手术创伤小、恢复快,被广泛应用于脊柱骨折的治疗[2]。本研究旨在探讨脊柱骨折患者给予经皮椎弓根钉内固定术治疗后,对其疼痛与椎体康复情况的影响,现报道如下。
1 资料与方法
1.1 一般资料 采用随机数字表法将中国人民解放军海军陆战队医院2018年1月至2020年1月收治的56例脊柱骨折患者分为两组。对照组(28例)患者中男、女患者分别为16、12例;年龄19~62岁,平均(43.50±4.50)岁;其中胸腰段骨折、腰椎骨折以及胸椎骨折分别为11例、9例、8例。观察组(28例)患者中男、女患者分别为17、11例;年龄18~63岁,平均(43.95±4.85)岁;其中胸腰段骨折、腰椎骨折以及胸椎骨折分别为12例、10例、6例。两组患者临床一般资料经比较,差异无统计学意义(P> 0.05),组间具有可比性。纳入标准:符合《临床诊疗指南:骨科分册》[3]中的相关诊断标准者;经影像学检查确诊疾病类型者;有脊柱不稳定表现者等。排除标准:骨质疏松、神经功能受损及具有后方韧带复合体损伤史者;椎间盘异常者;不完全神经功能受损者等。本研究经院内医学伦理委员会批准,且患者及家属签署知情同意书。
1.2 方法 所有患者术前均接受抗生素治疗,降低术后感染发生的可能性。对照组患者术前准备后,给予常规开放内固定手术,麻醉方式选择全身麻醉,对患者骨折部位确定后,选择脊柱后方开展手术,将受损部位皮肤切开,进行皮下组织分离,确保骨折部位充分暴露,将椎弓根钉植入骨折及上下椎体位置,做固定处理,最后完成伤口冲洗,放置引流管,进行缝合处理。观察组患者采取经皮椎弓根钉内固定术,全麻后,对骨折椎体及上下椎体椎弓根部位进行确定,作切口,长度约1.5 cm,将穿刺针插入后,拔出内芯置入导丝,通过导丝依次导入扩大管和保护套管,进行通道管固定,透视下明确位置,将椎弓根钉置入,完成骨折椎体复位。经皮安装固定棒,最后完成伤口冲洗与缝合处理。两组患者术后均定期随访1年。
1.3 观察指标 ①比较两组患者围手术期情况(术中出血量、手术时间、住院时间)。②比较两组患者术前、术后1周、术后1个月疼痛评分,以视觉模拟疼痛量表(VAS)[4]评价患者疼痛程度,总分值0~10分,分值越高疼痛程度越重。③比较两组患者术前及术后1周、半年、1年椎体康复情况,利用X线片对椎体前缘高度百分比、Cobb角度进行检查。④比较两组患者术后并发症(螺钉松动、切口脂肪液化、肌肉损伤)发生率。
1.4 统计学方法 采用SPSS 22.0统计软件分析数据,计量资料用(±s)表示,两组间比较采用t检验,多时间点间比较用重复测量方差分析;计数资料用[例(%)]表示,采用χ2检验。以P< 0.05为差异有统计学意义。
2 结果
2.1 围手术期情况 观察组患者术中出血量显著少于对照组;住院时间显著短于对照组,差异均有统计学意义(均P< 0.05),而两组患者手术时间比较,差异无统计学意义(P> 0.05),见表 1。
表1 两组患者围手术期情况比较( ±s)

表1 两组患者围手术期情况比较( ±s)
组别 例数 术中出血量(mL)手术时间(min) 住院时间(d)对照组 28 225.50±28.60 86.50±6.27 11.80±1.95观察组 28 76.80±12.85 88.28±7.85 8.10±1.20 t值 25.095 0.938 8.551 P值 < 0.05 > 0.05 < 0.05
2.2 VAS评分 与术前比,术后1周 ~ 1个月两组患者VAS评分均呈逐渐降低趋势,且术后各时间点观察组显著低于对照组,差异均有统计学意义(均P< 0.05),见表2。
表2 两组患者VAS评分比较( ±s, 分)

表2 两组患者VAS评分比较( ±s, 分)
注:与术前比,*P < 0.05;与术后1周比,#P < 0.05。VAS:视觉模拟疼痛量表。
组别 例数 术前 术后1周 术后1个月对照组 28 4.36±0.44 2.83±0.39* 2.31±0.32*#观察组 28 4.35±0.45 1.89±0.26* 1.54±0.15*#t值 0.084 10.612 11.529 P值 > 0.05 < 0.05 < 0.05
2.3 椎体康复情况 与术前比,术后1周 ~ 1年两组患者椎体前缘高度百分比先升高后降低,后凸Cobb角先降低后升高,但术后各时间点两组比较,差异均无统计学意义(P> 0.05),见表 3。
表3 两组患者椎体康复情况比较( ±s)
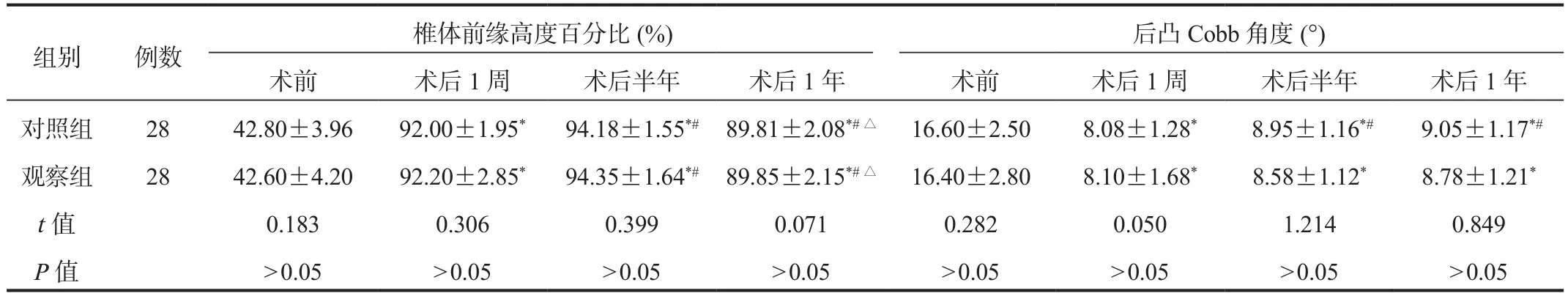
表3 两组患者椎体康复情况比较( ±s)
注:与术前比,*P < 0.05;与术后1周比,#P < 0.05;与术后半年比,△P < 0.05。
组别 例数 椎体前缘高度百分比(%) 后凸Cobb角度(°)术前 术后1周 术后半年 术后1年 术前 术后1周 术后半年 术后1年对照组 28 42.80±3.96 92.00±1.95* 94.18±1.55*# 89.81±2.08*#△ 16.60±2.50 8.08±1.28* 8.95±1.16*# 9.05±1.17*#观察组 28 42.60±4.20 92.20±2.85* 94.35±1.64*# 89.85±2.15*#△ 16.40±2.80 8.10±1.68* 8.58±1.12* 8.78±1.21*t值 0.183 0.306 0.399 0.071 0.282 0.050 1.214 0.849 P值 > 0.05 > 0.05 > 0.05 > 0.05 > 0.05 > 0.05 > 0.05 > 0.05
2.4 并发症 观察组患者术后并发症总发生率显著低于对照组,差异有统计学意义(P< 0.05),见表4。
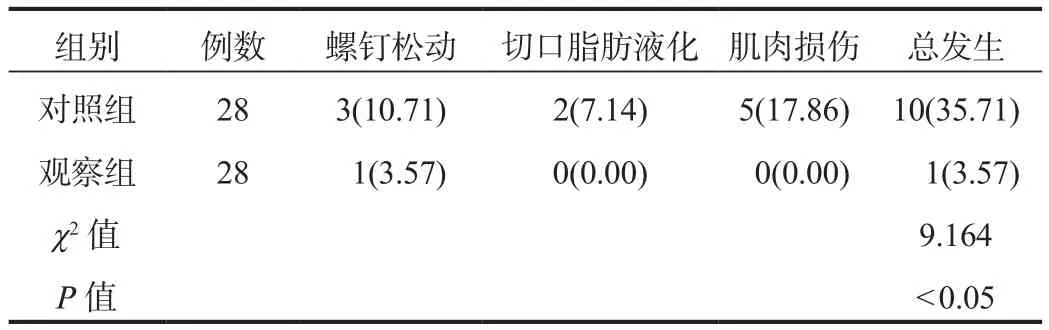
表4 两组患者并发症发生率比较[例(%)]
3 讨论
脊柱骨折若治疗不及时,可能导致残疾情况发生。临床治疗中,要根据患者骨折实际情况,明确解剖结构,采取矫正治疗措施,重建稳定性,防治脊髓继发性损伤以及神经根损伤情况发生。传统的内固定治疗方法以开放式手术方法为主,需注意的是,开放性手术治疗下,虽然可对脊柱骨折进行矫正,使脊柱稳定性提高,但可能带来组织损伤情况,创伤较大,术中出血量多,患者术后恢复时间相对较长,并发症发生率较高[5]。
从经皮椎弓根钉内固定术相比传统内固定方法,软组织剥离较少,术中出血量较少,患者术后恢复较快,小切口完成手术,对患者所带来的创伤较小,同时最大限度地保留腰背肌肉的完整性,减轻术后疼痛[6]。本研究中,观察组患者术中出血量显著少于对照组;住院时间显著短于对照组;术后1周、术后1个月观察组患者VAS评分显著低于对照组,提示脊柱骨折患者治疗中,经皮椎弓根钉微创手术具有围手术期术中出血量少、住院时间短的优势,且有效减轻患者疼痛。
每一个椎骨都是由椎体和椎弓两部分连结而成,脊柱常因压迫变扁而造成压缩性脊折,骨折时易损伤脊髓,导致椎体前缘高度百分比降低;后凸Cobb角度变大,说明脊柱后凸畸形[7]。经皮椎弓根钉微创手术避免了传统内固定方法中因肌肉软组织剥离过多所导致的迟发性脊柱不稳,同时具有手术创伤较小、术后恢复快、并发症少等优势,对患者术后功能锻炼和恢复提供有利条件[8]。本研究中,术后1周~1年两组患者椎体前缘高度百分比、后凸Cobb角比较,差异均无统计学意义;观察组患者术后并发症总发生率显著低于对照组,提示经皮椎弓根钉内固定术与传统内固定手术治疗方案下,对于椎体康复均能发挥重要作用,帮助患者重建脊柱稳定性,且术后并发症较少,安全有效。
综上,脊柱骨折患者给予经皮椎弓根钉内固定术治疗,可有效减少围手术期术中出血量,缩短出院时间,且术后椎体恢复较快,有效减少疼痛感,并发症发生率较低,安全有效,值得推广使用。

