腹腔镜下子宫腺肌病病灶切除术联合环形减张缝合术的效果
李杨
(安阳市妇幼保健院 妇产科,河南 安阳 455000)
子宫腺肌病为临床常见妇科疾病,手术是主要治疗方法。腹腔镜技术因具有创伤小、术后瘢痕小、术后恢复快等优势,逐渐成为临床主要治疗方法[1]。常规分层缝合法为腹腔镜手术常用缝合手段,但也具有操作困难、易遗留死腔、出血量大等劣势,且易增加患者术后盆腔感染、粘连等并发症风险,影响转归。环形减张缝合术为近年来临床新型缝合技术,其通过连续内翻缝合,能有效减少死腔。本研究选取2017年6月至2019年3月安阳市妇幼保健院收治的78例子宫腺肌病患者作为研究对象,分析腹腔镜下子宫腺肌病病灶切除术联合环形减张缝合术的效果。
1 资料与方法
1.1 一般资料选取2017年6月至2019年3月安阳市妇幼保健院收治的78例子宫腺肌病患者作为研究对象,按照随机数表法分为对照组与观察组,各39例。对照组:年龄26~57岁,平均(41.63±7.29)岁;最大肌壁间肌瘤直径1~10 cm,平均(5.61±2.02)cm;肌瘤数量为13例单个,26例多个;肌瘤位置为7例浆膜下,8例黏膜下,24例肌壁+浆膜。观察组:年龄26~57岁,平均(43.02±6.18)岁;最大肌壁间肌瘤直径1~10 cm,平均(5.94±1.82)cm;肌瘤数量为14例单个,25例多个;肌瘤位置为8例浆膜下,9例黏膜下,22例肌壁+浆膜。两组年龄、最大肌壁间肌瘤直径、肌瘤数量、肌瘤位置比较,差异无统计学意义(P>0.05)。患者知晓本研究内容并签署知情同意书。本研究经安阳市妇幼保健院医学伦理委员会审核批准。
1.2 选取标准(1)纳入标准:①经B超检查确诊;②就诊时伴有痛经、月经量增加等症状;③血红蛋白≥80 g·L-1;④术前宫颈液基薄层细胞学检查排除宫颈病变。(2)排除标准:①宫颈癌;②子宫异常出血;③手术禁忌证;④宫颈上皮内瘤变。
1.3 手术方法术前均进行常规妇科、子宫等检查。腹腔镜下子宫腺肌病病灶切除术流程如下:全麻,取膀胱截石位,消毒铺巾;对于子宫后壁肌瘤体积较大者,术中需放置简易举宫器协助操作;根据术前子宫位置、大小等情况,于脐上方穿孔,置入腹腔镜,于右下腹做1个1.0 cm×0.5 cm的切口,于左下腹穿刺;借助腹腔镜,探查盆腔,重点关注与子宫肌瘤相关的组织,于宫体注射10~20 U缩宫素;术中静脉滴注20 U缩宫素+500 mL复方氯化钠,促进血管收缩;使用电钩,切开子宫浆肌层,以暴露子宫肌瘤,采用抓钳夹钳子宫肌瘤,进行反复旋转操作,向外牵拉后分离;子宫肌瘤切除后观察,若出现宫腔穿透,以可吸收线缝合子宫内膜。
1.4 缝合方法观察组接受环形减张缝合术:采用2-0 微荞线,于子宫一端缝合,入针处为子宫瘤腔底,出针处为手术切口浆膜面,拉紧缝线,打结;继续采用2-0微荞线,于一侧创面基底层进针,出针处为子宫浆膜下,之后沿同侧创面继续连续缝合,针距为1 cm左右,至与第1针相遇,拉紧缝线,促使子宫创面贴合后打结,连续缝合一侧创面,以关闭瘤腔表面,并打结;反复冲洗、浸泡腹腔,确认无残留肿瘤组织后退出操作系统,缝合切口。对照组接受分层单纯连续缝合法:采用2-0微荞线,实施连续分层缝合,关闭瘤腔后操作同观察组。术后两组均接受相同的常规处理。
1.5 观察指标(1)手术指标:包括手术时间、术中失血量。(2)术后恢复指标:包括首次排气时间、首次排便时间、术后住院时间。(3)术前、术后6、12个月子宫体积、月经失血量及痛经程度。子宫体积等于长、宽、高的乘积。采用月经失血图(pictorial blood loss assessment chart,PBAC)评分评估月经失血量。PBAC评分等于每张卫生巾得分与张数乘积,得分越高,月经失血量越多[2]。采用COX痛经症状量表(COX menstrual symptom scale,CMSS)[3]评估痛经程度,共18个条目,采用5级计分法,分别记录严重程度、持续时间得分,严重程度分为0分(无不适)、1分(轻度不适)、2分(中度不适)、3分(重度不适)、4分(重度不适),持续时间分为0分(无)、1分(持续时间<3 h)、2分(持续时间3~7 h)、3分(持续时间>7~24 h)、4分(时间持续>24 h),痛经程度评分等于严重程度评分与持续时间评分之和,得分越高,痛经程度越严重。(4)并发症:包括盆腔感染、尿路感染、子宫血肿、肠梗阻等。

2 结果
2.1 手术指标、术后恢复指标观察组手术时间、首次排气时间、首次排便时间均短于对照组,术中失血量少于对照组(P<0.05);两组术后住院时间比较,差异无统计学意义(P>0.05)。见表1。
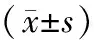
表1 两组手术指标、术后恢复指标比较
2.2 子宫体积、PBAC、CMSS评分术前及术后6、12个月,两组子宫体积、PBAC评分、CMSS评分比较,差异无统计学意义(P>0.05)。见表2。
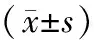
表2 两组手术前后子宫体积、PBAC、CMSS评分比较
2.3 并发症两组均未出现并发症。
3 讨论
分层缝合方法为临床常用缝合方法,效果确切,但也存在一些缺点。如子宫腺肌病病灶切除后,切口多为圆形或类圆形缺损,术中实施分层连续缝合时,易出现切缘难以平整对合的问题,且受两侧切缘距离较远的影响,术中拉紧缝合、打结操作时需克服的张力较大,同时切缘肌层易出现切割效应。
有研究指出,将环形减张缝合术应用于腹腔镜子宫肌瘤切除术中,能减少患者术中出血量,促进术后恢复[4]。本研究结果显示,观察组手术时间、首次排气时间、首次排便时间均短于对照组,术中失血量少于对照组,表明腹腔镜下子宫腺肌病病灶切除术联合环形减张缝合术能缩短患者手术时间以及术后排气、排便时间,减少术中失血量。环形减张缝合术具有缝合动作连贯、技术要求低等优势,自基底层缝至浆膜下肌层,能形成环形缝合圈,过程中先缝合同侧创面,能产生缝扎效果,止血效果显著;环形缝合完成后,拉紧缝线可使两侧创面在各自缝线牵拉作用下紧密贴合,降低死腔形成风险,减少术后并发症;最初采用单线一侧连续缝合,且无需反复压线、打结、剪线等,可缩短缝合时间,减少术中失血量[5-7]。首次排气时间、首次排便时间等肠胃功能的恢复与麻醉时间、术中失血量等有直接关系,观察组肠胃功能恢复时间较对照组短,主要得益于环形减张缝合术能缩短手术时间、减少麻醉药使用剂量且术中失血量少的优势[8]。
本研究结果还显示,术后6、12个月,两组子宫体积、PBAC评分、CMSS评分比较,差异无统计学意义,且两组均未出现并发症,可见腹腔镜下子宫腺肌病病灶切除术联合环形减张缝合术能促进子宫恢复,且较安全。这说明术后症状恢复可能与切除方式有关,与缝合方式关联不大。
综上,腹腔镜下子宫腺肌病病灶切除术联合环形减张缝合术能缩短患者手术时间以及术后排气、排便时间,减少术中失血量,促进子宫恢复。

