三种影像检查对颈髓前向致压物的分析
宋向伟,郭 鑫,安永博,侯文根
(新乡医学院第一附属医院骨科,河南新乡 453100)
随着人口老龄化和人们生活习惯的改变,颈椎病的发病率也呈逐年上升趋势[1]。研究表明脊髓型颈椎病的转归多为症状逐渐加重,颈髓损伤严重,影响生活和工作[2],最终大多必须接受外科治疗[3]。在脊髓型颈椎病中,位于颈髓前向的致压物最常见,致压物多为突出椎间盘、骨化后纵韧带、骨赘(骨质增生)等,颈髓后方的致压物几乎均为肥厚或骨化的黄韧带。颈椎X 线片、MRI、CT 等影像学检查是目前诊断脊髓型颈椎病常用的影像学检查项目。X 线片显示骨质增生、椎间不稳等骨性结构有优势;MRI 能够直接显示脊髓病变部位及其严重程度,但对骨皮质的显示不敏感,且后纵韧带、脱水钙化的椎间盘、骨赘、脑脊液在T1W 序列上难以区分[4],有可能出现误诊;CT 在显示细微的骨性结构上有优势。术前明确致压物性质及其具体影响,对手术方式的选择非常重要。患者术前的X 线片、MRI 检查一般是必不可少的,但是术前是否行CT 检查暂无一致意见。现对2014 年1 月—2018 年5 月本院骨科收治的66 例脊髓前向致压物的脊髓型颈椎病患者的影像学检查做一回顾性分析,分析X 线片、MRI、CT 等影像学检查对脊髓型颈椎病前向致压物性质的诊断价值及选择原则。
1 临床资料
1.1 一般资料
2014 年1 月—2018 年5 月,在新乡医学院第一附属医院骨科住院,行手术治疗的脊髓型颈椎病患者126 例,其中术前X 线片、MRI、三维重建CT 检查完整并且为脊髓前向受压的患者66 例。男35 例,女31 例,年龄28~74 岁,平均(42.32±16.56)岁。病程3 个月~10 年,平均(2.22±0.14) 年。临床表现:颈部不适6 例,四肢麻木57 例,四肢无力45例,大小便异常6 例,行走不稳42 例,持物不稳36例,肌张力低3 例,感觉减退51 例,束带感1 例,病理征阳性36 例,腱反射亢进33 例。本研究经医院伦理委员会审批通过,所有患者均知情同意。
1.2 影像检查方法
X 线片检查使用飞利浦DR 设备,MRI 检查使用GE 1.5T 设备,以矢状位T1WI、T2WI 及抑脂序列为主,辅以椎间盘层面轴位T2WI 序列扫描。CT 检查使用GE 64 排螺旋CT 设备,层厚及层距3 mm,容积数据在专用工作站上进行后处理。
1.3 评价指标
由两位副主任医师以上的医师共同读片,重点观察及评价颈髓前向致压物在X 线片、MRI、CT 三种影像学检查上的形态、信号类型、位置、累及节段等及前向致压物性质的判断。最后结合术中情况,了解X 线片、MRI、CT 三种影像学对前向致压物性质判断的准确率。
2 结 果
66 例患者中,共有144 个节段受压,致压物中突出椎间盘最多,其次为骨化后纵韧带、骨赘。椎间盘突出以C4/5、C5/6多见,X 线片:为间接征象,椎间隙变窄,椎体边缘、椎间小关节和钩椎关节退变增生;MRI:椎间盘髓核信号减低,椎间盘向后突出,边缘光滑均匀,T1WI 多为等信号,T2WI 多为低信号;CT:椎间隙后方可见半弧形或局限性稍高密度软组织影。后纵韧带骨化以C4、C5、C6椎体多见,X线片:椎体后缘异常的高密度点状或条状骨化影,紧贴椎体,有时与椎体间有一狭窄透亮线;MRI:椎间隙及上下椎体后缘隆起或条状影,T1WI、T2WI 多为低信号,亦有部分低信号内可见等或高信号;CT:横断面椎体后缘正中或偏两侧的高密度影,呈弧形或不规则形等多种形态,矢状面表现为椎体后缘点状或条状高密度骨化影。骨赘以C5、C6多见,X 线片:颈椎曲度大多减小,变直,椎体后缘边缘明显变尖致椎管、椎间孔变窄;MRI:椎体骨质增生后缘向前、向后、向侧方突出,骨赘在T1WI、T2WI 上均为低信号;CT:椎体后缘骨质增生,呈唇样改变,椎体边缘明显变尖,突入椎管及椎间孔致其变窄。三种影像检查对诊断颈髓前向致压物性质的结果:X 线片漏诊率最高,MRI 的误诊率最高,部分骨赘及骨化后纵韧带误诊为突出椎间盘,CT 准确率最高。
具体数据见表1,典型病例见图1。
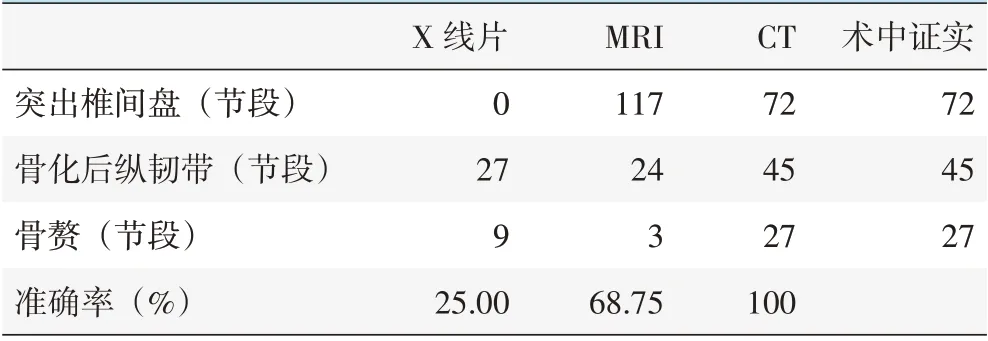
表1 三种影像学检查发现颈髓前向致压物性质的结果及准确率
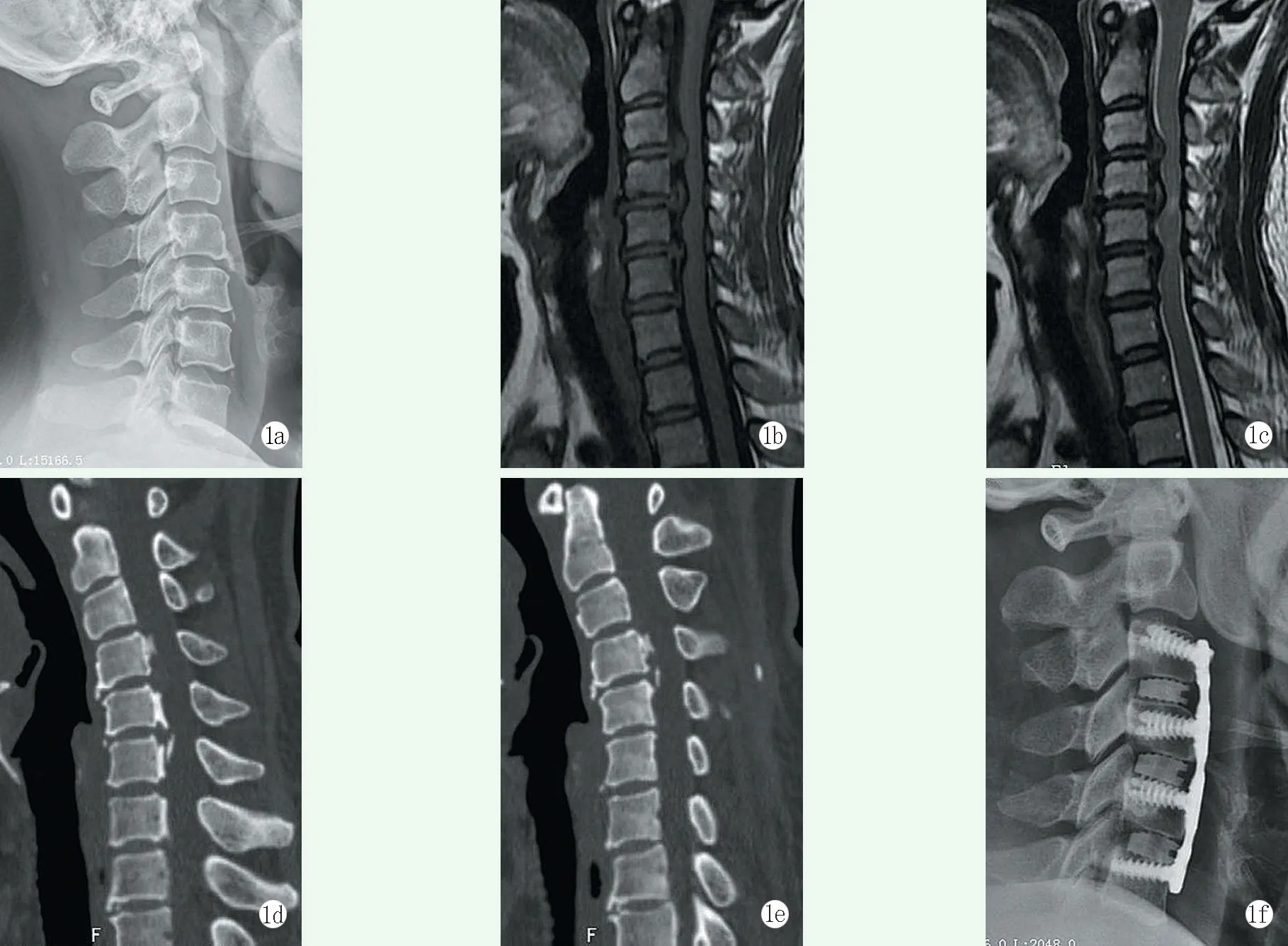
图1 患者,女,48 岁,脊髓型颈椎病,C3/4 椎间盘突出、C4~6 后纵韧带骨化 1a: X 线片示颈椎曲度变小,C4~6 椎体后缘见点状高密度影 1b: MRI T1WI 示C3/4 椎间隙后方见突出等信号,C4/5、C5/6 椎间隙后方见突出等信号中混有低信号,C4、C5、C6 椎体后方见低信号 1c: MRI T2WI 示C3/4 椎间隙后方见突出等信号,C4/5 椎间隙后方见突出等信号中混有高、低信号,C5/6 椎间隙后方见突出等信号中混有低信号,C4、C6 椎体后方见低信号 1d, 1e: CT 示C4~6 后方高密度影 1f: 前路C3~6 椎间融合钢板螺钉内固定术后3 d 影像
3 讨 论
颈椎间盘突出、后纵韧带骨化、骨赘均属于颈椎退行性改变的不同表现,并且好发部位基本一致。颈椎椎间盘突出、内分泌因素及不稳退变等与后纵韧带骨化、骨赘的发生相关[5~10]。上述三种病变可在同一患者甚至单一病变节段同时存在。三种病变在X 线片、MRI、CT 上有共同的表现:颈椎曲度均有不同程度改变,甚至反弓,椎间隙均有不同程度变窄,椎体边缘、椎间小关节和钩椎关节不同程度退变增生。
X 线片、MRI、CT 三种影像学检查各有所长,不能相互代替,只能相互补充。临床中对怀疑颈椎病患者,应先行颈椎X 线片检查,其是不可或缺的最基本检查。如果患者有神经损伤症状,需同时行MRI 检查。当MRI 发现脊髓前向受压时,不能简单套用腰椎常见的椎间盘突出来解释致压物性质。本组患者中有45 个节段致压物在MRI 上误诊是椎间盘突出,但CT 提示其中19 个节段为后纵韧带骨化,其中12 个节段为椎间盘突出伴骨化,与术中情况一致;26 个节段为骨赘,其中15 个节段为突出伴骨赘,与术中情况一致。MRI 误诊的45 个节段致压物MRI 的T1WI 上病变的信号强度为低或混杂信号,不应考虑椎间盘突出,应该考虑为骨赘或者未成熟的骨化后纵韧带或骨赘。T1WI 上低或混杂信号,可能与骨化的后纵韧带内成骨区含骨髓组织或脂肪浸润有关[11]。
故一定要仔细阅读颈椎X 线片和MRI,如X 线片上椎体后缘或椎间隙后方有无高密度影、骨赘对椎管及椎间孔的侵入情况、病变节段有没有不稳及明显骨质增生;MRI 上病变是否明显涉及椎体后方,T1WI 上病变的信号强度是否为低或混杂信号。如果出现以上情况,则怀疑为非椎间盘突出的病变,进而需要行CT 检查,以明确病变性质及范围和骨性椎管情况,指导选择合适的手术方案,避免术中被动,这样才能取得良好的手术效果。

