宫颈黏膜受累及宫颈钙化斑对宫颈癌的超声诊断价值*
刘晓芳, 戴常平, 王红英, 李惠先,雷文嘉, 张 蕊, 李姣玲, 孙秀红, 李晓菲△
广州市妇女儿童医疗中心 1超声科 2儿科研究所,广州 510623
宫颈癌在发展中国家女性中是居第2位的恶性肿瘤,仅次于乳腺癌。是最常见的女性生殖道恶性肿瘤。近年来我国宫颈癌患者数目逐年增加,每年新增宫颈癌病例约14万,死亡约3.7万[1],宫颈癌的发病率和死亡率均呈现上升趋势。
对宫颈癌的早期诊断与治疗,可以提高患者的生存率及生活质量。目前筛查宫颈癌的方法有:妇科检查、肿瘤标记物检查、阴道镜以及穿刺活检、超声检查等。阴道超声检查具有无创、方便、费用低等优点,是筛查宫颈癌的重要方法。由于部分早期宫颈癌的超声表现与宫颈肌瘤类似,导致工作中容易出现漏诊及误诊。进一步提高阴道超声对宫颈癌的诊断准确率,是本研究的目的。
1 资料与方法
1.1 研究对象
回顾性分析2011年10月至2019年9月于广州市妇女儿童医疗中心行阴道超声检查并发现宫颈肿块的患者278例。排除未手术、未活检以及失访的病例。将有病理检查结果且资料完整的125例纳入研究,其中宫颈癌患者67例,宫颈肌瘤患者58例。
1.2 超声检查
采用MINDRAY DC-8PRO及HITACHI EUB-7500彩色多普勒超声诊断仪,探头频率5~15 MHz。行阴道超声检查,常规纵、横、斜切面扫查。观察子宫、双侧附件、宫颈等情况。二维超声记录:宫颈肿块的位置、大小、回声、钙化、边界、形态等超声表现;彩色多普勒超声(CDFI)记录:肿块内部及周边的血流分布;脉冲多普勒超声(PWI)记录:肿块内血流的阻力指数(RI)值。
1.3 统计学方法
使用统计软件SPSS 22.0进行数据分析,计数资料组间比较采用卡方检验及精确概率法检验进行分析。以P<0.05为差异具有统计学意义。
2 结果
2.1 临床资料
①宫颈癌患者67例,宫颈肌瘤患者58例。宫颈癌组,年龄30~73岁,平均年龄(50.42±9.16)岁。宫颈肌瘤组,年龄28~71岁,平均年龄(42.14±7.83)岁。②临床症状:宫颈癌组有不规则阴道出血、性交后出血、收经后出血、流液、下腹痛、肛门痛,其中9例患者无明显症状。宫颈肌瘤组有尿急、尿频、不规则阴道出血,其中14例患者无症状。③病理检查:宫颈癌组,66例为鳞状细胞癌,1例为宫颈腺癌。
2.2 超声检查
2.2.1 宫颈癌与宫颈肌瘤的超声表现与卡方检验从表1可见,宫颈癌与宫颈肌瘤的超声表现组间比较,差异无统计学意义的指标有:最大径、平均径与回声;差异有统计学意义的指标有:位置、钙化、边界、形态与血流。超声观察肿块的位置,与宫颈前壁相比,宫颈黏膜受累发生宫颈癌的风险是宫颈肌瘤的75.429倍。与无钙化相比,宫颈肿块伴砂砾点状或斑点状钙化发生宫颈癌的风险是宫颈肌瘤的6.562倍。与边界清相比,肿块边界不清发生宫颈癌的风险是宫颈肌瘤的1210倍。与形态规则相比,肿块形态不规则发生宫颈癌的风险是宫颈肌瘤的44.917倍。与周边短棒或星点状血流相比,肿块周边及内部丰富血流,发生宫颈癌的风险是宫颈肌瘤的9.333倍;肿块内部放射状血流,发生宫颈癌的风险是宫颈肌瘤的45.740倍。
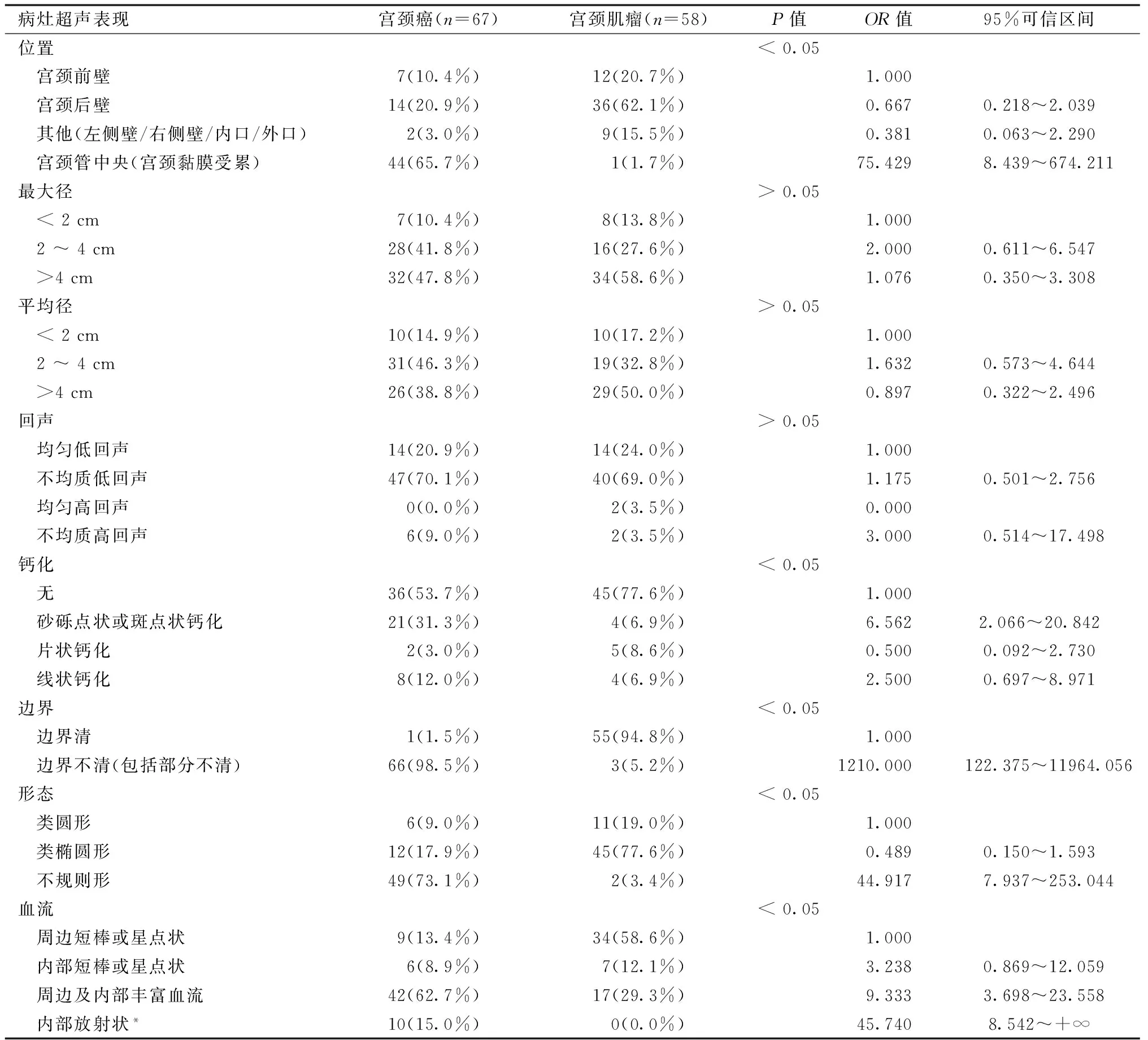
表1 宫颈癌与宫颈肌瘤超声表现及卡方检验结果[例(%)]
2.2.2 位置 宫颈癌肿块多位于宫颈管中央,宫颈黏膜线受累(图1A)。宫颈黏膜受累,宫腔积液者17例,占25.37%(图1B)。宫颈肌瘤多位于宫颈后壁,宫颈黏膜未受累(图1C)。
2.2.3 边界与形态 宫颈癌肿块多边界不清、形态不规则。宫颈肌瘤肿块多边界清晰,形态呈类椭圆形或圆形。
2.2.4 钙化 宫颈癌组21例肿块可见钙化斑,有强回声斑、线状强回声及砂砾样点状钙化(图1D~F)。宫颈肌瘤组较少出现钙化斑。
2.2.5 血流 CDFI:宫颈癌组肿块以周边及内部丰富血流为主,其中10例肿块内部血流呈“放射状”(图1G)。宫颈肌瘤组肿块内多见稀疏血流信号(图1H)。PWI:宫颈癌组病灶内血流的RI值介于0.20~0.74,平均值0.53。宫颈肌瘤组病灶内血流的RI值介于0.38~0.81,平均值0.58。
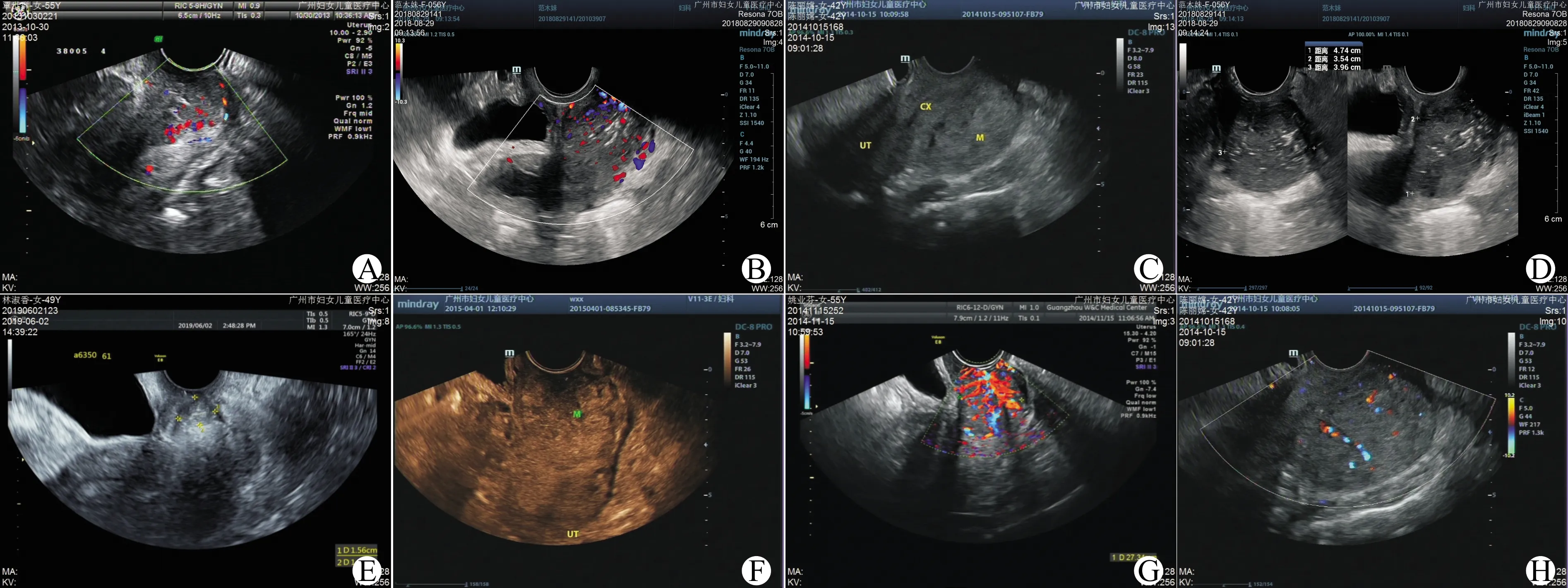
A:宫颈癌肿块大小约36 mm×34 mm×31 mm,边界欠清,形态不规则,宫颈黏膜受累;B:宫颈黏膜受累,宫腔积液;C:宫颈肌瘤肿块大小约64 mm×45 mm×61 mm,边界清,呈外突式生长,可见宫颈黏膜线;D:宫颈癌肿块内见较多钙化斑、短线状钙化;E:宫颈癌肿块内见线状、点状钙化;F:宫颈癌肿块内见砂砾样点状钙化;G:宫颈癌肿块内见丰富血流信号,呈“放射状”;H:宫颈肌瘤肿块内见稀疏血流信号。
3 讨论
宫颈癌的高危因素包括感染高危型人乳头瘤病毒HPV(16型和18型),口服避孕药,吸烟,多性伴侣,人免疫缺陷病毒感染和其他性传播疾病等。近年的研究发现,宫颈癌发病年龄有年轻化趋势。本研究中宫颈癌患者最小年龄30岁,宫颈癌与宫颈肌瘤组平均年龄的差别不是非常明显。大多数早期宫颈癌患者无症状。浸润性宫颈癌患者会出现性交后出血症状,但也可能无症状[2]。宫颈肌瘤患者很多无明显症状,如合并剖宫产憩室者,偶会出现性交后出血症状。年龄及临床症状对于宫颈癌与宫颈肌瘤的鉴别诊断帮助有限。超声检查可进一步帮助鉴别,超声成像检查快,不需要患者做特殊准备。阴道超声检查时探头位置更近宫颈,可提供宫颈肿块的清晰图像。
绝大多数的宫颈癌是鳞状细胞癌,来源于鳞状与柱状细胞交界处发育异常和不典型增生的病灶[2]。本研究中宫颈鳞状细胞癌的肿块回声多表现为不均匀的低回声。在一项宫颈癌妇女的多中心研究中,低回声肿瘤最常见于鳞状细胞癌,等回声肿瘤最常见于腺癌[3]。本研究中,肿块大小对于鉴别诊断暂不能提供帮助。但有报道,肿瘤大小可以预测复发的可能性[4]。
宫颈癌超声表现为肿块边界不清、形态不规则;宫颈肌瘤超声表现为肿块边界清晰,形态规则。这一规则已被大量研究证实,目前已作为超声鉴别诊断的征象。彩色多普勒显示,宫颈癌肿块内部多可见丰富的彩色血流信号,部分病例的血流呈“放射状”排列。而宫颈肌瘤肿块内血流信号稀疏。宫颈癌的血流丰富,是由于肿瘤生长因子的诱发,肿瘤细胞刺激大量新生血管形成。有学者还发现,宫颈癌病灶血流指标与临床分期高度相关[5]。本研究中,宫颈癌组肿块内血流RI的平均值与宫颈肌瘤组差别较小,可能与样本量小有关。
本研究中,宫颈黏膜受累及宫颈钙化斑在宫颈癌与宫颈肌瘤组间的超声表现差异较大。宫颈黏膜受累,是指宫颈肿块位于宫颈管中央,或肿块范围达到或覆盖宫颈黏膜,黏膜线连续性中断、显示不清或消失。宫颈癌组肿块多位于宫颈管中央,累及宫颈黏膜。部分病例宫颈黏膜受累后,宫颈管堵塞,出现明显的宫腔积液。统计发现,宫颈黏膜受累发生宫颈癌的风险较宫颈肌瘤高。以往文献也曾报道过宫颈癌患者超声表现出宫颈黏膜线不规则、中断或消失[6-7]。王多丽[8]发现,早期宫颈癌患者宫颈黏膜毛糙、连续性中断。宫颈黏膜厚度超过4 mm为异常现象,若合并异常血流信号常提示病变可能。高义军等[6]还报道,阴道彩超可观察子宫颈黏膜线的连续性及厚度,从而判断宫颈间质浸润程度。Okamoto等[9]研究发现,宫颈癌几乎仅沿着子宫颈内层的柱状细胞与鳞状上皮之间的鳞状小柱交界处发生。在年轻女性中,交界处位于宫颈外部,宫颈癌倾向于向外生长。在老年患者中,交界处位于宫颈管内,肿瘤倾向于沿子宫颈管向内生长。而宫颈肌瘤多表现为外突式生长,可增大至宫颈轮廓外,极少累及宫颈黏膜线。而宫颈癌病灶若侵犯到膀胱,超声表现为二者分界不清,膀胱壁可不规则增厚。
研究发现宫颈癌的另一重要超声表现是宫颈钙化斑。宫颈癌组肿块可见强回声斑、线状强回声及砂砾样点状钙化。宫颈肌瘤组较少出现钙化。以往研究也发现宫颈癌病例超声表现可见宫颈强回声斑[10]。有的宫颈癌病例,超声表现仅见宫颈钙化斑。有研究认为,宫颈钙化斑与早期宫颈癌及癌前病变的发生、发展有明显的相关性,检测该指标对诊断早期宫颈癌有较大价值[11]。钙化的出现,可能与癌细胞生长迅速,癌灶局部供血不足,导致坏死,从而形成钙化。也可能由于部分癌细胞可以分泌大量的钙质,造成钙盐沉积。
综上,宫颈黏膜受累及宫颈钙化斑对于宫颈癌的超声诊断具有一定的提示意义,可帮助鉴别诊断宫颈癌及宫颈肌瘤。本研究在以往报道的基础上,做了进一步的统计学分析。不足之处在于属回顾性研究,宫颈肌瘤患者手术率低,总体的样本量较小。如果样本量足够大,可进一步研究宫颈癌肿块钙化的不同表现形式与病理类型及预后的关系。

