血清淀粉样蛋白A、C-反应蛋白和降钙素原在重症监护室感染患者的诊断价值分析
袁建新
上海德达医院检验科,上海 201702
感染性疾病是重症监护室(ICU)患者的常见疾病,也是脓毒症发展的先决条件。早期识别ICU患者早期感染、感染类型、致病病原体可帮助临床医生制订合理的预防、诊断、治疗策略,避免不必要的抗菌药物治疗,合理分配资源[1]。ICU患者感染的早期诊断不仅可以降低ICU患者的发病率、病死率和治疗费用,还可以减少耐药菌的出现。随着体外诊断技术的飞速发展,更快速、准确的血清学检测在感染性疾病早期诊断中发挥着越来越重要的作用。C-反应蛋白(CRP)是最重要的急性时相反应蛋白,被认为是感染和炎症的早期指标[2-3]。然而,CRP和白细胞计数(WBC)等传统的诊断指标难以区分细菌感染、病毒感染和全身性炎症[4]。降钙素原(PCT)是降钙素激素的前体,由甲状腺的C细胞或肺/肠的神经内分泌细胞产生,研究表明PCT的诊断性能优于CRP[5]。PCT在脓毒症的诊断、指导临床用药或用药疗效的跟踪上也具有关键作用[6]。然而,ICU患者的感染或败血症机制往往较为复杂,PCT作为鉴别诊断感染的独立指标时,准确度不高[7]。血清淀粉样蛋白A(SAA)也是一种急性时相反应蛋白,由活化的巨噬细胞和成纤维细胞在白细胞介素-1、白细胞介素-6和肿瘤坏死因子等刺激后产生,与CRP类似,是早期炎症性疾病的敏感指标[8]。对于病毒性感染,CRP、PCT及血常规检查的临床意义并不明显,但SAA在病毒感染的诊断中具有较高的灵敏度和特异度[9]。在CRP和PCT的基础上引入SAA,可以弥补现有病毒感染检测方法的不足,为病毒和细菌感染的鉴别提供更有价值的参考信息。因此,PCT、CRP、SAA的联合检测可能会有效提高ICU患者感染性疾病早期诊断的准确性。基于此,本研究分析了本院ICU感染患者的临床特征和实验室检测指标结果,比较PCT、CRP、SAA的诊断特性,以期辅助临床医生及时辨别ICU患者的早期感染。
1 资料与方法
1.1一般资料 本研究回顾性分析了本院ICU 2017年1月至2020年10月429例患者的临床特征和实验室检测指标结果。纳入的研究对象一共有1 368例,符合本研究纳入标准和排除标准的感染患者共429例,其中男285例,女144例;年龄1~89岁,平均(54.42±26.95)岁。纳入标准:(1)患者在ICU入院时或在ICU住院期间的任何时间被怀疑是细菌、真菌、病毒或其他病原体感染,最终病原体“金标准”检查呈现阳性(如血液培养、痰培养出细菌或真菌、病毒核酸检测阳性等);(2)患者实验室指标检测结果(CRP、PCT、SAA)数据充分。排除标准:(1)需进行心肺复苏的危急重症患者;(2)血液培养呈单一阳性,凝固酶阴性的葡萄球菌、芽孢杆菌属、棒状杆菌属等感染患者(因为这些可能代表污染而不是感染);(3)在入组前5 d内针对已记录的细菌感染开始广谱抗菌药物治疗的患者;(4)存在免疫功能低下疾病的患者,包括CD4计数<200细胞/mm3的人类免疫缺陷病毒(HIV)感染的患者、有人工瓣膜或人工血管内移植物的患者、器官移植后进行免疫抑制治疗的患者、中性粒细胞减少症(<500中性粒细胞/mm3)的患者、有疑似或有文献记载的需要长期治疗的综合征患者(如感染性心内膜炎、骨髓炎/化脓性关节炎,不可排出的脓肿或不可移除/未移除的假肢感染)、在过去的2个月内进行了化疗、接受≥20 mg/d的泼尼松治疗2周以上或发生囊性纤维化等的患者。选取同期本院的体检健康者200例为对照组。本研究符合2013年版的《赫尔辛基宣言》,经本院伦理委员会批准,患者均已知情同意。
1.2方法
1.2.1标本收集 患者空腹过夜(>12 h)后,在次日清晨抽取其静脉血2 mL于紫色真空采血管用于红细胞计数(RBC)、血红蛋白(Hb)、WBC、淋巴细胞计数(LYMPH)、血小板计数(PLT)、SAA和CRP的检测;抽取其静脉血3 mL于黄色真空采血管(含有惰性分离胶和促凝剂),以3 500 r/min离心10 min,分离血清,用于PCT的检测。
1.2.2实验室指标的检测 检测患者基线水平、使用抗菌药物24 h后、使用抗菌药物48 h后的实验室指标水平。基线水平定义为在对患者开始使用经验性抗菌药物治疗前24 h或扩大到经验性抗菌药物后4 h。使用日本希森美康全自动血液分析仪检测患者的RBC、Hb、WBC、LYMPH、PLT。使用深圳国赛特定蛋白分析仪检测患者的CRP、SAA。使用瑞士罗氏E411全自动电化学发光分析仪检测患者的PCT。

2 结 果
2.1各组临床资料比较 ICU患者感染率为31.36%(429/1 368)。感染的429例患者中,细菌感染有393例(91.61%),其中革兰阴性菌感染有246例(57.34%),革兰阳性菌感染有147例(34.27%);真菌感染有22例(5.13%),其中白色假丝酵母菌感染有18例(4.20%),其他真菌感染4例(0.93%);病毒感染有11例(2.56%),其中包括呼吸道合孢病毒、副流感病毒、鼻病毒、流感病毒等(有患者多重病毒感染);其他病原体感染3例(0.70%)。见表1。
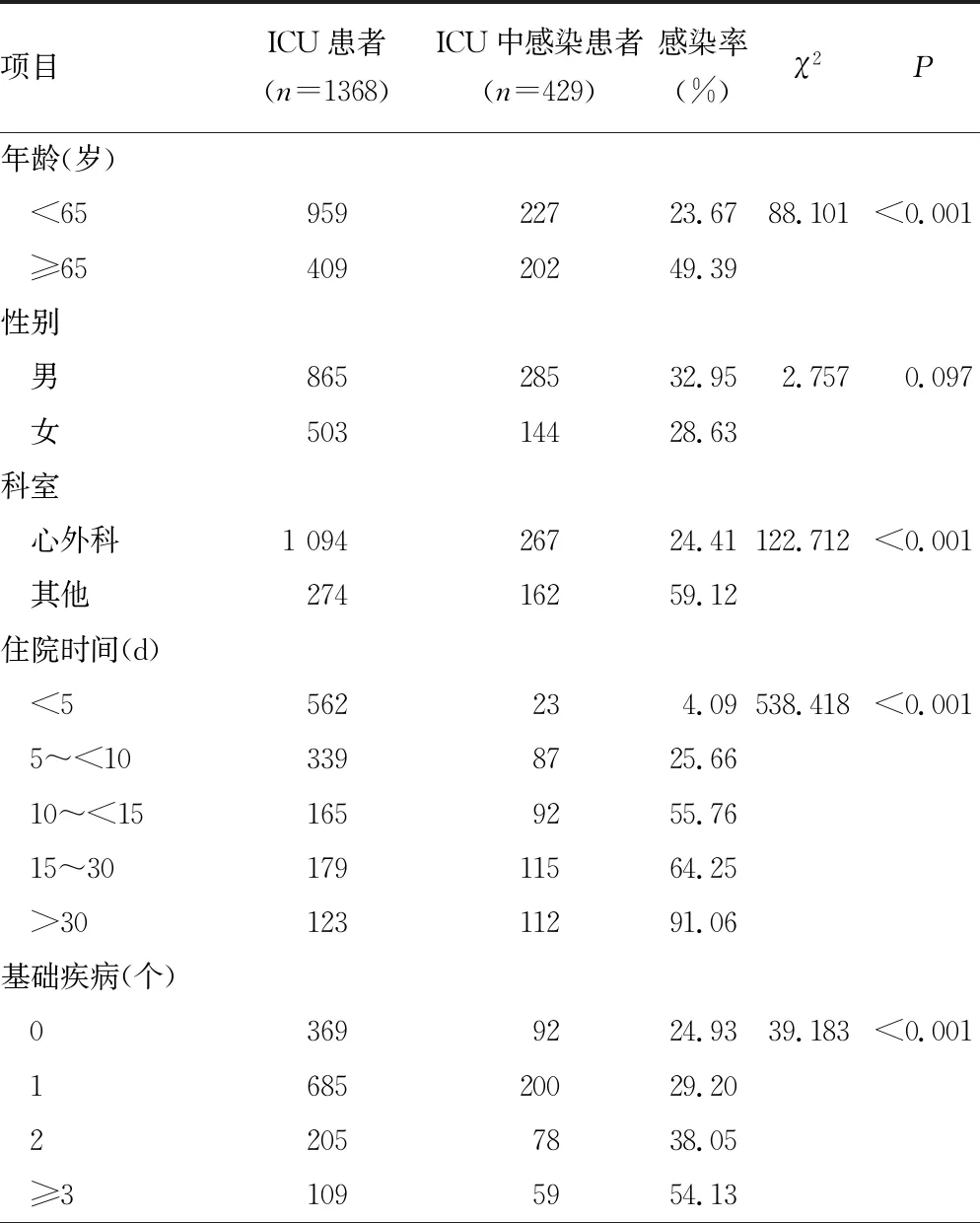
表1 各组临床资料比较
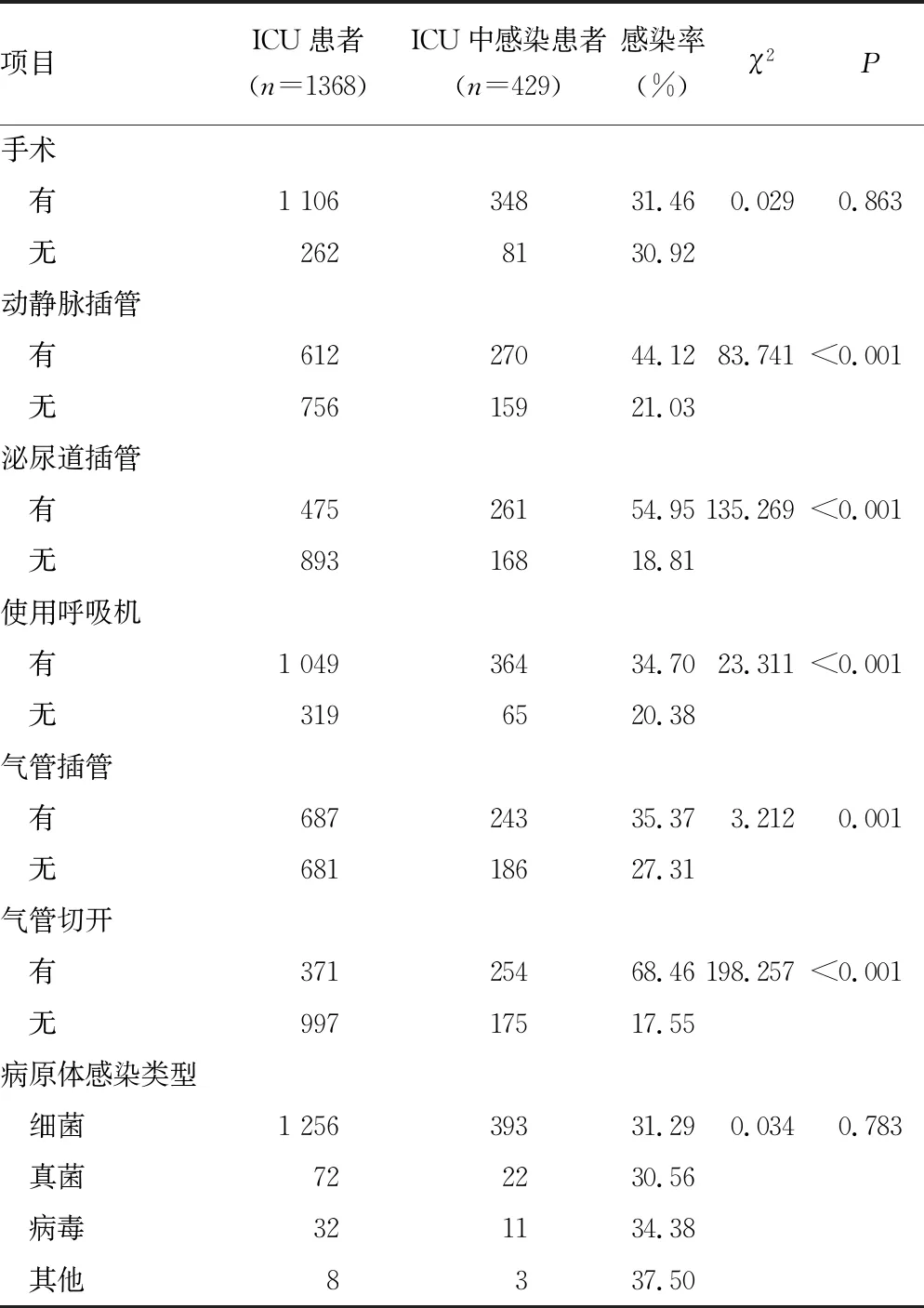
续表1 各组临床资料比较
2.2ICU感染患者在基线水平下的实验室指标结果比较 根据感染结果将其分为细菌性感染组393例、其他类型感染组36例。各组WBC、LYMPH、CRP、PCT、SAA水平比较,差异有统计学意义(P<0.05)。见表2。
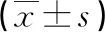
表2 ICU感染患者在基线水平下的实验室指标结果比较

分组nPLT(×109/L)CRP(mg/L)PCT(ng/mL)SAA(μg/mL)细菌性感染组393165.48±35.83115.58±71.5723.1±19.943.45±14.62其他类型感染组36160.23±45.1452.0±46.922.97±2.1129.52±25.64对照组200168.23±42.245.12±4.130.23±0.346.05±4.34F0.84326.57498.634102.684P0.358<0.001<0.001<0.001
2.3CRP、PCT、SAA单独或联合检测对ICU感染患者的诊断价值分析 CRP、PCT、SAA、CRP+SAA、CRP+PCT、PCT+SAA、CRP+PCT+SAA对ICU患者诊断价值的ROC曲线分析结果显示,其AUC分别为0.795、0.901、0.827、0.879、0.945、0.952、0.964,3项指标联合检测诊断效能更好。见表3。

表3 CRP、PCT、SAA单独或联合检测对ICU感染患者的诊断价值分析
2.4ICU感染患者在基线水平和使用抗菌药物治疗后的实验室指标的结果比较 细菌性感染组和其他类型感染组CRP、PCT、SAA水平比较,差异有统计学意义(P<0.05),在对ICU感染患者使用抗菌药物24 h后,CRP、PCT、SAA水平变化不大;在对ICU感染患者使用抗菌药物48 h后,细菌性感染组CRP、PCT、SAA水平有所降低。见表4。
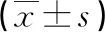
表4 ICU感染患者在基线水平和使用抗菌药物治疗后的实验室指标的结果比较

分组nPCT(ng/mL)基线水平用药24 h后用药48 h后细菌性感染组39322.59±19.921.75±20.7510.52±9.46其他类型感染组362.75±2.115.06±4.654.16±4.09t24.62119.2573.512P<0.001<0.001<0.001
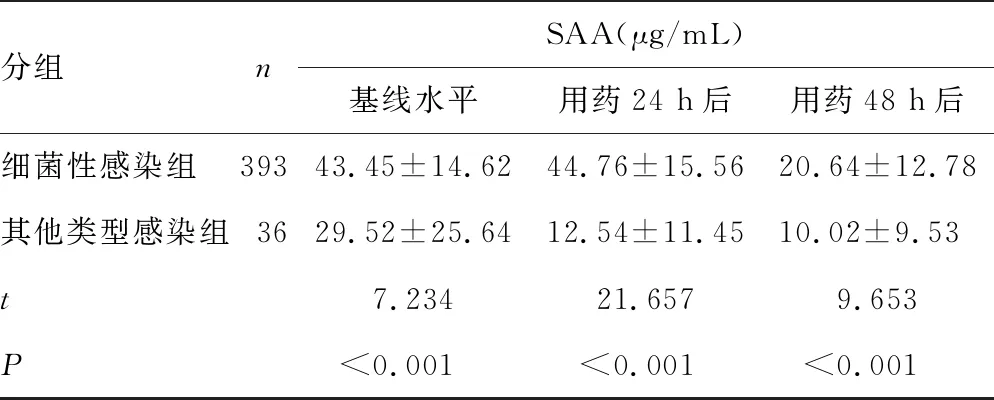
分组nSAA(μg/mL)基线水平用药24 h后用药48 h后细菌性感染组39343.45±14.6244.76±15.5620.64±12.78其他类型感染组3629.52±25.6412.54±11.4510.02±9.53t7.23421.6579.653P<0.001<0.001<0.001
3 讨 论
有研究表明,在ICU患者中,1/2的患者有感染的风险,2/3以上的患者接受了抗菌药物治疗,并且在ICU中接受治疗的感染患者的病死率是未感染患者的2倍[1-3]。本研究表明,ICU患者感染率为31.36%(429/1 368),并且大部分患者均为细菌感染(91.61%),真菌感染(5.13%)和病毒感染(2.56%)不多见。由于本研究的ICU患者大多来源于心外科手术后患者,ICU患者的感染率与其他研究中报道的ICU感染率有所差异[10-12]。本研究也证实了高龄、住院时间的延长、基础疾病的增多、动静脉插管的使用、泌尿道插管的使用、呼吸机的使用、气管插管和气管切开的患者的感染率会升高,这与其他研究中报道的引起ICU感染的独立危险因素一致[13-15]。本研究检测多个连续时间点的实验室指标水平,在对ICU感染患者使用抗菌药物24 h后,CRP、PCT、SAA水平变化不大。而在对ICU感染患者使用抗菌药物48 h后,细菌性感染患者的CRP、PCT、SAA水平有所降低。感染在ICU患者中很常见,考虑到感染可能会增加患者的病死率,此类患者通常会接受早期的经验性广谱抗菌药物治疗。然而,患有细菌性败血症的患者可表现出非特异性体征(例如发烧、心动过速等),并且可能难以将细菌性败血症与其他引起感染的原因(如真菌、病毒等)区分开。长期使用抗菌药物治疗非细菌性原因引起的感染,就会导致抗菌药物过度使用。因此,在整个临床决策过程中,需要可靠的生物标志物作为辅助,以区分细菌性感染与其他病因造成的感染。本研究中ROC曲线结果表明,PCT诊断ICU感染患者的AUC值最大,且CRP、PCT、SAA均有一定的临床诊断价值。CRP、PCT、SAA在不同感染性疾病的诊断和追踪中具有不可或缺的作用,但也存在误诊和漏诊的可能。然而,这3种生物标志物的联合检测会提高ICU患者感染性疾病的早期临床诊断的准确性。因此,联合检测PCT、CRP、SAA可为临床医生提供更可靠的早期诊断依据。
综上所述,本研究再次证明了3种生物标志物联合检测的重要性和必要性。因此,在患者基线水平和经验性抗菌药物使用24 h后联合检测PCT、CRP、SAA有助于更及时、准确地诊断感染性疾病类型。

