超声引导下球囊扩张术治疗自体动静脉内瘘狭窄107 例
林永强 王超超 姜 益 蔡小巧 林胜芬 王文文
自体动静脉内瘘(ateriovenous fistula,AVF)为维持血液透析首选血管通路类型[1],占所有血管通路80.5%[2],据统计动静脉内瘘仅有30%~50%的5 年通畅率,老年和糖尿病患者通畅率更低[3]。狭窄作为最常见的并发症,是内瘘闭塞的根本原因。及时诊断和处理狭窄是维持内瘘通畅关键所在[4]。本研究回顾分析超声引导下球囊扩张术(percutaneous transluminal angioplasty,PTA)治疗AVF 狭窄的疗效,报道如下。
1 临床资料
1.1 一般资料 2017 年1 月—2019 年9 月在浙江省中医药大学附属温州中西医结合医院超声引导下首次行PTA 治疗的AVF 狭窄患者107 例,随访时间12 个月以上。本研究经医院伦理委员会审核通过(伦研批号:2021-14),所有患者自愿签署知情同意书。
1.2 纳入及排除标准 纳入标准[1]:符合内瘘狭窄PTA 干预指征,即局部狭窄率超过附近正常血管管径的50%并伴以下情况:(1)内瘘自然血流量<500mL/min;(2)不能达到透析处方血流量;(3)透析静脉压升高;(4)穿刺困难;(5)透析充分性下降;(6)内瘘出现异常体征等。排除标准:(1)使用人工血管通路;(2)合并动静脉内瘘感染;(3)伴有其他心、肝等重要脏器功能衰竭;(4)凝血功能障碍;(5)精神疾病不能配合完成本研究者。
2 方 法
2.1 主要器械 中国Mindray M9 高端便携式彩色多普勒超声仪,L12-4s 高频线阵探头,频率设置为6~15MHz,模式设置为上肢动脉模式。泰尔茂18G 穿刺针、6F/Cordis 股动脉鞘;美国Boston Scientific 0.035 in(0.89mm)超滑导丝;美国Boston Scientific直径4~7mm 外周血管用扩张球囊导管,球囊扩张压力泵。
2.2 检查方法 患者仰卧位,超声引导下,在狭窄处8~10cm 以上进行穿刺,沿鞘管插入导丝(长度150 mm)越过狭窄处,将球囊连接压力泵,沿导丝送入球囊,缓慢加压直至球囊完全充盈,维持30s,缓慢撤压,必要时重复扩张2~3 次,见图1-3。
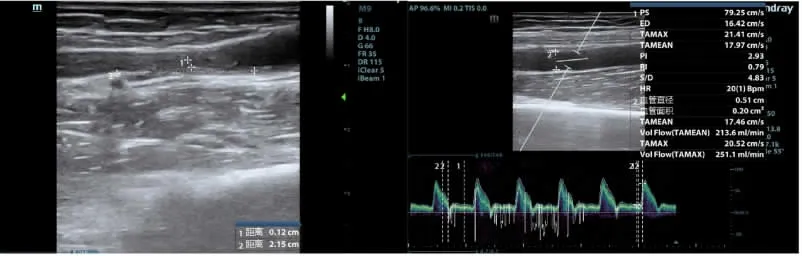
图1 球囊扩张术前超声图
2.3 观察指标
2.3.1 手术成功 技术成功:术后次日B 超监测血管残留狭窄小于30%,血流恢复;临床成功:术后非透析状态内瘘血流量达到500mL/min 以上,能顺利完成1 次以上血液透析;结构评价监测:术后次日超声测量血管最窄处直径和收缩期峰值流速;功能评价:术后次日监测肱动脉平均血流量。
2.3.2 通畅率 以术后3、6、12 个月为时间点计算初级通畅率。首次开通时间:经首次PTA 后透析通路通畅,残留狭窄小于30%,可以维持血液透析,至再干预的时间窗;次级通畅率:以术后3、6、12 个月为时间点计算次级通畅率。再次开通时间:重新开通后至内瘘最终失功、放弃使用或通过外科手术进行内瘘重建的时间窗,期间内瘘可能经历1 次或多次的介入治疗处理。
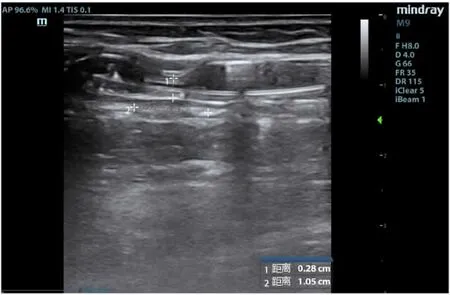
图2 球囊扩张术中超声图“束腰征”
2.3.3 手术相关并发症 肺栓塞、血管撕裂、血肿形成、血栓形成、假性动脉瘤、夹层、血管破裂等。
2.4 统计学方法 应用SPSS 26.0 统计软件进行数据分析。服从正态分布的计量资料以均数±标准差()形式表示,手术前后比较采用配对样本t 检验,计数资料以例数百分比(%)表示,采用χ2检验。生存分析采用Kaplan-Meier 方法。P<0.05 认为差异有统计学意义。
3 结果
3.1 一般资料 107 例患者中男58 例、女49 例,年龄32~75(52.42±12.54)岁,透析龄(61.25±35.63)个月;糖尿病肾病49 例,慢性肾小球肾炎27 例,高血压肾病17 例,间质性肾炎5 例,多囊肾病4 例,痛风性肾病3 例,狼疮性肾炎2 例;内瘘狭窄程度(66.46±12.56)%;Ⅰ型狭窄(吻合口及距离静脉吻合口2cm以内)46 例(42.99%),Ⅱ型狭窄(穿刺部位)40 例(37.38%),Ⅲ型狭窄(静脉流出道与深静脉连接部位)6 例(5.61%),Ⅰ+Ⅱ型狭窄15 例(14.02%),合并内瘘血栓形成18 例(16.82%)。
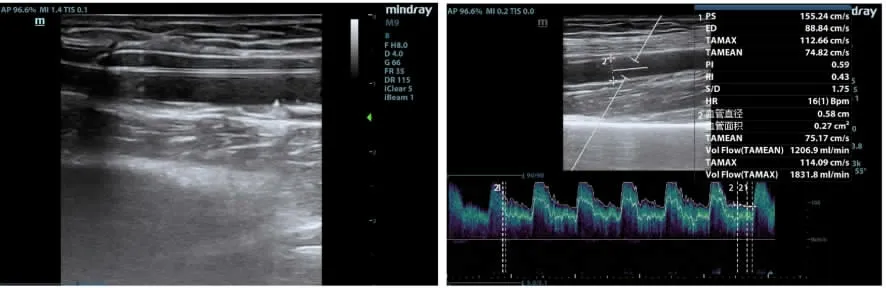
图3 球囊扩张术后超声图
3.2 手术成功率 PTA 治疗AVF 狭窄技术成功率100%(107/107),临床成功率100%(107/107),手术时间30min~2h。PTA 术后,患者血管最狭窄部位内径增加,狭窄处收缩期峰值流速降低,肱动脉平均血流量增快,差异有统计学意义(P<0.01),见表1。
表1 超声引导下球囊扩张术治疗自体动静内瘘狭窄前后超声检查测量参数比较()
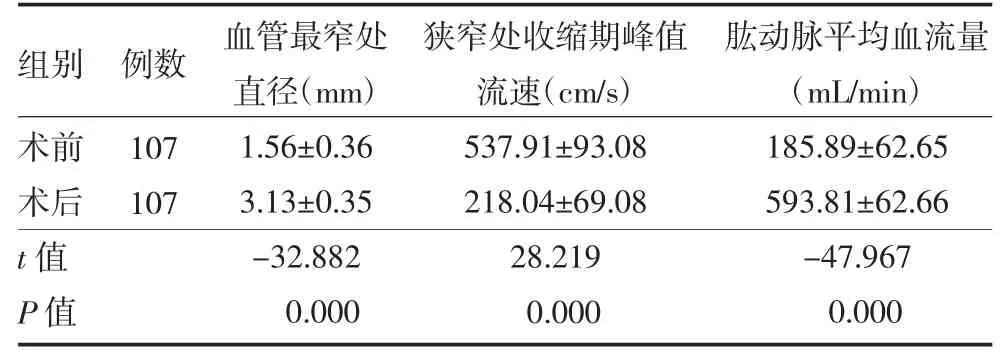
表1 超声引导下球囊扩张术治疗自体动静内瘘狭窄前后超声检查测量参数比较()
3.3 初级、次级通畅率 PTA 术后3、6、12 个月初级通畅率分别为97.2%、87.9%、71.0%,次级通畅率分别为100%,100%,96.3%,见图4。
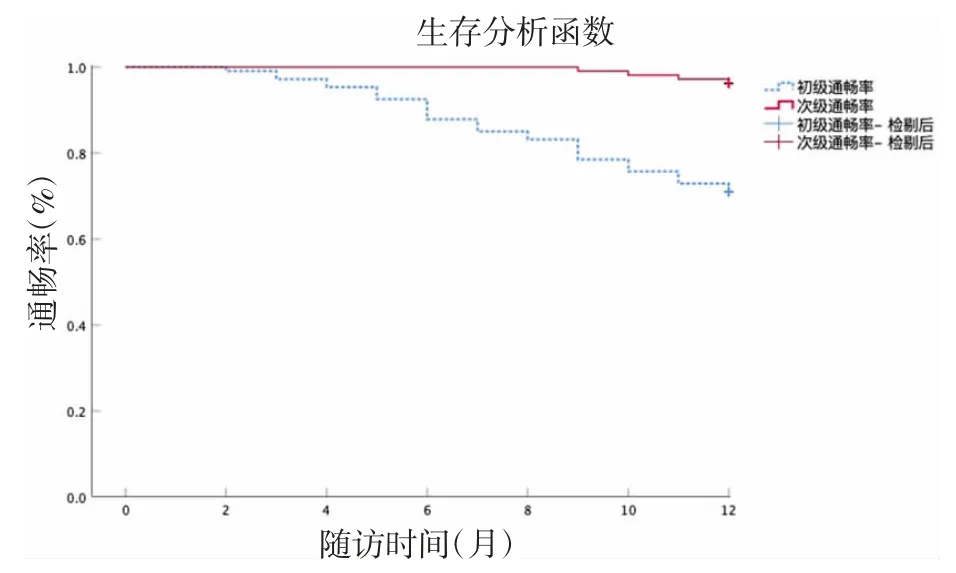
图4 超声引导下球囊扩张术后通畅率
3.4 手术相关并发症 107 例次手术中,有2 例出现治疗相关轻微血管撕裂,发生率1.87%(2/107),予压迫止血。所有手术未发生临床症状的急性肺栓塞、血栓形成、夹层、假性动脉瘤、血管破裂等并发症。
4 讨论
动静脉内瘘是维持血液透析患者的生命线,血管狭窄和狭窄后血栓形成是导致内瘘失功的最主要原因,在某些情况下,血管通路的丧失可能导致血液透析患者无法获得挽救生命[5],如何尽快恢复患者生命通道、延长内瘘使用时间,是临床面临的主要挑战。目前治疗AVF 狭窄的方法主要包括外科手术、PTA 等。随着介入学的发展,PTA 成为恢复AVF 通畅的首选方法[6],具有创伤小、恢复快、保留紧缺的自身血管资源[7]、避免植入中心静脉导管而增加导管相关并发症[8]等优势。超声引导较常规X 线引导具有相似的手术成功率、并发症发生率,但避免了辐射及注射造影剂[9]。文献报道,目前PTA 治疗AVF 狭窄技术和临床成功率达到90%以上[10-11]。日本一项多中心研究报道,PTA 治疗AVF 狭窄3、6 个月初级通畅率分别为87.9%、51.7%[12]。本研究结果显示,B 超引导下PTA 治疗AVF 狭窄技术成功率和临床成功率均100%,PTA 术后血管狭窄处内径、狭窄处收缩期峰值流速及肱动脉平均血流量比术前明显改善,PTA术后3、6、12 个月初级通畅率分别为97.2%、87.9%、71.0%,次级通畅率分别为100%、100%、96.3%,高于上述研究。可能与本中心进行该手术的医生为高年资医生相关。PTA 并发症发生率较少,本研究中患者并发症主要为轻微血管撕裂,发生率低,而且只需压迫止血,处理简单,预后良好。
综上所述,超声引导下PTA 治疗AVF 狭窄技术成功率和临床成功率均较高,能改善AVF 狭窄,提高AVF 通畅率,延长内瘘使用寿命,是一种安全有效的治疗手段。

