幽门螺杆菌感染患者磁控胶囊内镜检查不同胃准备方案的随机对照研究
钟艺华,唐显军,韩杨
众所周知,幽门螺杆菌(Helicobacterpylori,H.pylori)感染与众多消化系统疾病的发生关系密切。目前,世界卫生组织(WHO)已将H.pylori列为人类胃癌的第Ⅰ类致癌因子;据统计我国H.pylori感染率高达约50%[1];因此,我国属于H.pylori感染及胃癌高发区。磁控胶囊内镜(magnetic controlled capsule endoscopy,MCCE)是新型的胃肠道疾病检查方法,具有无创、无痛、无交叉感染等优点[2],但该检查的视野清晰度主要取决于胃腔的充盈程度和胃黏膜表面黏液、泡沫的祛除效果[3-4];吴嘉钏等[5]在影响MCCE检查的相关因素分析中发现胃部清洁度及观察视野评分均与H.pylori感染呈负相关,H.pylori感染越重,则评分越低;而白光内镜下H.pylori感染的主要表现之一为黏液附着[6]。因此,本研究为前瞻性临床研究,在检查前优先筛查出H.pylori感染患者,在目前推荐的胃准备方案基础上,通过调整用药方案,以及用药-检查间隔时间,以探讨最适合H.pylori感染患者的胃准备方案,从而提高MCCE的检查质量和诊断率。
1 资料与方法
1.1 研究对象
以2019年9月至2020年11月在重庆大学附属肿瘤医院消化内镜中心拟行MCCE的患者,先行14C-呼气试验,筛选出有H.pylori感染的患者59例作为研究对象。纳入标准:①需行胃部检查,但不愿接受或不能耐受胃镜(普通/无痛)检查者;②健康管理人群的胃部筛查;③胃癌初筛;④检测药物(如抗血小板药物、NSID类药物等)相关性胃肠道黏膜损伤者;⑤部分胃部病变的复查或监测随访(如胃底静脉曲张、萎缩性胃炎、胃溃疡规范治疗后、胃息肉等);⑥胃部分切除和内镜下微创治疗术后的复查随访。排除标准:①既往有消化道手术病史或消化道梗阻表现者;②对检查前胃准备药物成分过敏者;③吞咽困难或胃排空功能障碍性疾病者;④已知或怀疑消化道活动性大出血者;⑤体内安装心脏起搏器或其他电子仪器者;⑥妊娠或哺乳期妇女;⑦有精神疾病不能配合检查者。其中,男33例,女26例;年龄24~86岁,平均(68.28±7.86)岁;平均BMI(体质量指数):24.68±3.52 kg/m2;平均腰围:81.32±12.13 cm。采用计算机随机数字表将纳入患者随机分为A、B、C组,各组患者的性别、年龄、BMI、腰围等基本资料差异无统计学意义(P>0.05),具有可比性。本研究经医院伦理委员会审批通过,所有患者入组前均签署胶囊内镜检查和入组知情同意书。
1.2 胃准备
患者于检查前至少空腹8 h以上。A组:检查前40 min口服祛泡剂(清水50 mL+2.5g 二甲基硅油散),检查前10 min内快速大量饮水950 mL;B组:检查前40 min口服祛泡剂,5 min后口服祛黏液剂(清水50 mL+链霉蛋白酶20 000 IU),检查前10 min内快速大量饮水900 mL;C组:检查前60 min口服祛泡剂,5 min后口服祛黏液剂,检查前10 min内快速大量饮水900 mL。三组服药后均嘱患者平卧于检查床上,翻转身体,依次按照平卧、左侧卧、右侧卧、俯卧4个方向各翻转约3 min,促进药物与胃壁黏膜充分接触,以达到最佳的药物作用效果[7]。
1.3 检查过程
检查仪器采用重庆金山科技有限公司JS-ME-Ⅲ型胶囊式内窥镜系统,患者用50 mL清水吞服胶囊至胃内,平躺于检查床上。操作者根据需要调整磁头或让患者配合调整体位,依次完成贲门、胃底、胃体、胃角、胃窦及幽门,共6个主要解剖结构的观察。检查过程中,若胃腔充盈不足或黏液、泡沫影响观察,可让患者追加饮水量,并记录追加量。整个检查过程用时约为15~30 min,期间操作者需密切观察患者有无不适症状并记录。检查结束后,图像数据从记录仪下载至影像工作站。
1.4 评价方法
胶囊内镜阅片诊断固定由1名经验丰富的内镜医师进行,并对图像质量进行评估,包括胃内各解剖部位的清洁度及观察显示度评分。
(1)胃内各解剖部位清洁度评分标准:按胃内黏液、气泡多少、是否需要追加饮水,可将胃内清洁度分为优、良、中、差四个等级,分别记为4、3、2、1分。4分为该解剖部位几乎没有任何气泡及黏液,视野清晰;3分为有少量泡沫及黏液,但视野不模糊,不必追加用水仍可进行观察;2分为有大量气泡及黏液,视野较模糊,需要追加饮水冲洗胃腔后方可观察;1分为胃内有大量泡沫和稠厚黏液,视野模糊,追加饮水后仍无法观察[8-9]。分别取得胃内6个主要解剖结构的胃内清洁度得分,并计算总分,分数范围为6~24分。
(2)胃内各解剖部位观察显示度评分标准:根据可观察到的胃内该解剖部位的视野范围将胃内的显示度分为良好、一般、较差三个等级,分别记为3、2、1分。3分为可观察到>90%的该解剖部位的胃黏膜;2分为观察到70%~90%的胃黏膜;1分为可观察到<70%的胃黏膜[8-9]。
(3)其他评价指标:在检查过程中,因胃腔充盈不足或泡沫、黏液过多,让患者饮水以提高观察效果所需要的水量为追加饮水量。MCCE发现胃疾病者为阳性诊断病例,包括慢性萎缩性胃炎、糜烂性胃炎、胃溃疡(良性+恶性)、胃黏膜隆起性病变(胃息肉、胃黏膜下肿物、胃恶性肿瘤)等;阳性诊断病例占组内实际纳入病例数的百分比为阳性病变诊断率(diagnostic yield,DY)。
1.5 统计学处理
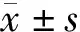
2 结果
2.1 三种胃准备方案的胃内清洁度效果比较
A组胃内清洁度效果总体评分为(15.47±1.58)分、B组总体评分为(18.90±1.52)分、C组总体评分为(19.35±1.66)分。无论是胃各解剖部位评分,还是总体评分,B、C组与A组比较均有统计学意义(P<0.05);而B、C组之间比较,差异无统计学意义(P>0.05)。由此可见,在H.pylori感染患者中,二甲硅油联合链霉蛋白酶组的胃内清洁度效果优于二甲硅油组;但在联合用药组中,无论是检查前40 min还是60 min给药,胃内总体清洁度并没有显著性差异。此外,近端胃(贲门、胃底、胃体)评分分值低于远端胃(胃角、胃窦、幽门)。见表1。
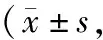
表1 三种胃准备方案胃内清洁度效果的比较分)
2.2 三种胃准备方案的胃内显示度效果比较
A组、B组、C组胃内显示度效果总体评分分别为(10.58±1.64)分、(13.35±1.35)分、(14.15±1.31)分。无论是胃各解剖部位评分,还是总体评分,B、C组与A组比较有统计学意义(P<0.05);而B、C组之间比较,差异无统计学意义(P>0.05)。同样可知,在H.pylori感染患者中,二甲硅油联合链霉蛋白酶组的胃内总体显示度效果优于二甲硅油组;但在联合用药组中,无论是检查前40 min还是60 min给药,胃内总体显示度并没有显著性差异。同样,近端胃评分分值低于远端胃。见表2。
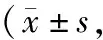
表2 三种胃准备方案胃内显示度效果的比较分)
2.3 三种胃准备方案的追加饮水量比较
三组患者在MCCE检查过程中的追加饮水量比较,差异有统计学意义(F=32.150,P<0.001);两两比较显示:C组比A、B组追加饮水量少,差异有统计学意义(P<0.05),提示在MCCE检查过程中,虽然B、C组在胃内清洁度及显示度效果上无显著性差异,但C组追加饮水量更少,见表3。
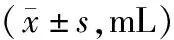
表3 三种胃准备方案在MCCE检查过程追加饮水量的比较
2.4 三种胃准备方案的阳性病变诊断率比较
A组阳性病变诊断率为42.1%、B组为45.0%、C组为55.0%,三组的总体阳性率比较差异无统计学意义(P>0.05),见表4。
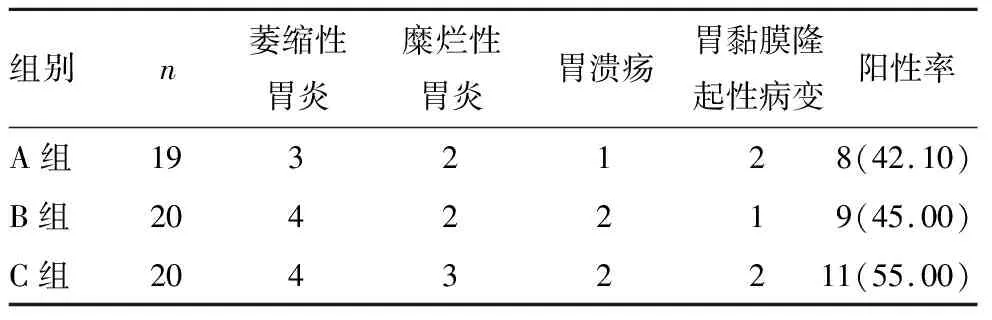
表4 三种胃准备方案的MCCE阳性病变诊断率的比较[n(%)]
3 讨论
参照2017年《中国磁控胶囊胃镜临床应用专家共识》[10]推荐方法:检查前40 min服用适量祛泡剂(5~10 mL西甲硅油或二甲基硅油),以减少泡沫对视野的影响,必要时可使用链霉蛋白酶。针对H.pylori感染患者在白光内镜下的特殊表现之一:黏液附着[6,11]。本研究采用在推荐方案的基础上联合祛黏液剂,以及延长用药-检查间隔时间,进一步优化该部分患者的胃准备方案,以期达到理想的观察效果。
二甲硅油(dimeticone)是一种性质稳定的表面活性剂,通过降低胃肠道气泡表面的张力使气泡破裂,释放出来的气体被肠壁吸收,经胃肠道蠕动排除体外,达到消除气泡,改善观察视野的效果[12-13]。研究证实[14-15]在上消化道内镜检查前加用二甲硅油可显著消除胃黏膜表面的气泡,从而减少检查过程中辅助性二甲硅油的洗涤。链霉蛋白酶(pronase)是灰色链霉菌分解产生的一种蛋白水解酶,主要通过切断胃黏液的主要成分黏蛋白中的肽键,溶解祛除胃内黏液,从而达到提高胃内清洁度的效果[16]。相关研究[17-18]进一步证实在上消化道内镜检查前服用二甲硅油+链霉蛋白酶比单用二甲硅油能更提高常规白光内镜和染色内镜检查时的黏膜可见度,且减少了检查过程中注水、吸引的次数。本研究结果显示,二甲硅油联合链霉蛋白酶无论是在B组,还是在C组,MCCE的胃内清洁度和显示度评分均优于单用二甲硅油组,提示在H.pylori感染患者中,由于胃黏膜表面的黏膜附着会严重影响观察视野,在祛泡基础上联合使用祛黏膜剂,能有效祛除胃内黏膜,提高胃内清洁度,与Qian等[19]研究结果相符。但该研究结果与Zhu等[9]报道的在检查前口服西甲硅油有助于MCCE获取到优良的显示度,但额外的链霉蛋白酶则无明显效果的结论不一致,考虑因为本研究对象为特定的H.pylori感染患者,所以对研究结果有所影响。
在MCCE与传统胃镜检查的对比研究中发现胃部清晰度及可视度从贲门到幽门总体呈递增趋势[3,20],考虑原因可能是在卧位时胃底、贲门处于胃部较低位置,胃准备药物容易在此处潴留从而影响视野清晰度。而在实际临床操作过程中,通过体位改变将潴留在胃底的50~100 mL残留液排空至少需要30 min以上。丁一村等[21]研究发现在MCCE检查前60 min服用祛泡剂,可消除其本身导致的视野浑浊,效果优于提前30 min服用方案。因此,本研究在二甲硅油与链霉蛋白酶联合使用的基础上,采用调整用药-检查间隔时间的方法,进一步优化H.pylori感染患者的胃准备方案。研究结果显示:虽然B组与C组的胃内清洁度和显示度评分比较差异无统计学意义(P>0.05),但C组在检查过程中追加饮水量更少(P<0.05)。考虑延长用药-检查间隔时间并配合体位改变[19,22-24],一方面能让药物与胃黏膜表面更充分的接触,从而发挥更佳的祛泡和祛黏液效果;另一方面能进一步减少胃底的胃准备药物残留。由于MCCE检查的特殊性,要求在检查前大量饮水充分充盈胃腔以避免胃内皱襞聚集;而近端胃的腔体较远端胃大,所需要的充盈水量更多;若胃底残留胃准备药物越少,为达到相同的观察效果,则所需要的饮水量就越少。因此,延长用药-检查间隔时间可能是提高胶囊内镜图像质量的有效方法。
综上所述,H.pylori感染患者在行MCCE检查前,应用二甲硅油联合链霉蛋白酶行胃准备效果肯定;并且,提前60 min服药组与共识推荐的40 min组比较,在检查过程中所需要补充的饮水量更少,提示该时间点可能为H.pylori感染患者的最佳用药-检查间隔时间,但需进一步多时间点、多中心、大样本的临床试验研究进行论证。

