陕西安康地区IVF-ET人群围产儿出生缺陷影响因素调查研究
刘海英,刘小红,吕 燕,刘 红,刘婉利
(安康市中医医院产科,陕西 安康 725000)
近年来体外受精-胚胎移植(In-vitro fertilization-embryo transfer,IVF-ET)已成为了治疗不孕症的常规手段,据报道显示IVF-ET出生缺陷发生率高于自然受孕者[1-2]。而除了IVF-ET技术本身可能会增加出生缺陷风险外,不孕症患者自身因素(如职业、居住地、文化程度等)也可能诱发出生缺陷[3-4]。已有报道表明,父母亲文化程度、职业、居住地等因素与出生缺陷的发生具有明显相关性,但鲜有报道分析IVF-ET治疗后出生缺陷的发生与上述因素的关系[5-7]。鉴于此,本研究旨在探讨IVF-ET人群围产儿出生缺陷发生情况及影响因素,为临床提供参考。
1 对象与方法
1.1 研究对象 回顾性收集2016年12月至2020年12月陕西安康地区2700例行IVF-ET治疗出生的围产儿的临床资料。病例纳入标准:活产儿及妊娠28周至出生7 d 内发生死胎、死产及因畸形而引产者;产妇居住地位于安康地区。排除标准:亲代存在遗传病病史或属近亲结婚者;先天性感染(如乙肝、梅毒等);拒绝接受调查者(相关调查资料不全)。本研究获我院医学伦理委员会批准。
1.2 调查方法 回顾性分析2700例行IVF-ET治疗出生的围产儿的基本资料,包括父母年龄、职业、文化程度、居住地、是否主动或被动吸烟及孕次、产次、分娩方式、围产儿性别、胎龄、体重。分析IVF-ET出生缺陷发生情况及独立影响因素。出生缺陷均在出生或引产后予以确认,诊断及分类参考国际疾病分类标准(ICD-10)[8]。

2 结 果
2.1 IVF-ET出生缺陷发生情况 2700例围产儿中,有50例出生缺陷,占总数的1.85%,纳为出生缺陷组;其余2650例围产儿未发生出生缺陷,占总数的98.15%,纳为非出生缺陷组。
2.2 影响围产儿出生缺陷发生率的单因素分析 出生缺陷组父母亲年龄≥40岁、父母亲职业为工人、父母亲文化程度为初中及以下、母亲居住地为农村、父亲主动或被动吸烟、围产儿性别为男性、胎龄≤36周所占比例显著高于非出生缺陷组(均P<0.05),见表1。
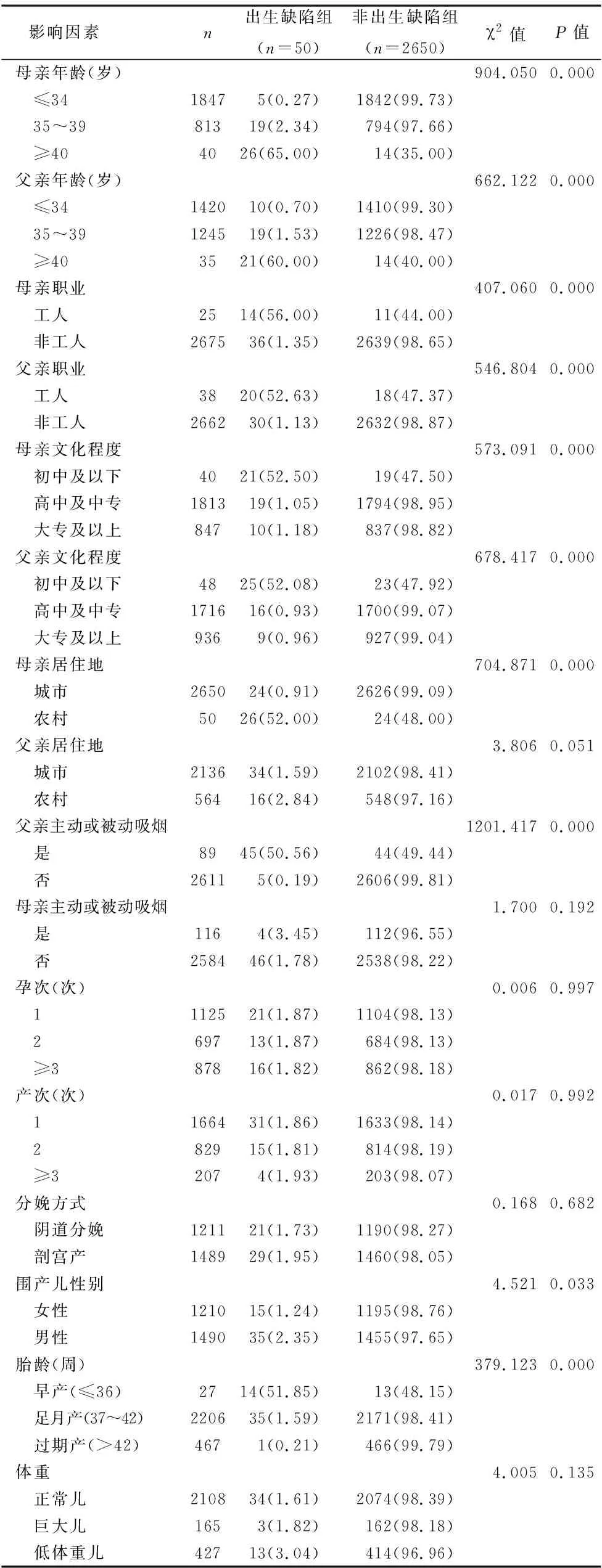
表1 影响围产儿出生缺陷发生率的单因素分析[例(%)]
2.3 影响围产儿出生缺陷发生率的多因素Logistic回归分析 父母年龄和文化程度、母亲职业和居住地、父亲主动或被动吸烟、围产儿性别、胎龄是围产儿出生缺陷的独立危险因素(均P<0.05),见表2。
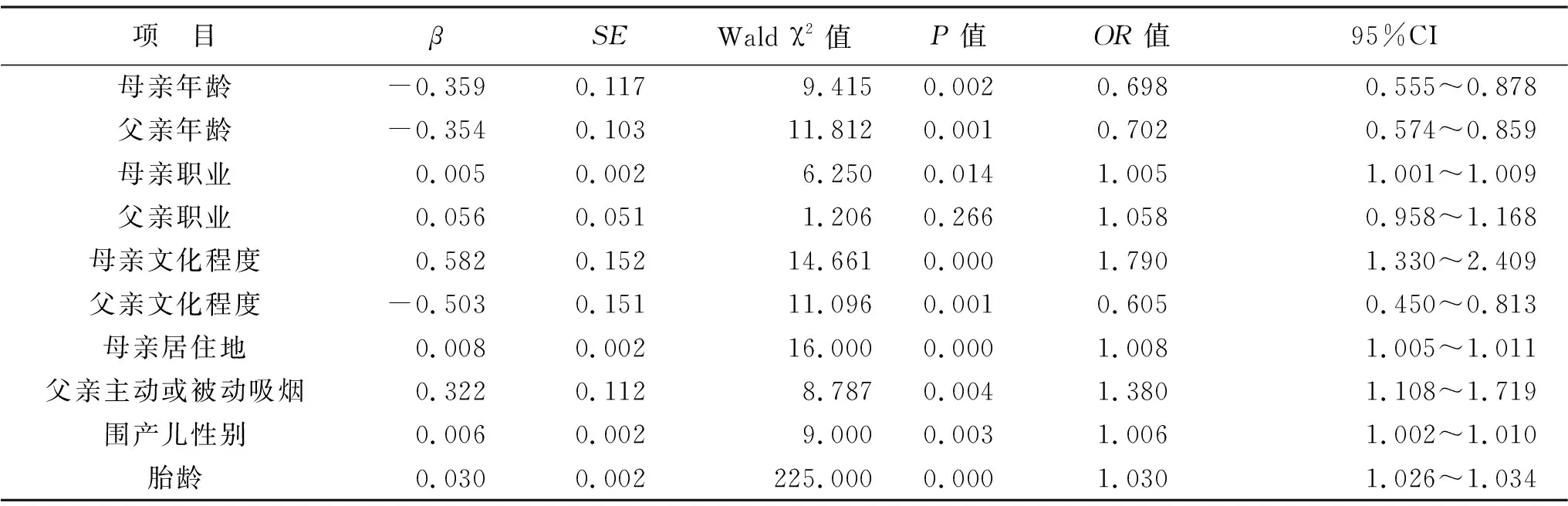
表2 影响围产儿出生缺陷发生率的多因素Logistic回归分析
3 讨 论
据报道,近年来我国围产儿出生缺陷发生率呈逐年增长趋势,而关于IVF-ET技术是否会增加围产儿出生缺陷发病风险仍存在争议,可能与研究对象、随访时间、围产儿出生缺陷判断标准等有关[9-11]。而伴随着随访时间的不断延长,围产儿出生缺陷发生率逐渐升高。Mai等[12]报道妊娠28周至出生7 d内出生缺陷发生率为1.00%~2.20%,而妊娠28周至出生后3年内其发生率高达5.16%。本研究中,随访IVF-ET妊娠28周至出生后7 d,发现围产儿出生缺陷发生率为1.85%,与上述报道结论相似,提示IVF-ET技术可能并不会增加围产儿出生缺陷风险。但目前鲜有报道分析IVF-ET人群围产儿出生缺陷的影响因素,故本研究对此进行初步探讨。
母亲年龄是围产儿出生缺陷的独立危险因素,与李婧等[13]报道结论相似。章玉霜等[14]认为孕妇年龄与出生缺陷呈正比例关系,预示围产儿出生缺陷发生率随着孕妇年龄的增长而逐渐上升。推测原因,可能是由于高龄育龄女性卵巢储备功能衰退,卵子数目减少且质量下降,胚胎染色体异常风险加大,子宫内膜容受性下降,影响胚胎着床;同时,高龄育龄女性机体免疫功能低下,孕早期容易感染各种病毒,致使围产儿出生缺陷发生率增加。此外,本研究中,发现父亲年龄也是围产儿出生缺陷的独立危险因素,推测可能随着男性年龄的不断增加,精子生成过程中可能累积更多DNA损伤,减数分裂过程发生染色体异常风险加大,致使后代发生与染色体异常或基因异常相关疾病的风险更高,最终导致围产儿出生缺陷发生风险增加。
母亲职业是围产儿出生缺陷的独立危险因素,与张立明等[15]报道结论一致。郑莉等[16]认为母亲职业为工人时,围产儿出生缺陷发生比例明显高于其他职业(如农民、经商个体、专业技术等),提示职业是影响围产儿出生缺陷的一个重要因素。推测原因,育龄妇女若职业为工人,在工作中容易接触到各种有毒有害物质(如粉尘、重金属等),可能引起胎儿染色体和解剖结构异常;另外,相较于其他职业,工人职业劳动强度大,工作环境差,劳作时间长,且作息不规律,而育龄妇女精神紧张状态可能会增加多种先天畸形发生风险,如唇裂、心脏畸形、神经管缺陷等。
父母文化程度是围产儿出生缺陷的独立危险因素,与赵娟[17]报道结论一致,这可能与低文化程度的父母优生优育的保健知识缺乏,忽视孕期产检保健工作,且可能接触存在致畸作用的危险因素(如农药、化学制剂、电磁辐射等),致使出生缺陷发生率增加。
母亲居住地是围产儿出生缺陷的独立危险因素,与曹丽丽等[18]研究相符。推测原因,农村地区孕期保健服务缺乏,对优生优育知识的认知程度偏低,未能进行婚前医学检查及孕前保健,且未接受预防出生缺陷知识教育,无法按时进行产前检查;同时,部分农村育龄妇女在日常生活中甚至孕期经常接触各种有毒有害物质,受经济条件及文化程度影响,寻求保健服务的能力及意愿薄弱,致使农村围产儿出生缺陷发生风险较高。
父亲主动或被动吸烟是围产儿出生缺陷的独立危险因素,推测可能与香烟烟雾中含尼古丁、苯并芘等对人体有害的物质,侵入人体内生殖系统会影响精子发育及质量,降低其活动力,且这些有害物质被母体吸收后会损害子宫胎盘屏障结构及功能,或通过胎盘屏障危害胎儿,诱发围产儿出生缺陷。
围产儿性别是围产儿出生缺陷的独立危险因素,与关蔚等[19]报道结论吻合。推测可能原因如下:①男胎儿与女胎儿在生物学和遗传学方面有较大差异,男性胚胎对致畸因素的敏感性可能高于女性;②男性外生殖器官直观便于观察,不易出现外生殖器的畸形遗漏,而女性生殖器官较为隐蔽,可能无法及时识别并统计有无畸形情况;③我国出生人口性别比持续偏离正常范围,男性稍多于女性;④女性染色体核型为纯合子,而男性为杂合子,纯合子表达发病的风险低于杂合子。本研究中,胎龄是围产儿出生缺陷的独立危险因素,与王俊姬等[20]报道相符,推测可能与具有染色体或其他先天性异常的新生儿存在较高的早产风险,而早产儿先天性心脏病等发生风险较高有关,但早产与出生缺陷具体病种之间的关系仍未明确,还需今后深入研究。
综上所述,IVF-ET人群围产儿出生缺陷的发生与父母年龄和文化程度、母亲职业和居住地、父亲吸烟、围产儿性别、胎龄密切相关,临床应加强孕前及产前检查等宣教工作,降低围产儿出生缺陷发生率。

