小骨窗经侧裂岛叶入路血肿清除术治疗基底节高血压脑出血患者的疗效分析
宋金涛
西华县人民医院神经外科,河南 周口 466600
随着人们生活压力增大、生活节奏加快,导致高血压脑出血发病率日渐增高[1-2]。高血压脑出血好发于基底节部位,具有起病急骤等特点,临床多表现为呕吐、恶心,且多伴有昏迷、嗜睡等症状[3]。骨瓣开颅清除术为临床针对基底节高血压脑出血(Hypertensive basal ganglia hemorrhage,HBGH)患者常用治疗手段,具有清除血肿等作用,但对机体创伤较大,术后易导致颅内感染等并发症发生。因此临床应积极寻找安全有效治疗方式,以降低并发症发生风险。基于此本研究选取西华县人民医院收治的78例HBGH患者,旨在探究小骨窗经侧裂岛叶入路血肿清除术治疗效果,报告如下。
1 资料与方法
1.1 一般资料
选取2017年1月—2020年1月西华县人民医院收治的78例HBGH患者,按手术方案不同分2组,各39例。观察组男23例,女16例,年龄45.0~71.5岁,平均年龄(58.19±4.22)岁;脑出血部位:右侧基底节区出血22例,左侧基底节区出血17例;对照组男24例,女15例,年龄46.5~72.5岁,平均年龄(59.01±4.35)岁;脑出血部位:右侧基底节区出血23例,左侧基底节区出血16例。2组基线资料(年龄、性别、脑出血部位)均衡可比(P>0.05)。
1.2 入选标准
(1)纳入标准:经头颅CT、磁共振扫描等检查确诊为HBGH;发病至手术开始时间<6 h;患者家属知情本研究,签署同意书。(2)排除标准:脑动静脉畸形;合并肝、心、肾功能障碍;脑动脉瘤;呼吸衰竭。
1.3 方法
1.3.1 观察组:接受小骨窗经侧裂岛叶入路血肿清除术治疗,全麻,气管插管,作4~5 cm弧形切口于额颞部,骨瓣采用铣刀铣下,形成2.5 cm×3.0 cm小骨窗,并于四周悬吊硬脑膜,以十字型方式切开;于外侧裂蛛网膜上作小切口(显微镜辅助),排放脑脊液;钝性缓慢分离外侧裂处脑组织外粘连蛛网膜及解剖血管外包膜,以湿脑棉保护外侧裂血管,如大脑中动脉、侧裂静脉等;侧裂沟采用显微神经剥离子剥离,充分暴露岛叶,选择表面无血管区进行穿刺,确定血肿腔;以双极电凝烧灼岛叶皮质并切开岛叶,清除血肿,采用生理盐水冲洗血肿腔,确认微小出血部位,彻底止血,确认无活动性出血后,采用创腔贴敷止血纱布缝合硬脑膜,依照颅内压情况选择是否复位骨瓣,关颅。
1.3.2 对照组:接受骨瓣开颅清除术治疗,采用额颞瓣,形成8 cm×10 cm骨窗,清除血肿(直视下),术中依照具体情况,延伸骨窗至额部或顶部,必要时去除骨瓣,扩大修补硬脑膜。2组术后均予以抗感染等药,同时对血压进行控制,并予以常规药物降低颅内压、减轻脑水肿,嘱患者定期复查头颅CT等。
1.4 观察指标
(1)对比两组围术期指标,包括血肿清除率、手术时间、术后自动睁眼时间。(2)以美国国立卫生研究院卒中量表(NIHSS)评分评估术前、术后1个月、3个月两组神经功能改善情况,共42分,分值越低,神经功能受损越轻。(3)以简明健康状况量表(SF-36)评分评估两组术前、术后1个月、3个月生活质量,共100分,分值越低,生活质量越差。(4)对比两组术后1个月并发症发生率,包括颅内感染、再出血等。
1.5 统计学方法
采用SPSS 22.0对数据进行分析,计量资料(围术期指标、NIHSS、SF-36评分)(±s)表示,t检验,计数资料(并发症发生率)n(%)表示,χ2检验,P<0.05表示差异有统计学意义。
2 结果
2.1 围术期指标
同对照组相比,观察组手术时间、术后睁眼时间明显缩短,血肿清除率明显升高(P<0.05),见表1。
表1 两组围术期指标对比(±s)

表1 两组围术期指标对比(±s)
组别观察组(n=39)对照组(n=39)t P手术时间(h)1.82±0.61 3.15±1.03 6.938<0.001血肿清除率(%)91.62±0.77 82.83±2.62 20.102<0.001术后自动睁眼时间(h)4.81±3.62 8.37±2.66 4.949<0.001
2.2 NIHSS、SF-36评分
术前两组NIHSS、SF-36评分对比,无明显差异(P>0.05);术后1个月、3个月两组NIHSS评分较术前明显降低,SF-36评分较术前明显升高,且观察组NIHSS评分低于对照组,SF-36评分高于对照组(P<0.05),见表2。
表2 两组NIHSS、SF-36评分对比(±s) 分
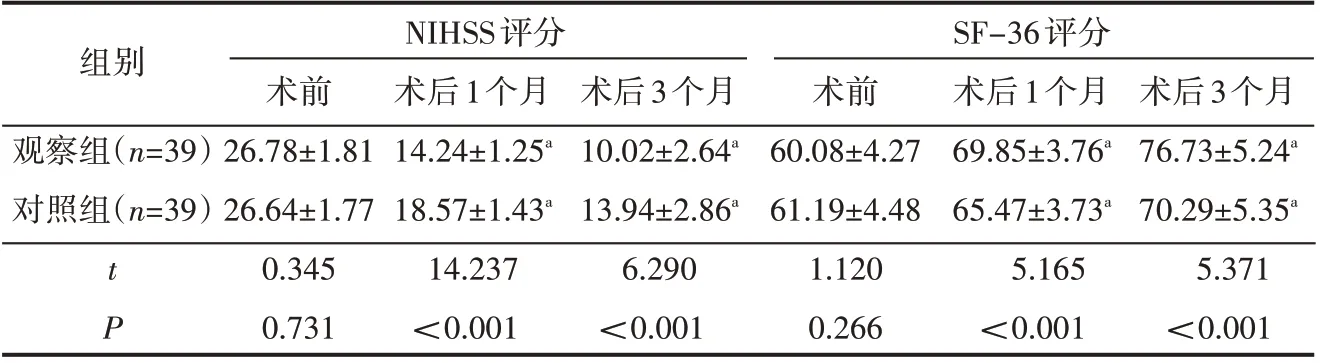
表2 两组NIHSS、SF-36评分对比(±s) 分
注:与同组治疗前对比,a P<0.05
组别观察组(n=39)对照组(n=39)NIHSS评分SF-36评分t P术前26.78±1.81 26.64±1.77 0.345 0.731术后1个月14.24±1.25a 18.57±1.43a 14.237<0.001术后3个月10.02±2.64a 13.94±2.86a 6.290<0.001术前60.08±4.27 61.19±4.48 1.120 0.266术后1个月69.85±3.76a 65.47±3.73a 5.165<0.001术后3个月76.73±5.24a 70.29±5.35a 5.371<0.001
2.3 并发症发生率
术后1个月观察组出现颅内感染1例,再出血1例,并发症总发生率为5.13%(2/39);对照组出现颅内感染7例,再出血3例,并发症总发生率为25.64%(10/39);同对照组相比,观察组并发症总发生率明显降低(χ2=6.303,P=0.012)。
3 讨论
HBGH为临床神经外科疾病,约占高血压脑出血66.7%左右,多由豆纹动脉管壁中弹力纤维断裂所致,其致残、致死率较高,且治愈后患者会留有后遗症,严重危及患者生命安全[4-5]。因此,临床应积极寻找积极有效治疗方式,以降低后遗症发生风险,使患者获得最佳生存机会。
骨瓣开颅清除术为临床针对HBGH患者常用治疗手段,但手术创伤较大。与骨瓣开颅清除术治疗HBGH患者相比,小骨窗经侧裂岛叶入路血肿清除术具有以下几点优势:(1)骨窗仅2.5 cm×3.0 cm,对机体产生创伤较小,有利于术后病情恢复。本研究结果中,观察组术后睁眼时间短于对照组,由此可见,小骨窗经侧裂岛叶入路血肿清除术治疗HBGH患者更能有效促进病情恢复。(2)通过脑组织自然间隙进入血肿腔,可避开脑重要功能区,对脑组织损伤较小,更利于术后神经功能恢复[6]。本研究通过NIHSS评分系统对2组神经功能改善情况进行评估,经对比发现,观察组术后1个月、3个月NIHSS评分低于对照组,提示小骨窗经侧裂岛叶入路血肿清除术治疗HBGH患者更能有效改善神经功能。(3)通过脑组织自然间隙进入血肿腔,手术路径更短,加之显微镜辅助,能快速寻找出血点,对血管断端快速定位并止血,同时,更易分辨血肿边界,进而利于血肿清除、缩短手术时间、降低术后并发症发生风险。本研究结果表明,观察组手术时间短于对照组,血肿清除率高于对照组,术后1个月并发症总发生率5.13%低于对照组25.64%,说明,小骨窗经侧裂岛叶入路血肿清除术治疗HBGH患者在缩短手术时间、提高血肿清除率、减少术后并发症发生风险方面更具优势。此外,本研究通过SF-36评分对2组生活质量进行评估,经对比发现,观察组术后1个月、3个月SF-36评分高于对照组,说明,小骨窗经侧裂岛叶入路血肿清除术治疗HBGH患者在提高其生活质量方面更具优势。但血肿量>70 ml者、颅内压严重升高者不适用于小骨窗经侧裂岛叶入路血肿清除术,因上述类型患者外侧裂分离较困难,易对脑组织在成牵拉性损伤。
综上所述,小骨窗经侧裂岛叶入路血肿清除术治疗HBGH较为便捷,能有效改善患者神经功能,提高血肿清除率,降低术后并发症发生风险,提升患者生活质量,值得临床推广。

