3D打印在复杂胫骨平台骨折治疗中的应用价值
徐勃兴
锦州市中心医院医务处,辽宁 锦州 121000
胫骨平台骨折属于临床常见的骨折类型之一,近年来发病率呈现升高趋势,患者存在不同程度关节面移位和压缩,对膝关节的对合与稳定产生严重的影响,目前临床主要采取手术治疗,但是在患者中存在个体化差异以及接骨板规格型号等影响容易造成钢板同骨面不匹配,会导致手术后效果不一,部分患者可能出现并发症,对患者生活质量和身心健康产生影响[1]。传统的手术过程中术前主要采取CT了解骨折程度,缺乏对骨折的整体认识,对于医生的临床经验要求较高,近年来随着现代计算机技术飞速发展3D打印技术可以实现对骨折三维造图获取直观模拟手术过程,能够更精确的对骨折手术治疗进行指导,但是目前临床对于3D打印技术应用在胫骨平台骨折中的报道相对少见[2]。本研究观察了3D打印技术在复杂胫骨平台骨折患者手术治疗效果,以期为临床提供指导和依据,研究如下。
1 资料与方法
1.1 一般资料
选取2015年1月—2018年1月锦州市中心医院拟实施手术治疗的复杂胫骨平台骨折患者60例作为研究对象,采用随机数字表分为3D组和常规组各30例。
3D组,年龄22~63岁,平均年龄(44.4±12.5)岁,男18例、女12例,依据Schazker分型标准:Ⅳ型13例、Ⅴ型10例、Ⅵ型7例;CT分型:双柱18例、三柱12例。常规组,年龄19~58岁,平均年龄(42.0±13.8)岁,男20例、女10例,依据Schazker分型标准:Ⅳ型15例、Ⅴ型8例、Ⅵ型7例;CT分型:双柱19例、三柱11例。3D组和常规组的年龄、性别、CT分型、Schazker分型资料比较,均衡可比(P>0.05)。
1.2 纳入标准
(1)患者具有明确的外伤病史,入院后经查体、X线及CT检查确诊;(2)Schazker分型标准:Ⅳ型、Ⅴ型、Ⅵ型,CT分型:双柱、三柱;(3)患者年龄19~65岁以内;(4)手术前与患者签署相关知情同意书;(5)研究方案经医学伦理委员会批准后实施。
1.3 排除标准
(1)近3个月具有糖皮质激素、免疫抑制剂使用史;(2)伴有严重的骨代谢、骨质疏松性疾病;(3)伴有大片组织缺损、大血管损伤、神经损伤的患者;(4)甲状腺功能疾病;(5)伴有骨结核、骨肿瘤。
1.4 手术方法
常规组:采取常规手术方法,对患者进行术前X线或者CT扫描检查,制定手术方案开展手术。
3D组:采取三维重建建立3D打印模型,对骨折部位进行CT扫描,通过Minics开展三维重建,利用3D打印机按照1:1对骨折模型进行打印,确认骨折分型后在模型上进行模拟手术,选取最佳复位,对模拟过程中血管、神经走行以及位置关系进行记录,同时对骨折固定需要的材料规格、位置、螺钉长度以及方向确定治疗方案。
两组患者按照骨折类型开展手术,全麻满意后患者取平卧位,选取合适手术入路根据术前设计完成复位,置入接骨板,使用螺钉进行固定。术后给予常规康复训练。
1.5 观察指标
记录对比两组的平均手术时间、手术过程中的X线透视时间、手术中平均出血量、手术的解剖复位率、患者平均住院时间、术后6个月膝关节功能、手术并发症。
膝关节功能评估采用Rasmussen评分标准法,该方法主要包括主观评价及放射学评价部分:(1)主观评价分:疼痛程度(6分)、患者的行走能力(6分),骨科医生对患者进行查体评价:膝关节稳定性、膝关节活动度、伸膝关节三个项目均为6分;评分越高患者的膝关节功能越好。(2)放射学评价评分:主要包括髁部变宽、成角畸形、关节面塌陷三个项目,每个项目最高6分;最高18分,评分越高功能越好。
1.6 统计学方法
2 结果
2.1 3D组和常规组的手术指标比较
3D组的手术时间、术中透视时间、术中出血量、住院时间显著低于常规组(P<0.05),3D组的解剖复位率高于常规组(P<0.05),见表1。
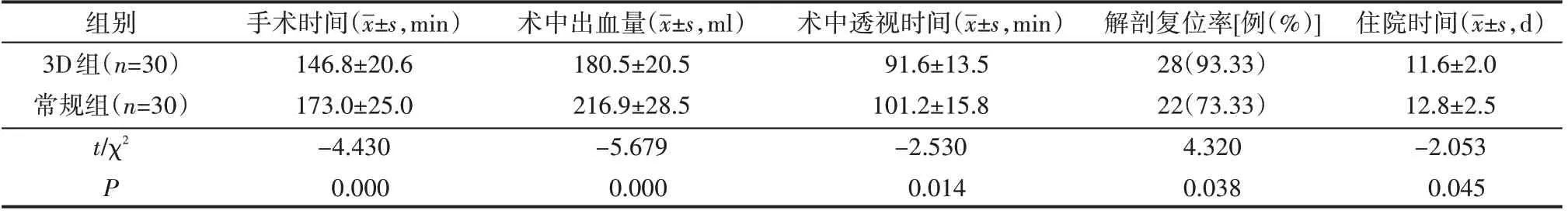
表1 3D组和常规组的手术指标比较
2.2 3D组和常规组的术后6个月的膝关节功能对比
术后6个月,3D组的疼痛、行走能力、关节稳定性、伸膝关节、膝关节活动度、髁部变宽、关节面塌陷、成角畸形评分及主观评分总分、放射学评分总分均高于常规组(P<0.05),见表2、表3。
表2 3D组和常规组的术后6个月的膝关节功能主观评分对比(±s) 分

表2 3D组和常规组的术后6个月的膝关节功能主观评分对比(±s) 分
组别3D组(n=30)常规组(n=30)t P疼痛5.42±0.52 5.00±0.65 2.764 0.008行走能力5.27±0.71 4.84±0.66 2.430 0.018关节稳定性5.31±0.53 4.80±0.60 3.489 0.001伸膝关节5.27±0.59 4.88±0.62 2.496 0.015膝关节活动度5.02±0.51 4.64±0.55 2.775 0.007总分26.29±3.15 19.16±2.94 9.063 0.000
表3 3D组和常规组的术后6个月的膝关节功能放射学评分对比(±s) 分

表3 3D组和常规组的术后6个月的膝关节功能放射学评分对比(±s) 分
组别3D组(n=30)常规组(n=30)t P髁部变宽5.13±0.76 4.76±0.62 2.066 0.043关节面塌陷5.14±0.52 4.69±0.60 3.104 0.003成角畸形4.95±0.61 4.55±0.57 2.624 0.011总分15.22±1.64 14.00±1.80 2.744 0.008
2.3 3D组和常规组的手术并发症率对比
3D组(6.67%)和常规组(13.33%)的手术并发症率差异无统计学意义(t=0.741,P>0.05)。
3 讨论
胫骨平台骨折属于临床常见的关节内骨折,在创伤骨科中的发病率较高,一般女性多于男性,本病一般是坠落伤、车祸伤、撞击伤等直接或者间接暴力作用在胫骨平台超出了骨质承受能力引发的骨质断裂[3]。人体的胫骨近端骨质与软组织解剖关系极为复杂,这造成了胫骨平台骨折类型不一,多数暴力外伤会导致骨折发生后移,同时软组织损伤极为严重,甚至出现膝关节脱位,因此骨折极不稳定,并发症较多[4]。临床将Schatzker V、VI型胫骨平台骨折定义为复杂胫骨平台骨折,由于胫骨平台外侧的骨质密度较低,外力作用时外侧平台极可能出现劈裂或者塌陷,内侧平台骨折发生后则由于具有内侧副韧带容易导致韧带挫裂伤甚至断裂,均病情极为复杂,临床处理较为困难[5]。目前临床针对复杂胫骨平台骨折主要采取手术治疗,目的是恢复关节面平整,确保关节稳定性以及正常活动功能,手术入路和减少并发症发生对于骨折手术至关重要[6]。近年来在复杂胫骨平台骨折患者手术中由于切口选择不合适以及手术过程中过多软组织暴露等会造成皮肤缺血性坏死以及骨同内固定物外露等情况,对患者术后恢复产生严重的影响,尤其是后期出现关节僵硬、创伤性关节炎等后遗症发生均会对患者膝关节功能造成障碍[7]。
目前随着计算机技术和医疗器械的飞速发展人们认识到人工假体一方面应具备良好的生物相容性,弹性模量要接近人体手部皮质骨与密度,目前使用的多为金属材料,而且在制造过程中要根据材料的性能进行假体部件的设计,提供更好的强度、耐磨损以及质量轻的假体[8]。近年来随着现代人对于治疗期望的不断提升,现代技术的发展3D打印技术在医学领域广泛开展应用,通过3D技术制作模型可以快速将假体模型进行制作,同时开展术前模拟、术中指导,广泛的在临床开展应用[9]。3D打印技术在复杂胫骨平台骨折中应用一方面可以利用骨折实体模型建立,直观了解骨折内部情况,提升了手术医师对于骨折整体认知,术前可以在模型进行手术方案演练,对手术入路和暴露范围进行联系,缩短了手术时间并减少由于手术时间延长带来的副损伤[10];另一方面3D打印技术可以辅助医师选取更为合适的钢板,同时对固定位置进行模拟,减少了由于钢板置入引发患者不舒适感可以最大程度实现个体化、精准化的治疗,实现了手指关节置换的“私人定制”,拉近了和患者及家属之间沟通的距离[11]。此外该方法能够缩短临床医师学习曲线,传统的练习过程主要依靠高年资医师带教,通过CT等了解骨折情况,术中协助上级医师完成手术,但是学习过程十分漫长,通过3D打印技术能够利用模型演练加深医师对骨折认识程度,可以自己实际操作练习,有助于医师提升自身能力[12]。
本研究显示,采取3D打印技术在复杂胫骨平台骨折患者手术治疗中可以缩短手术时间和住院时间,提升解剖复位效果。采取3D打印技术在复杂胫骨平台骨折患者手术治疗中能够提升患者膝关节功能。3D组和常规组的手术并发症率差异无统计学意义,说明两种方案应用在胫骨平台骨折手术中安全可靠,3D打印技术不会增加手术并发症发生。本研究优势在于证实了3D打印技术应用在胫骨平台骨折中的效果,为临床寻求更为合理可靠的治疗方案奠定了基础,但是本研究纳入患者数量有限,随访时间短,因此还需扩充样本量、长期随访深入研究。
综上所述,3D打印技术在复杂胫骨平台骨折患者手术治疗中的应用对于缩短手术时间、减小手术创伤、提高复位效果及术后膝关节功能具有重要价值。

