耳塞和眼罩对重症监护室病人谵妄和睡眠质量的影响
蔡燕清,吴彩雯,张 燊,严明芳
睡眠障碍是重症监护室(ICU)病人最常见的症状之一,超过50%病人出现昼夜节律严重异常,ICU睡眠障碍延迟ICU住院时间、增加谵妄发生率及死亡率[1]。ICU谵妄是由大脑的认知障碍引起,临床主要表现为病情反复波动,注意力无法集中,思维混乱,意识改变。由于评估工具的不同,ICU谵妄的发病率为20%~80%[2-3]。ICU谵妄对病人的负面影响近期才被重视,可增加死亡率、延长机械通气和住院时间、加重病人的经济负担[4],即使出院6个月后认知功能仍然受损,因此被称为ICU第六生命体征。国际科学学会推荐常规监测ICU病人的谵妄,并建议采用非药物治疗(早期活动和康复,改善睡眠质量)进行防治[5]。
本研究探讨夜间使用耳塞和眼罩对ICU病人谵妄和睡眠质量的效果影响。
1 资料与方法
1.1 一般资料 选取2019年4月—2019年12月福建省肿瘤医院ICU诊治的综合重症病人为研究对象。纳入标准:①年龄18~75岁;②预计ICU住院时间≥3 d;③格拉斯哥评分≥10分;④病人知情,配合良好。排除标准:①ICU住院期间死亡;②既往有睡眠障碍、焦虑、抑郁等情感障碍;③严重听力减弱或失明;④癌症终末期;⑤中枢神经损伤(比如颅脑手术或外伤)。共有114例病人符合纳入标准,按随机数字表法分为对照组和试验组,每组57例。进入ICU 24 h内对病人常规按照急性生理学和慢性健康状况评分系统Ⅱ(Acute Physiology and Chronic Health Evaluation Ⅱ,APACHE Ⅱ)对病人机能状况进行评价。两组病人年龄、性别、文化程度、体质指数(BMI)、婚姻状况、高血压、糖尿病、APACHE Ⅱ评分、全身炎症反应综合征(systemic inflammatory response syndrome,SIRS)、镇静药物使用等一般资料比较差异无统计学意义(P>0.05),具有可比性。见表1。
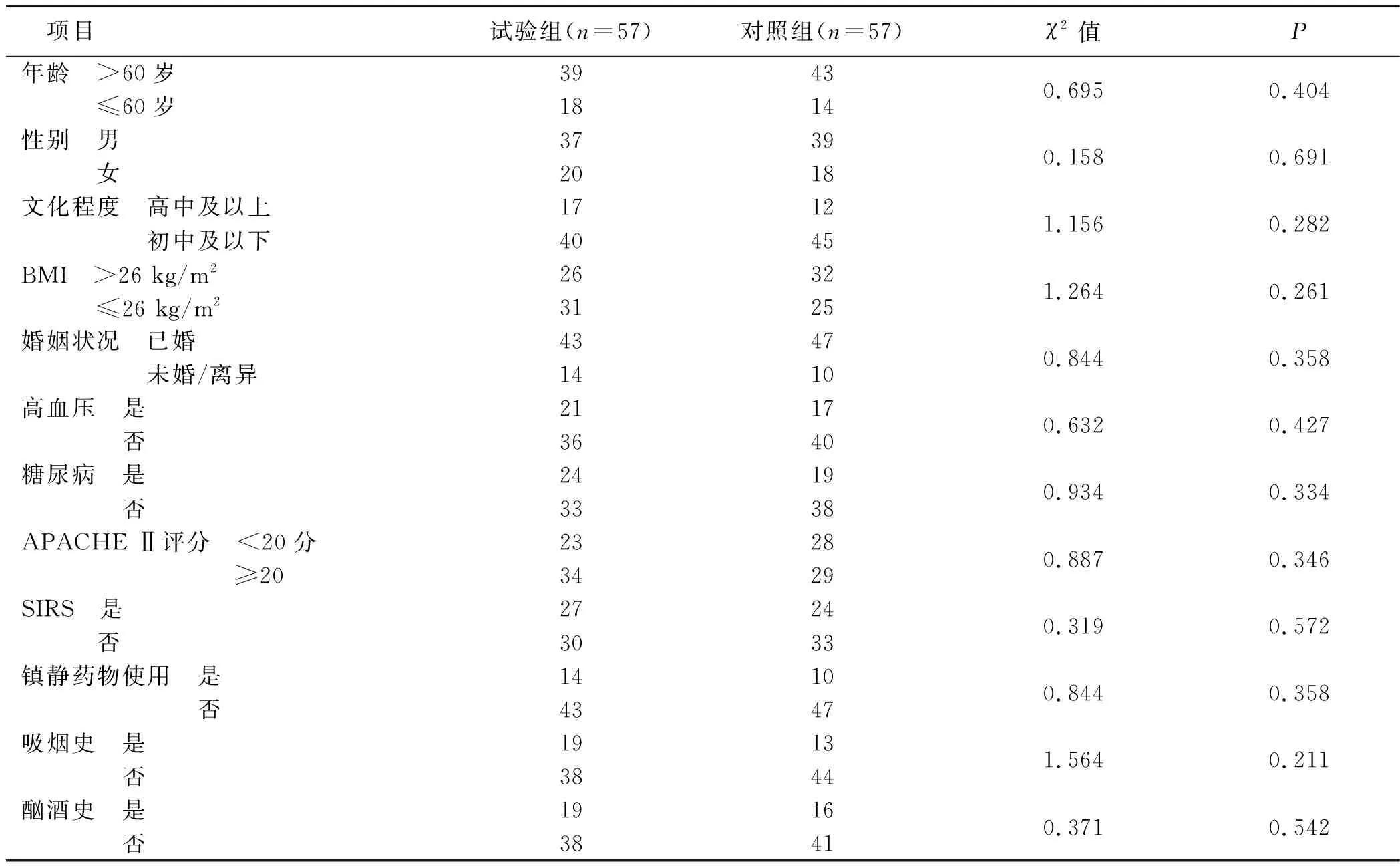
表1 两组病人一般资料比较 单位:例
1.2 干预方法 对照组病人给予常规护理:密切监测病人生命体征,定时给病人翻身,对易受压的皮肤使用透明敷贴,定期给病人进行身体清洁,保持床单整洁,妥善固定引流管等护理。试验组在常规护理基础上夜间使用耳塞和眼罩。选用柔软舒适耳塞,具备隔音降噪功能,可将周围环境的声音降低至33 dB以下。选用深色超柔绒布的眼罩,要求通气性良好。由夜班护士根据病人家庭睡眠习惯佩戴耳塞和眼罩,佩戴时松紧合适,次日08:00摘除。如有特殊情况允许摘下耳塞和眼罩进行交流,但摘下时间少于10 min。如果病人不习惯耳塞及眼罩,可以通知护士停止干预。
1.3 评价指标
1.3.1 睡眠情况 所有病人每天20:00由夜班护士协助病人佩戴小米智能手环,于次日08:00摘除。手环使用加速度传感器记录睡眠状态,并通过蓝牙将收集的资料发送至手机。多导睡眠监测是诊断睡眠障碍的金标准,但设备昂贵,操作较复杂。先前研究表明手环与多导睡眠监测仪在采集总睡眠时间、清醒时间、浅睡眠时间、深睡眠时间无明显差异,且具有经济、方便、不影响病人睡眠等优点[6]。
1.3.2 谵妄情况 采用ICU意识模糊评估法(Confusion Assessment Method for the Intensive Care Unit,CAM-ICU)评价病人的谵妄情况。该量表灵敏度为95%,特异性为89%,是ICU谵妄筛查的金标准[7]。评估内容包括意识状态的急性改变或反复波动(特征1)、注意力缺损(特征2)、意识清晰度改变(特征3)、思维紊乱(特征4),特征1和特征2均为阳性,加上特征3或特征4阳性表示谵妄阳性。每个护理班次(每隔12 h)进行1次评估。
1.3.3 其他 对两组病人ICU住院时间进行统计。
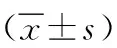
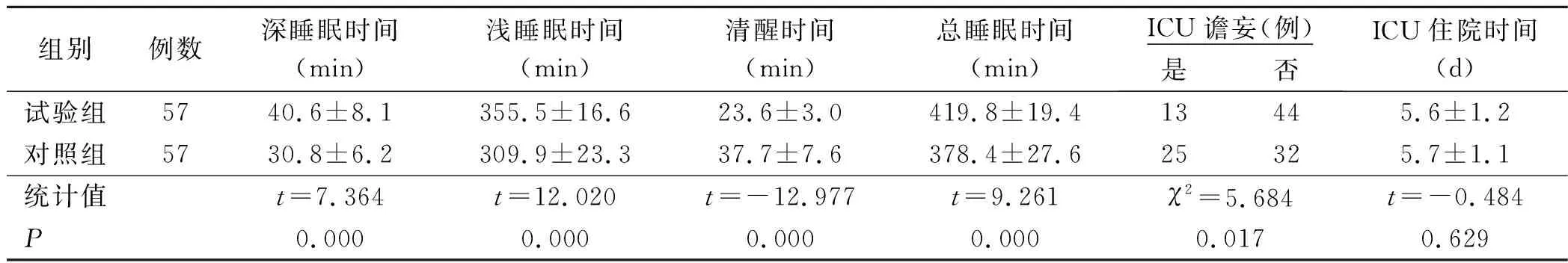
表2 两组病人干预后的结局比较
2 结果
3 讨论
睡眠是人的基本生理需求之一,受到昼夜节律和睡眠内稳态机制共同调节,主生物钟位于下丘脑视交叉上核。生物钟设定了睡眠-觉醒周期,几乎所有生物昼夜节律是以24 h为周期。睡眠-觉醒周期往往容易受到环境刺激,在没有亮/暗周期的灯光环境中,睡眠-觉醒周期很容易被打乱[8]。一项ICU病人睡眠质量的荟萃分析发现,噪声是睡眠障碍的最重要因素,其中最令人不安的噪声源是医护人员的交谈和仪器设备警报,尤其是频率较高的噪声[9]。由于ICU灯光持续刺激、过多噪声、医源性干扰(比如时常监测生命体征、治疗操作)以及病人对病情及陌生环境的恐慌,让病人的生理和心理受到创伤,造成病人睡眠质量差,在ICU病人中浅睡眠占整个睡眠时间90%左右,深度睡眠为≤13%,而健康人深睡眠约为25%[10]。睡眠不佳影响病人免疫力、代谢紊乱、心血管刺激,引起心理的不安甚至谵妄,从而造成病人血压升高、炎症加重、延长疾病康复。镇静剂的使用可增加总睡眠时间,然而不会增加深睡眠时间[11-12]。有证据表明,最大限度地采取非药物干预措施可明显改善ICU病人的睡眠质量[1,13]。本研究试验组病人总睡眠时间、深睡眠时间、浅睡眠时间长于对照组,清醒时间短于对照组。佩戴耳塞可有效降低环境中噪声的干扰,佩戴眼罩减少灯光刺激,增加褪黑素的合成,因此可以有效改善ICU病人的睡眠质量。
ICU谵妄是一种急性意识和认知功能障碍,ICU病人因镇静、镇痛、代谢紊乱、缺氧、全身血流动力学不稳定及神经病变等,容易发生谵妄,且陌生而嘈杂的环境加重意识障碍的症状[14]。在短期内谵妄病人的机械通气时间和ICU住院时间明显延长,住院病死率增加2倍以上。从长期来看,在出院后6个月病死率也升高,且伴有长期的认知障碍[15]。谵妄的发病机制尚未完全清楚,美国ICU病人疼痛、躁动和谵妄临床实践指南没有推荐任何药物可进行有效预防及治疗[16]。目前非药物治疗防治谵妄得到广泛的研究,通过频繁评估病人意识水平有利于及时发现、早期主动或被动活动和优化睡眠(限制噪声和放松方式)为病人创造最佳有力的环境因素,尽可能减少外界刺激,从而减少ICU谵妄的发生[17]。环境因素(噪声、光线及护理干预)在谵妄的发生发展中起重要作用,中国成人 ICU 镇痛和镇静治疗指南也指出:睡眠不佳是ICU谵妄的危险因素之一,改善睡眠的时间及质量有助于降低谵妄的发生率[18]。Litton等[19]将9项研究进行荟萃分析显示夜间佩戴耳塞可降低ICU病人谵妄发生率。Kamdar等[20]将300例ICU病人进行随机对照研究发现通过降低夜间噪声,可使ICU谵妄发生率减少一半,并且改善睡眠质量。本研究中佩戴耳塞及眼罩通过促进病人正常的昼夜节律,可降低谵妄发生率。
临床上除了耳塞和眼罩干预措施外,也可采取其他措施(包括夜间关闭病房的门,以减少护士站内交谈有关的噪声;夜间调暗灯光;最大限度地减少对病人不必要的干扰;及时解决设备老化发出的声音)将ICU转变为最佳康复环境,让病人尽可能处于自然的最佳状态,以便进行治疗,促进病人身心和谐。
ICU谵妄是一种常见、严重的急性脑功能障碍,且具有长期严重后果。使用耳塞和眼罩是改善睡眠的非药物干预措施,是有效、经济、实用及可行的,可作为常规ICU护理的一部分。本研究不足之处:纳入研究对象例数较少,今后需要进行更大样本量研究;未对病人进行长期随访跟踪,无法判断佩戴耳塞和眼罩的长期疗效。

