腰椎横突极外侧穿刺治疗老年骨质疏松性腰椎压缩骨折
朱文潇,崔宏勋,赵庆安,李宏九,王雷
[河南省洛阳正骨医院(河南省骨科医院)脊柱外科,河南 郑州450000]
目前经皮穿刺椎体成形术(percutaneous vertebroplasty,PVP)已经成为老年骨质疏松性椎体压缩骨折的重要治疗方法而被临床广泛应用[1]。相关研究显示,无论单侧或者双侧穿刺均能达到快速缓解疼痛、患者早期下床活动、缩短患者卧床时间及提高患者生活质量等优点[2]。由于传统双侧穿刺手术操作时间、放射暴露时间较长,患者花费较高等原因,越来越多学者倾向于单侧入路。本研究选取2017 年4 月至2019 年3 月河南省洛阳正骨医院老年性骨质疏松腰椎压缩性骨折患者48 例(55 椎),采用经腰椎横突极外侧单侧穿刺入路完成PVP 并取得满意疗效,现报道如下。
1 资料与方法
1.1 一般资料
选取2017 年4 月至2019 年3 月河南省洛阳正骨医院老年骨质疏松性腰椎体压缩性骨折患者48 例,其中女31 例,男17 例;年龄60~96 岁,平均(69.57±6.2)岁;病程1 d 至3 个月,平均(5.87±0.65)d。41 例患者为单一椎体骨折,7 例为两椎体骨折,其中腰1 椎体42 椎、腰2 椎体7 椎,其他腰椎6 椎。15 例患者没有明确外伤史,7 例自诉家务后出现疼痛不适,26 例有明确外伤史。
1.2 纳入标准
①所有患者均无脊髓及神经根受损症状。主诉可见下腰椎疼痛,尤以体位转换时疼痛明显,查体见伤椎或周围压痛、叩击痛。②术前常规行腰椎DR、CT、MRI 及骨密度检查,DR 示伤椎椎体有或者无楔形改变,骨密度提示总T 值≤-2.5。CT 提示压缩性骨折改变,MRI 检查显示抑脂像显示为高信号,可判断为新鲜骨折,或新鲜与陈旧骨折夹杂,且影像学资料与临床表现相符。③CT示椎体后壁无明显破损,椎体高度压缩<1/4。④所有患者无严重心肺功能障碍及其他重要器官疾病,术前检查无明显凝血功能障碍,无全身和局部活动性感染。
1.3 椎体成形工具
椎体成形系统由山东龙冠公司提供,生产许可证号:鲁食药监械生产许21100063 号;注册证号:国食药监械(准)字2104 第3100544 号;批号:鲁药管械(试)字2002 第2040120 号。丙烯酸树脂骨水泥粉末和液体由意大利进口,术前冷藏后按聚合体20 g+单体10 mL 调制使用。
1.4 治疗方法
患者俯卧,分别在腋下及髂部垫软枕,胸腹部悬空,调整C 臂或G 臂透视机至伤椎上下终板分别成单边影,双侧椎弓根形状对称,和棘突间距相同。用定位板或克氏针置于腰背部伤椎平面及棘突旁开约2 指处的皮肤,透视定位,并用标记笔在拟穿针侧画出伤椎的椎弓根和横突体表投影,并根据术前影像学测量结果,皮肤进针处作标记。然后常规消毒、铺巾,进针点局部浸润麻醉,尖刀片切开约0.3 mm 皮肤,骨穿针穿刺,当针尖触及伤椎横突时,向内侧平移针尖感受至小关节与横突交接凹陷处距离,按照术前规划位置进针,依术前影像测量设计头向及横向外展角度穿刺,当针尖直接到达椎体中后1/3 交界时,抽出针芯,骨钻扩大穿刺通道直至椎体前壁,并注意避开前缘骨皮质断裂处。然后取出骨钻,将骨水泥推注器置入通道内直至轻触至椎体前壁皮质,先少推注约1~2 mL 显影糊状骨水泥后,边灌注边退推注器,透视下观察弥散情况,待灌注量约3~6 mL 且透视下见“云朵”状骨水泥影扩散接近椎体后壁时,立即停止注射,置入针芯,顺逆时针各旋转数圈后拔出穿刺装置(见图1)。压迫止血,消毒后加压包扎,术中注意监测病人生命体征及双下肢感觉、运动情况,术后俯卧5~10 min,待体外骨水泥发热、变硬后,嘱病人翻身、返回病房。术后常规行心电监护、吸氧3 h,抗感染治疗,卧床休息4~6 h,手术当晚可在辅助下下床大小便,第二天可在腰围保护下下床活动。术后24 h 指导患者坚持腰背肌功能锻炼。

图1 穿刺治疗过程
1.5 观察指标
运用视觉模拟评分法(Visual Analogue Scale,VAS)及 Oswestry 功能障碍指数(Oswestry disability index,ODI)评价T1(术前1 d)、T2(术后3 d)、T3(术后1 个月)、T4(术后3 个月)时间点患者疼痛程度及功能差异,以此评估手术效果。
1.6 统计学方法
数据分析使用SPSS 22.0 软件。计量资料以均数±标准差()表示,各观察指标行组内配对t检验。P<0.05 为差异有统计学意义。
2 结果
2.1 临床情况
所有患者均顺利完成手术,骨水泥均到达椎体前1/3 并弥散至对侧,伤椎内骨水泥填充满意,无血管神经损伤,无肺栓塞、过敏反应及感染等并发症发生。所有患者术后疼痛症状均明显减轻,48 例患者均获得3~12 个月的随访(平均4.7个月)。
2.2 患者手术前后VSA 评分和ODI 指数变化
术后各时间点(T2、T3、T4)VAS 评分和ODI 均较术前(T1)明显下降,差异有统计学意义(P<0.05)。术 后3 d(T2)与术后1 个 月(T3)、术后3 个月(T4)VAS 评分和ODI 比较,差异有统计学意义(P<0.05);术后1 个月(T3)与术后3 个月(T4)VAS 评分和ODI 比较,差异无统计学意义(P>0.05)。见表1。
表1 患者手术前后VSA 评分和ODI 指数变化()

表1 患者手术前后VSA 评分和ODI 指数变化()
注:†与T1 比较,P<0.05。
2.3 患者术后不良反应发生情况
48 例患者中有2 例出现无症状椎管内、后纵韧带前骨水泥少量渗漏,立即停止推注。6 例出现椎体前上方骨皮质破裂处渗漏,5 例出现上终板破裂处渗漏至椎间隙,经暂停推注并后移推注器后继续推注,椎体前缘及上终板处渗漏无增加。术后3 例末次随访出现临近椎体再骨折,给予单侧极外侧入路穿刺PVP 手术治疗后症状缓解。
3 讨论
椎体成形术治疗骨质疏松性腰椎压缩性骨折,近年已经被广大患者及临床医师接受。可以即刻稳定伤椎,有效缓解骨折所致的疼痛,增加伤椎强度,减少卧床时间,而且微创。避免了因传统保守治疗而长期卧床,进而加重骨质疏松、伴发腰背肌肉无力等并发症,影响患者生活质量。
根据三柱理论,椎体前柱是承受纵向压力的主要区域,同时椎体内骨小梁的排列特征亦提示椎体前柱为力学薄弱区。从生物力学角度分析,骨水泥在椎体双侧分布较单侧分布可以获得更好的生物力学性能,骨水泥均匀分布于椎体前2/3 区域内是较为理想的分布状态[3],在临床治疗中,LIEBSCHNER 等[4]证实椎体内双侧对称的骨水泥分布较局限在单侧的骨水泥分布能获得更好的刚度恢复。因此以往的椎体成形术中,为了使骨水泥在椎体内对称,往往需要通过双侧椎弓根建立穿刺通道[5-6],这种入路最大程度避免了神经根和硬脊膜的损伤[7]。但其手术操作时间延长,花费增高,术中骨水泥渗漏的风险及医源性损伤的几率也相应增加。
为了达到最佳治疗效果及降低次均费用,临床中逐渐发展了单侧穿刺技术,经传统的椎弓根骨性通道虽能避免神经根及硬膜囊的损伤,但穿刺针往往无法到达、通过椎体中线,影响骨水泥的分布,进而影响治疗效果。笔者在临床实践中,依据术前影像学检查,规划穿刺位置、角度,将穿刺点外移至椎弓根投影外侧,透视下的“猫眼”外缘以外(见图2),通过腰椎横突进行穿刺,以术前CT 测量角度的外展角度斜行穿过椎弓根外壁,通过部分椎弓根骨性通道进入椎体。在穿刺针进入椎体中后1/3 时,改用骨钻扩大灌注通路,达到、甚至穿越椎体中线至椎体前1/3,在部分骨质疏松严重的患者,无需骨钻应用,以骨水泥推注器穿过通道,轻柔、钝性抵达椎体前壁,当推注器前端触及骨性阻拦时,要立即停下,并透视确认抵达椎体前壁。将拉丝期的骨水泥轻柔推注,利用流动物体遇阻力向后、向侧方返涌的特性,将骨水泥向双侧、后侧推挤散布,达到椎体双侧骨水泥弥散的目的。然后逐渐将推注器边后移边推注,最终达到椎体双侧、前柱及中柱骨水泥弥散,相对均匀受力的目的。
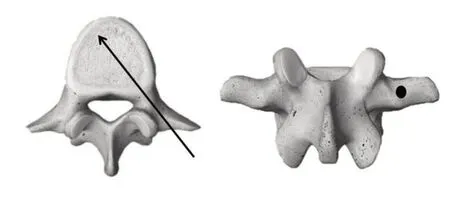
图2 穿刺位置、角度规划
3.1 路径规划及工具选择
在术前规划中,注意通过CT 观察骨小梁及椎体皮质骨骨折线的位置,穿刺通路设计中,一方面注意避开椎体骨皮质外壁折线,防止骨水泥渗漏,另一方面还要使骨水泥弥散于骨小梁骨折区域,起到承载、稳定伤椎的作用。穿刺过程中应胆大、心细。极外侧穿刺技术要求穿刺针通过腰椎横突向前、向内逐层突破,在对部分椎弓根较细、椎弓根角度较直的伤椎进行穿刺时,穿刺针突破横突尚未进入椎弓根骨性通道时会产生落空感,注意结合术前伤椎CT 横断面横突-椎弓根外壁夹角,以及术中穿刺手感分析,避免穿刺角度过小导致针尖沿椎体侧壁向腹腔滑移、损伤血管神经。在椎体内前1/3 用骨钻或推注器扩大通道时,注意要轻柔突破,由于穿刺外展角度较大,可能出现骨钻抵达椎体前侧方骨壁时,标准侧位透视下距前方皮质仍有距离,切忌继续穿刺、破坏前壁完整性。关于穿刺工具的选择,笔者倾向于用胸椎强化工具包进行腰椎强化术,选择较细的骨穿刺针,减少对椎弓根的损伤,同时在用推注器在椎体前1/3 突破松质骨时手感更为清晰。
3.2 骨水泥调制与推注
由于骨水泥单体过多会造成凝固过程中聚合热增加,在髓腔内使骨水泥周围形成坏死层,影响骨水泥在椎体内的把持力。因此必须严格按照比例进行调制(聚合体20 g+单体10 mL),先粉后水,充分搅匀。灌注时,先推入拉丝期骨水泥0.5~1.0 mL,然后透视观察骨水泥是否按照设计沿着骨皮质外壁在椎体内向两侧及向后返涌,如果距离骨折线太近、有渗漏倾向时,利用体内温度较高、体内外骨水泥有聚合速度差这一特点,暂停灌注。观察体外骨水泥接近黏稠时再分次灌注,由于第一次骨水泥封堵了渗漏通道,避免了后续的骨水泥注入时渗漏的发生。椎体前1/3 骨水泥弥散满意后,可以边缓慢退出注射器边进行灌注,注意全程监视,控制推注速度不可过快,分次注射骨水泥。
3.3 骨水泥推注量
关于骨水泥注入量与临床止痛效果的研究目前尚无明确定论,部分研究结论认为骨水泥的注入量与临床止痛效果正相关,而近年的临床研究认为无明显相关性[8-9]。笔者在临床操作中发现,在保证骨水泥有效弥散分布的基础上,3~6 mL 剂量对于临床疼痛等症状缓解效果无明显差异,术中尽可能做到骨水泥在椎体双侧、前中柱分布,椎体上下终板间“顶天立地”。因此为了减少骨水泥渗漏,在术中根据个人经验,保障疗效的前提下,可以小剂量注入骨水泥,一般在3~5 mL 左右即可。
综上所述,在严格掌握适应证的前提下,经术前仔细规划,利用经腰椎横突极外侧单针穿刺及骨水泥“返涌”弥散技术治疗腰椎骨质疏松性压缩骨折安全,有效,创伤小,并发症少,卧床时间短,经济负担小,值得临床推广应用。但同时,由于其对操作医师术前规划及术中操作执行能力要求较高,如何快速有效提高术者的临床经验、操作熟练程度及对骨水泥特性认识值得进一步探索、思考。

