胸段食管癌动态调强IGRT分次摆位误差对剂量学的影响
徐晓捷,雷亚楠,张瑞英,贾雪丽,侯 鹏,李敬霞
在放射治疗过程中,患者治疗时摆位误差的存在会影响照射的精度,使实际治疗的照射中心和计划中心位置有一定的偏差,影响实际照射剂量。图像引导的放射治疗(Image Guided Radiation Therapy,IGRT)是目前较先进的图像引导治疗,能较准确地确定靶区位置,提高放射治疗的精确度[1-2]。锥形束CT(cone beam computed tomography,CBCT)是目前较流行且准确度较高的图像引导方式[3-5]。本研究在治疗前用CBCT在线纠正分次间摆位误差,获取分次间误差,在计划系统中模拟分次误差,观测分次间误差对靶区和周围正常器官的剂量分布的影响,现报道如下。
1 材料与方法
1.1 一般资料2019年4月至2020年1月本院收治的采用CBCT修正摆位误差的胸段食管癌患者31例,其中男20例,女11例;年龄51~87岁,中位年龄70岁;肿瘤长度12~24 cm,中位长度15.5 cm。
1.2 设备Philips大孔径16排CT模拟机,瑞典医科达Infinity加速器,计划系统Monaco 5.11,深圳腾飞宇科技热塑膜,体膜规格560 mm×460 mm×2.4 mm。
1.3 定位及计划设计患者均采用平静呼吸状态下仰卧位,双臂上举双手交叉置于头顶,用热缩体膜固定,配合碳纤维固定架和体位参考金标固定。采用Philips 16排大孔径CT扫描,层厚均为5 mm。定位扫描的图像传到Pinnacle计划系统。主管医生在CT图像上勾画靶区GTV、CTV、PTV。PTV的处方剂量为50~62 Gy,每周5次,每次1.8~2.0 Gy,共25~31次。物理师将画好靶区的CT图像传至Monaco计划系统,在Monaco TPS上按照医生的处方要求制作多个放射治疗计划。
1.4 治疗计划实施将审核通过的最优治疗计划,称为原始计划1,传至加速器Mosaiq系统中执行。首次治疗按照患者体膜上的参考金标及患者体表线进行摆位,前3次及每周3次对患者行CBCT扫描,将图像传至XVI软件与定位重建的DRR图像进行配准。使用自动配准和人工微调相结合,直至结果满意,记录分次间的摆位误差。
1.5 摆位误差分析在XVI软件中采集三维方向的摆位误差,在患者位置上看左正右负,头正脚负,前正后负。根据摆位误差计算系统误差Σ和随机误差δ,系统误差Σ用所有分次间的摆位误差的平均值来表示,随机误差δ用所有摆位误差的标准差来表示[6-7]。摆位数据的正负号代表了患者体位的方向,在本研究中用相对摆位误差的平均值作为模拟计划的射野等中心点。
1.6 治疗计划模拟每位患者在治疗期间至少采集15次CBCT摆位数据,计算其平均摆位误差。在Monaco计划系统中把每位患者IGRT分次间的所有分次的平均摆位误差引入到该患者的原始计划中,把射野等中心移至包含摆位误差的等中心点模拟实际治疗中的放疗计划,其他的所有条件包括射线能量、射野角度、射野形状、机器条数和处方剂量都不变,不重新优化计算,只计算剂量线的空间分布,这样得到的模拟计划和原始计划的照射标准一样,剂量线的改变能够反映出摆位误差引起的靶区剂量和周围正常器官的受照射量的变化,把这个模拟出的计划称作模拟计划2。
1.7 治疗计划评估利用剂量体积直方图(dose volume histogram,DVH)对原始计划1和模拟计划2的肿瘤靶区、周围正常器官的受照剂量进行计量学的统计分析。肿瘤靶区受照量分析指标包括:GTV和PTV的最大剂量(Dmax)、最小剂量(Dmin)、平均剂量(Dmean);PTV的D5%和D95%;PTV的适形度指数CI(conformity index,CI)和均匀性指数(Homogeneity index,HI);周围正常器官的参数包括:双肺的V5、V10、V20、V30、Dmean、Dmax,脊髓的最大剂量Dmax,心脏的V20、V30、V40、Vmean。适形度指数CI=(VT,ref×VT,ref)/(VT×Vref)[8-9],其中Vref、VT,ref分别为95%的参考等剂量线所包围的所有体积和所覆盖的PTV体积,VT为靶区PTV的体积。CI值为0~1,CI值越大说明剂量线的适形度越好,CI=1是最理想的状态。HI值越接近1说明剂量均匀性越好,反之,HI值越大说明靶区的均匀性越差。
1.8 统计方法使用SPSS 23软件进行独立样本t检验,以P<0.05为差异具有统计学意义。
2 结果
2.1 摆位误差31例患者共扫描518组CBCT图像。总的摆位误差x、y、z轴分别为(1.98±1.80)、(4.62±4.02)和(1.52±1.16)mm。以3、5、10和>10 mm为范围统计患者分次间误差频率,见表1。分次间误差分布情况见表2。
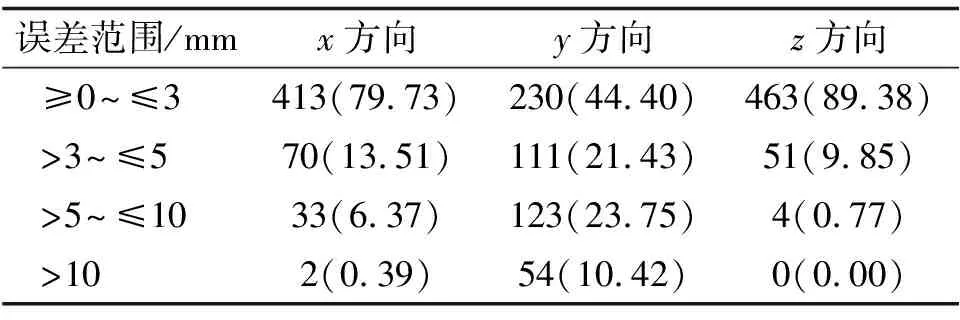
表1 31例食管癌患者三维方向误差频率分布 次(%)
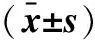
表2 31例食管癌患者不同方向分次间误差mm
2.2 分次间误差对靶区剂量分布的影响摆位误差对GTV受照剂量影响不大,在GTV受照最大剂量(Dmax),最小剂量(Dmin),平均剂量(Dmean)影响都很小。摆位误差使计划靶区PTV的最大剂量Dmax的均值减少了94 cGy(t=0.434,P=0.118)无统计学意义,PTV的D95减少了149 cGy(t=1.213,P=0.227)无统计学意义,PTV的平均剂量Dmean影响不大。两套计划在PTV最小剂量Dmin相差了918 cGy(t=3.283,P=0.044)有统计学意义。原始计划与模拟计划的PTV的适形度指数CI和均匀性指数HI的差异均无统计学意义。见表3。
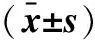
表3 31例患者靶区剂量分布、适形度、均匀性比较
2.3 摆位误差对周围正常器官剂量分布的影响摆位误差的模拟可通过改变射野的中心点位置来实现。摆位误差对左肺、右肺、心脏的各项参数影响不大,且均没有统计学差异,见表4。在原始计划1中所有脊髓的受量均小于4 500 cGy,摆位误差对脊髓的受量影响较大,模拟计划2脊髓的受量有10例超过了4 500 cGy、3例超过5 000 cGy,1例最大剂量达到了5 307.60 cGy的受照剂量。见表4。
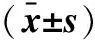
表4 31例患者周围正常器官剂量分布比较
3 讨论
IGRT是当前食管癌放射治疗较先进的技术手段[10]。与常规放疗相比,调强放疗能更精准地做到肿瘤靶区高剂量、危及器官低剂量、射线剂量衰减梯度大[11]。这样的剂量分布特点对摆位精度要求很高,照射位置的精准能提高疗效,降低副反应,提高患者的生存质量。摆位误差会导致实际照射剂量与原始计划剂量分布不一样,导致肿瘤区域的受照剂量不足,而周围正常器官的照射剂量过量。
CBCT可有效减小摆位误差对靶区剂量分布的影响[12-13]。本研究利用CBCT修正胸段食管癌动态调强放疗患者的摆位误差,结果显示y方向及患者头脚方向的摆位误差(4.62±4.02)mm,且有34.17%的摆位误差大于5 mm,y轴的平均摆位误差大于x方向和z方向,这可能和患者体表标记的上下界有关,体表标记的上下界在患者皮肤表面,由于皮肤松弛程度、弹性参数的不同导致头脚方向误差较大[14]。Han等的研究显示图像引导的次数占总治疗次数的60%时,CTV到PTV的外放距离缩小,且每个患者只有10%的治疗其靶区D95的剂量下降超过治疗计划的10%[15]。本研究病例均采用每周3次的CBCT采集频率,经过CBCT修正后实施治疗,所以患者动态调强放射治疗的准确性是可以接受的。
本研究中,模拟计划2是把每个患者的摆位误差平均值通过计划系统模拟实际治疗位置,得到实际治疗时的剂量分布。患者的摆位误差是三维有方向的数据,本研究以患者的相对误差为基础,得到患者实际接受的三维剂量分布。由于每个机器系统存在误差,需要研究该机器的摆位误差,供临床实践参考。本院Infinity加速器x、y和z这3个方向的系统误差分别为0.13、-0.25、-0.92 mm,误差均在允许范围内,结果显示模拟计划2和原始计划1相比,在靶区PTV的适形度CI、均匀性HI、D5、D95、Dmean、Dmax影响均很小,且均无统计学差异,但是PTV受照射的最小剂量减少了918 cGy,且有统计学差异(P=0.04)。脊髓是串行器官,一旦出现放射性脊髓炎将影响患者的生存质量,因此要严格控制脊髓的受照剂量小于4 500 cGy。原始计划1中脊髓受量严格控制在4 500 cGy以内,本院Infinity加速器患者前后方向的系统误差是向患者背部方向,这样就使得患者的脊髓进入靶区高剂量区,模拟计划2中有10例患者脊髓受照剂量超过4 500 cGy,有1例最大剂量达到5 307.60 cGy,摆位误差使脊髓最大剂量点增加的危险性显著增大,且有统计学差异(P=0.00)。
本研究中的摆位数据是分次间治疗实施前的修正误差,经过误差修正的治疗更准确。尚凯等[1]研究食管癌分次内摆位误差对靶区剂量的影响,结果表明CBCT可基本消除摆位误差对靶区剂量的影响,与本研究结果一致。国际辐射单位与测量委员会(international commission on radiation units and measurements,ICRU)24号报告指出,靶区剂量偏离5%就可能使原发灶失控或并发症增加[16]。因此动态调强放疗前,有必要利用kV-CBCT系统进行摆位误差校正,进一步降低摆位误差,提高肿瘤靶区及周围正常器官受照剂量的准确性。脊髓是重要的串行器官,对分次间的摆位误差很敏感,摆位误差可能导致脊髓的实际受照剂量超过最大耐受剂量,在临床中应注意,尽最大可能地降低脊髓的受照剂量。

