RDW-CV、RDW-SD鉴别诊断肝硬化代偿期与失代偿期的临床应用价值
孙蓓蓓,周 强,张 浩
肝硬化(liver cirrhosis, LC)是临床常见的肝脏弥漫性纤维结缔组织增生、肝小叶结构及循环改建导致的慢性进行性肝脏疾病,是消化系统疾病死亡的第二大原因。酒精性肝病是发达国家LC最常见的病因,在中国,乙肝病毒导致的LC占总数的77%。依据疾病进程LC分为代偿期和失代偿期,代偿期患者无明显特异性症状,进展为失代偿期时肝脏损害加重,主要表现为肝功能衰退及门脉高压,可以诱发食管胃底曲张静脉出血、肝性脑病、腹水等一系列并发症。LC失代偿期患者的早期诊断对改善预后及临床诊疗至关重要。
红细胞分布宽度(red blood cell distribution width,RDW)是临床血液学检测常见参数,包括变异系数(RDW-CV)及标准差(RDW-SD),均能描述红细胞体积大小的异质性。RDW-CV来源于红细胞分布宽度标准差与平均红细胞体积相对比值,而RDW-SD则为红细胞体积分布曲线宽度基线以上20%的水平。既往RDW多用于鉴别不同类型贫血,而近年来研究表明它与肝脏疾病进展也密切相关,尤其对于晚期肝病患者预后评估具有潜在的临床应用价值;另据报道,LC患者RDW-CV随Pugh分级上升而升高,可以作为LC患者病情进展的评估指标之一。目前,RDW-SD与LC患者分期之间的关系研究鲜见。该研究从分析不同阶段的LC患者RDW-CV、RDW-SD与肝功能及炎症指标相关性入手,研究RDW-CV和RDW-SD在鉴别诊断LC代偿期与失代偿期方面的临床价值。
1 材料与方法
1.1 病例资料
依据《慢性乙型肝炎防治指南》(2019年版)诊断标准,选择2017—2020年在安徽医科大学第二附属医院住院确诊为LC患者120例,男性81例、女性39例,年龄23~86(54.25 ± 11.51)岁。排除标准:① 合并其他肝炎病毒、巨细胞病毒等病原体感染的患者;② 合并严重心脑血管疾病、血液及呼吸系统疾病等患者;③合并酒精性肝病、自身免疫性肝病、脂肪肝等其他肝脏疾病;④ 肝癌病史;⑤既往肝脾切除患者。根据有无食管胃底曲张静脉出血、肝性脑病、腹水等并发症将LC分为代偿组60例和失代偿组60例。1.2 临床指标检测仪器与试剂
用血细胞分析仪(型号:XE-2100,日本希森美康公司)测定患者外周全血RDW-CV和RDW-SD;特定蛋白分析仪(型号:PA-990,深圳普门科技股份有限公司)检测患者血清C反应蛋白(C-reactive protein,CRP),生化分析仪(型号:Dimension RL Max,德国西门子股份公司)测定患者血清肝功能指标,包括总蛋白(total protein,TP)、白蛋白(albumin,ALB)、总胆红素(total bilirubin,TBIL)、丙氨酸氨基转移酶(alanine aminotransferase,ALT)、天冬氨酸氨基转移酶( aspartate aminotransferase,AST )、碱性磷酸酶(alkaline phosphatase,ALP)和γ-谷氨酰转肽酶(γ-glutamyl transpeptidase,γ-GT),试剂均为原装配套试剂。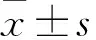
2 结果
2.1 研究对象人口统计学及临床检验指标情况
纳入研究的120例LC患者年龄为23~86岁,其中男81例,女39例,代偿组和失代偿组人口统计学和临床检验指标见表1。其中,代偿组和失代偿组除年龄、性别外,TP、ALB、ALT、AST、DBIL、γ-GT、ALP、RDW-CV、RDW-SD及CRP相比差异有统计学意义(P
<0. 05)。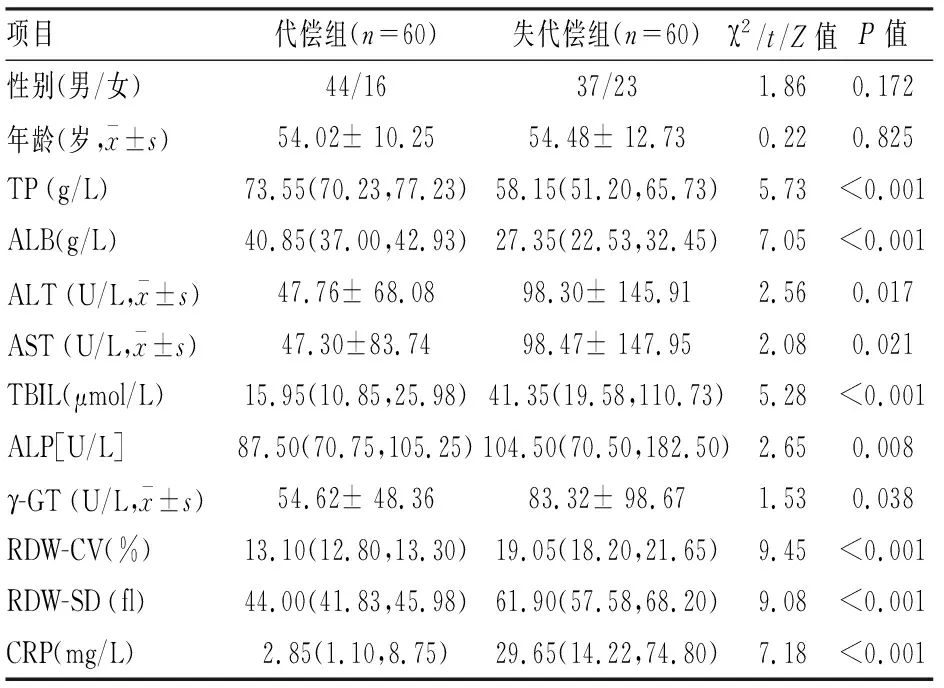
表1 研究对象人口统计学及临床检验指标情况[M(P25,P75)]
2.2 LC失代偿组RDW-CV、RDW-SD与代偿组比较
与代偿组比较,失代偿组RDW-CV、RDW-SD有不同程度的升高,差异有统计学意义(P
<0.05,P
<0.001)。见图1。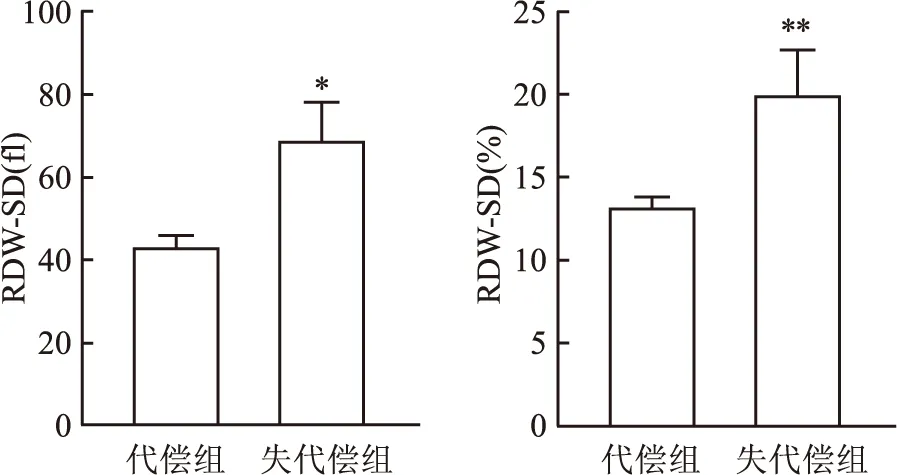
图1 代偿组与失代偿组RDW-CV、RDW-SD变化
2.3 LC代偿组、失代偿组RDW-CV、RDW-SD与肝功能指标相关性
代偿组患者RDW-SD与TP呈负相关,与γ-GT呈正相关;RDW-CV与TP呈负相关,而与其他指标均无统计学相关性。失代偿组患者RDW-SD与ALB呈负相关,而与TP、ALT、AST、TBIL呈正相关;RDW-CV与TP、ALT、TBIL呈正相关,而与其它指标无相关性,见表2。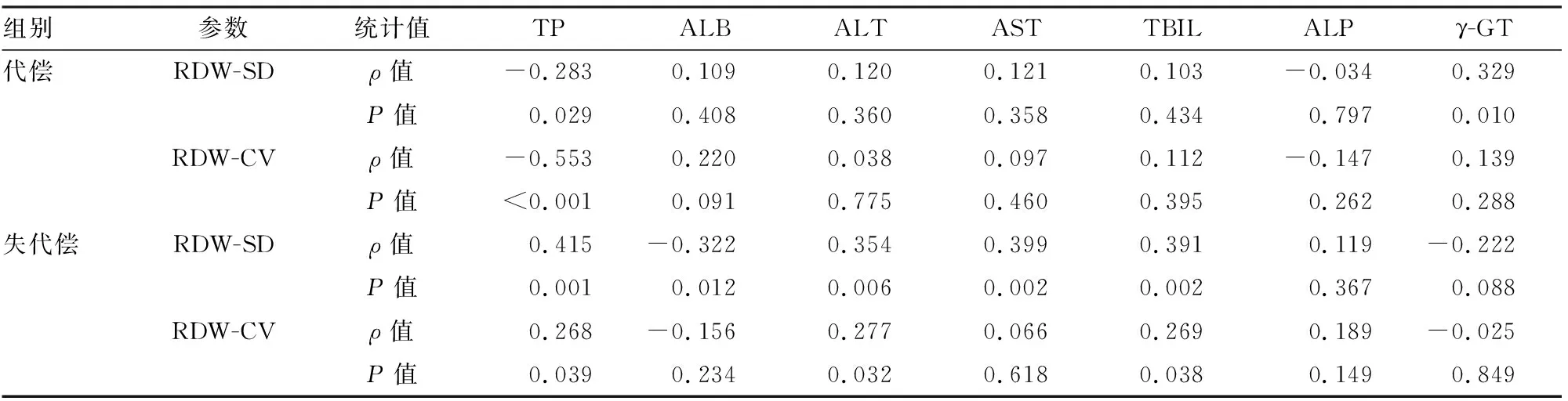
表2 两组患者RDW-CV、RDW-SD与肝功能指标相关性
2.4 失代偿组RDW-CV、RDW-SD与CRP相关性
进一步分析LC失代偿组患者RDW-CV、RDW-SD与系统性炎症指标CRP的关系,结果显示RDW-CV与CRP无相关性(ρ
=-0.032,P
=0.809),而RDW-SD与CRP呈正相关(ρ
=0.281,P
=0.03)。2.5 RDW-CV、RDW-SD对失代偿组诊断价值的评估
ROC曲线比较RDW-CV、RDW-SD在失代偿组的临床诊断价值,如图2所示,RDW-CV的AUC为0.648,95%CI
为0.545~0.751,特异性为61.67%,敏感性为78.33%;RDW-SD的AUC为0.788,95%CI
为0.699~0.878,特异性为76.67%,敏感性为81.67%。RDW-SD的AUC大于RDW-CV的,差异有统计学意义(Z
=2.162,P
<0.05)。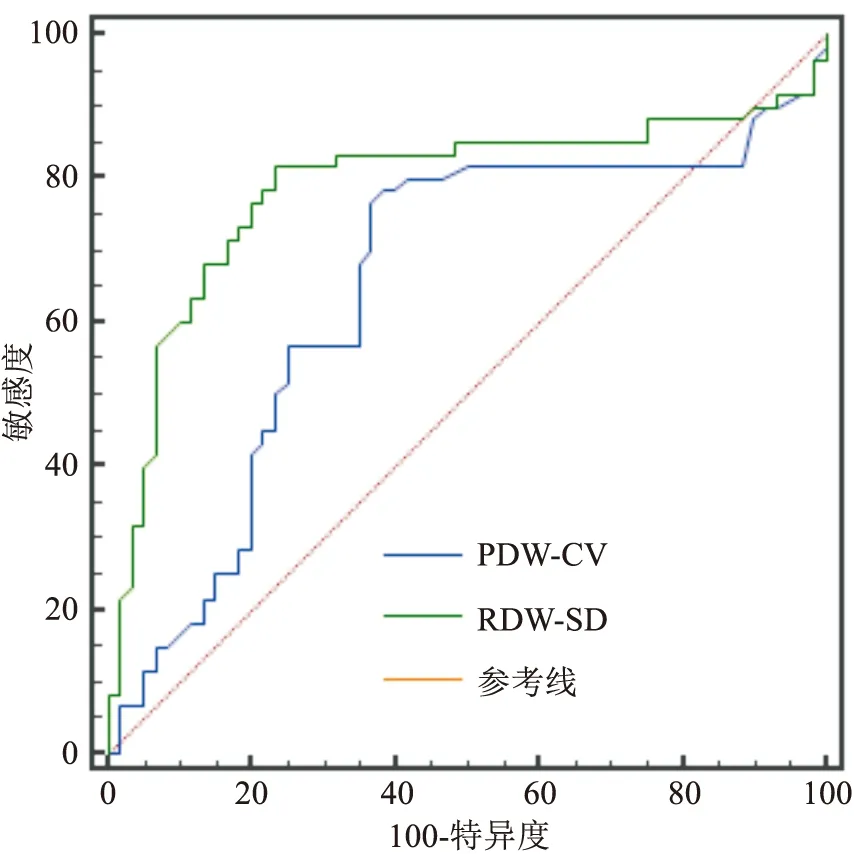
图2 ROC曲线分析RDW-CV和RDW-SD对失代偿组患者的诊断价值
3 讨论
RDW作为LC及肝脏损害程度的无创诊断指标之一,在不同类型的乙型肝炎相关肝病患者中均有升高,其与疾病进展及严重程度密切相关。本研究表明LC失代偿组的RDW-CV和RDW-SD都高于代偿组;相比RDW-CV而言,RDW-SD差异更为明显。进一步分析显示,RDW-CV和RDW-SD与肝功能指标在代偿组相关性不高,却在失代偿组存在明显相关性,此结果提示RDW-CV和RDW-SD反映失代偿期肝脏损伤程度优于代偿期。此外,失代偿组RDW-SD与TP、ALB、ALT、AST、TBIL均相关,RDW-CV仅与TP、ALT、TBIL相关。相较于肝细胞特异性损伤指标ALT,AST在心脏、肾脏、横纹肌和神经系统疾病中会导致其浓度增加,因此ALT在反映肝损伤时比AST更具有特异性。TBIL是反映肝脏功能的敏感指标,肝细胞损伤或肝脏胆汁排泄功能降低时,胆红素释放入血,使血清TBIL升高。就LC患者而言,胆红素持续或进行性升高常提示肝细胞损伤严重。ALB不仅反映营养状况,也是常用的肝细胞合成功能指标。LC等严重慢性肝病患者血清ALB水平低,可能与炎症或营养不良相关。本研究结果显示失代偿期RDW-SD与ALT、TBIL相关系数高于RDW-CV,且RDW-CV与AST、ALB不相关,提示RDW-SD在反映失代偿期肝损程度比RDW-CV更具优势。
除用于不同类型贫血鉴别外,RDW也被认为是新型炎症标志物,在HBV相关性LC患者中,RDW水平与Child Pugh和MELD评分呈正相关。本研究表明RDW随着LC进展而升高,究其原因可能存在以下几点:促炎细胞因子抑制红细胞成熟并导致异质性红细胞增多;门脉高压引起的脾功能亢进导致红细胞碎片、红细胞畸变乃至溶血性贫血;此外,失代偿期患者常出现继发性营养不良、铁等造血物质的缺乏,促进未成熟红细胞进入外周血循环。在鉴别诊断慢性乙型肝炎患者晚期肝纤维化方面,RDW-SD是晚期纤维化的独立预测因子之一,RDW-SD优于RDW-CV。
CRP是使用最广泛的急性期炎症标志物,常在感染、缺血和创伤中增高。在病理状态下,RDW与CRP关系密切。为验证LC失代偿期RDW与炎症相关性,该研究进一步分析了失代偿组RDW-CV、RDW-SD与CRP关系。结果表明RDW-SD与CRP相关,而RDW-CV与CRP无相关性。ROC曲线比较RDW-CV与RDW-SD预测失代偿期诊断能力显示,RDW-SD的 AUC(0.966)高于RDW-CV的 AUC(0.722),差异有统计学意义,表明RDW-SD诊断LC失代偿期具更高的临床价值。
总之,RDW-SD作为一种无创、快速实验室检测参数,具有鉴别诊断LC代偿期与失代偿期的潜在价值,有望成为肝脏疾病的临床诊断新型指标,在后期研究中可通过多中心、大样本进一步验证。

