术前激素治疗对小儿尿道下裂术后并发症影响的荟萃分析
景三鹏,郭 强,李双平,郝 川,刘百成
(山西医科大学:1.研究生院,山西太原 030000;2.第二医院泌尿外科,山西太原 030000;3.吕梁市人民医院泌尿外科,山西吕梁 033000)
尿道下裂手术旨在通过手术重建尿道及尿道口,使阴茎的外观和功能达到正常水平[1]。尿道下裂患儿经常伴有小阴茎,手术难度较大,术后并发症发生率高,成功率偏低,给患儿及家属造成巨大的心理压力并对手术产生恐惧感。自IMMERGUT等1971年首次报道尿道下裂术前使用睾酮刺激阴茎以来,不少临床研究评估了其可行性,提出激素(睾酮、双氢睾酮和人绒毛膜促性腺激素)刺激阴茎可暂时性促进阴茎生长、增加阴茎头的长度和周长以及增加组织血管数量和血管容量,能够改善尿道下裂手术效果,降低手术难度,提高手术成功率[2-4],也有研究认为术前使用激素可能会增加术后并发症发生率[5]。目前,尚缺乏循证医学证据,故本文就现有的文献进行荟萃分析,以期为临床提供证据。
1 资料与方法
1.1 文献检索检索CNKI、万方、PubMed、Embase、Web of Science数据库,筛选出自建库至2020年6月期间符合术前激素治疗对小儿尿道下裂术后并发症影响的随机对照研究(randomized controlled trial,RCT),并手工检索相关参考文献。中文关键词:“睾酮”“双氢睾酮”“人绒毛膜促性腺激素”“激素”“雄激素”“尿道下裂”;英文关键词:“Testosterone”“Dihydrotestosterone”“HCG”“Hormone therapy”“Hypospadias”。
1.2 纳入与排除标准文献纳入标准:①研究类型:RCT,限中、英文。②研究对象:术前激素治疗尿道下裂。③干预措施:用睾酮、双氢睾酮和人绒毛膜促性腺激素治疗者为激素组,安慰剂组用安慰剂治疗;④至少报告1个结局指标:术后尿道皮肤瘘发生率、再次手术率、术后尿道外口狭窄发生率、尿道憩室发生率和阴茎头裂开发生率。排除标准:①尿道下裂手术史;②内分泌功能障碍或垂体功能障碍;③文献数据不完整或无法提取;④综述、个案报道、书信、会议论文。
1.3 资料提取由2名评价员独立提取资料和评价文献质量,如遇分歧,通过讨论解决或请教有关专家。
1.4 文献方法学质量评价由2名研究者对纳入的文献进行独立分析,如遇分歧则请教第3方协助解决。RCT使用Jadad评分量表,其总评分为5分,Jadad≥3分为较高质量文献。
1.5 统计学分析数据采用Cochrane协作网提供的RevMan 5.4软件进行分析,对计数资料采用比值比(OR)及95%CI作为分析统计量,P<0.05为差异有统计学意义,若P<0.01将在结论中统一写成P<0.01。结果的异质性采用χ2检验,根据异质性检验结果选择相应合并方法,若I2<50%,则纳入研究异质性小,采用固定效应模型进行合并;若I2≥50%,则纳人研究异质性大,采用随机效应模型进行合并。
2 结 果
2.1 纳入文献及质量评价检索出文献1 613篇,筛选标题和摘要确定了15篇可能符合标准的参考文献。阅读这些参考文献的全文,严格按照纳入和排除标准,确定了6篇RCT研究[6-11]。采用Jadad量表对纳入的研究进行质量评价,纳入文献研究的质量评价见表1。
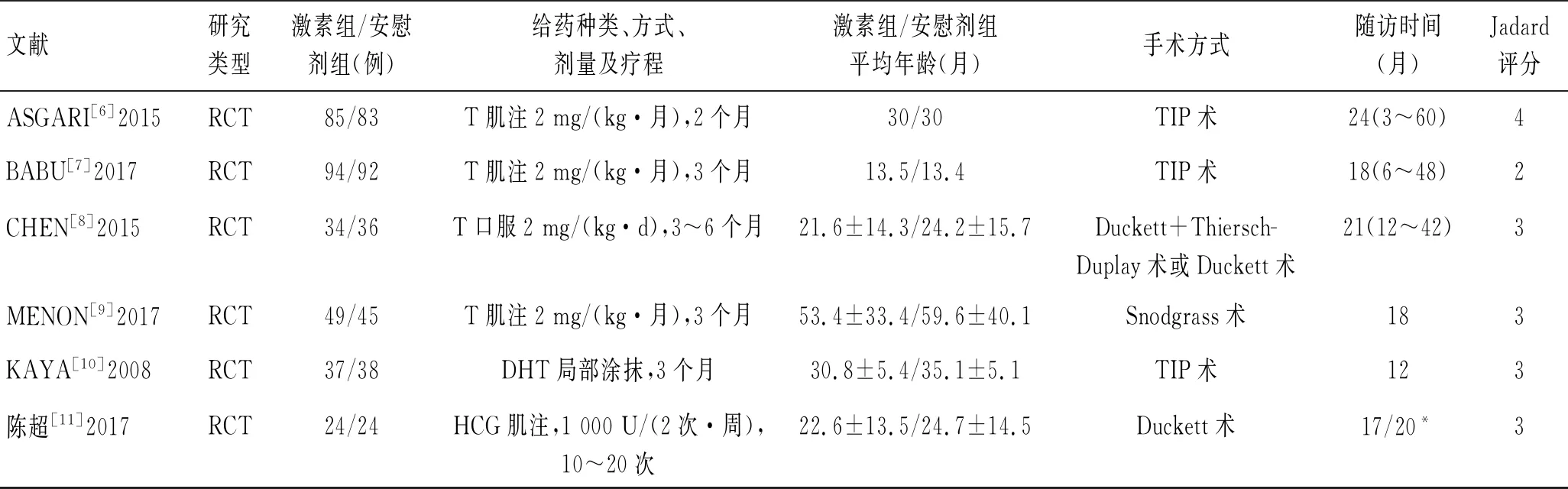
表1 纳入研究的基线资料和质量评分
2.2Meta分析结果
2.2.1尿道皮肤瘘 两组间研究结果具有同质性,故采用固定效应模型,结果显示激素组术后尿道皮肤瘘发生率低(OR=0.43,95%CI:0.25~0.75,P<0.01,图1)。
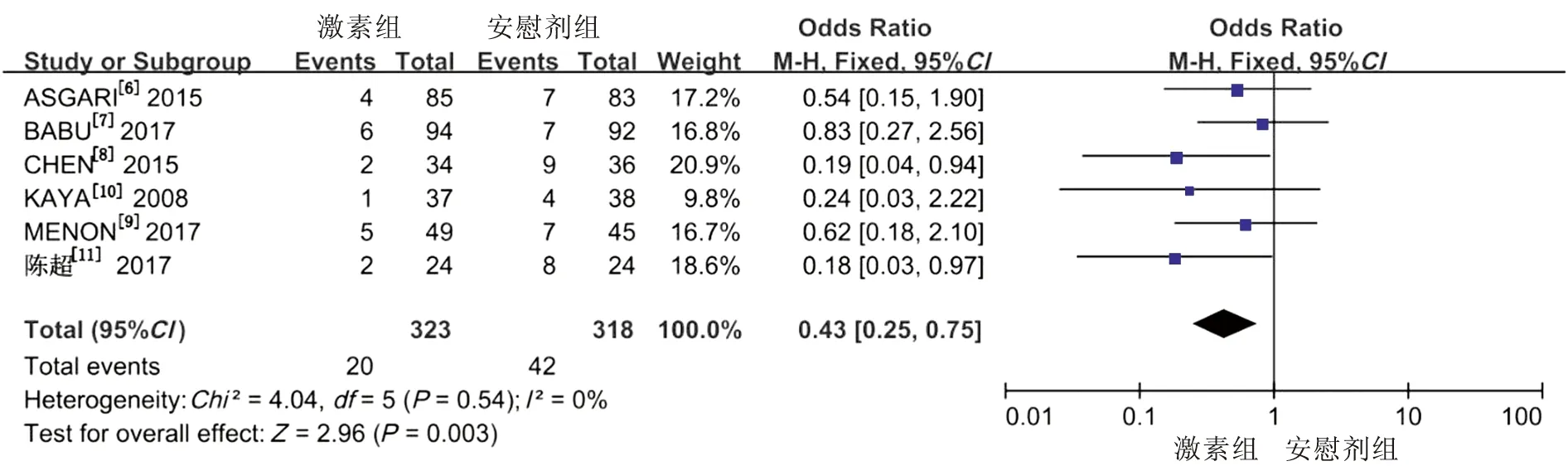
图1 激素组与安慰剂组术后尿道皮肤瘘发生率的森林图
2.2.2尿道外口狭窄 两组间研究结果具有同质性,故采用固定效应模型,结果显示两组术后尿道外口狭窄发生率差异无统计学意义(OR=0.72,95%CI:0.32~1.60,P=0.41,图2)。
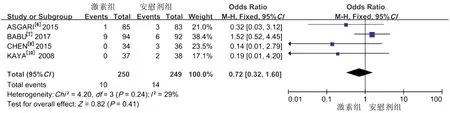
图2 激素组与安慰剂组术后尿道外口狭窄发生率的森林图
2.2.3尿道憩室 两组间研究结果具有同质性,故采用固定效应模型,结果显示两组术后尿道憩室发生率差异无统计学意义(OR=0.96,95%CI:0.29~3.30,P=0.96)。
2.2.4阴茎头裂开 两组间研究结果具有同质性,故采用固定效应模型,结果显示两组术后阴茎头裂开发生率差异无统计学意义(OR=0.58,95%CI:0.27~1.25,P=0.17)。
2.2.5再次手术 两组间研究结果具有同质性,故采用固定效应模型,结果显示激素组可降低再次手术率(OR=0.35,95%CI:0.20~0.60,P<0.01,图3)。
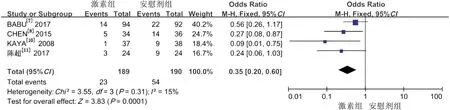
图3 激素组与安慰剂组术后再次手术率的森林图
2.3 发表偏倚对纳入文献的全文依据Cochrance评价手册的文献质量评价方法进行评价,受试者是否随机,分配是否隐藏,研究过程中是否运用了盲法,对失访、退出及不良反应是否做了详细的记录,是否报告失访的原因及其他。结果显示纳入研究的发表偏倚较小(图4)。

图4 偏倚风险评估
3 讨 论
尿道下裂是较常见的小儿泌尿生殖系统先天畸形,男性新生儿中发病率为1/200~1/300,由尿道和阴茎腹侧组织发育不良造成[12,15]。且近年来发生率显著增加,经济发达地区明显高于经济落后地区,可能与环境中广泛存在的雌激素和抗雄激素物质污染有关,环境污染使人体内分泌系统改变而发生畸形[14-15]。尿道下裂的病因尚不清楚,雄激素产生途径的任何环节缺陷都可能是尿道下裂发生的潜在原因。
报道的尿道下裂手术方式多达300种,常用的有30种,但无一种手术方式能满足泌尿外科医师和家长需求[13],术后感染、皮瓣坏死、阴茎弯曲、尿道狭窄、尿道憩室、尿瘘和瘢痕形成等并发症较常见,影响手术效果及成功率,给手术医师造成巨大的挫败感,增加了患儿及家属对手术失败的恐惧感。此外,并发症的发生率也与外科医生的经验、尿道开口位置、阴茎弯曲度及尿道板的宽度和质量等因素有关[16],阴茎大小、阴茎头<14 mm是尿道下裂术后并发症的独立危险因素[17]。多项RCT研究表明尿道下裂患儿术前激素可以刺激阴茎增大及增加血管数量和容量,术中阴茎的解剖层次分明,更易于分离,背侧包皮宽大,材料丰富,为手术提供充足的材料,对手术矫正和术后恢复有积极影响[6-11,18]。
本研究纳入6篇RCT,4篇有关睾酮对照研究,1篇关于人绒毛膜促性腺激素对照研究,1篇关于双氢睾酮对照研究,激素组323例,安慰剂组318例,共641例患者。Meta分析结果表明尿道下裂患儿术前给予激素治疗,能够提供更好的术中条件,可减少尿道皮肤瘘发生率及降低再次手术率,不会增加其他并发症发生率,这可能与激素促进阴茎血流量增加,通过营养皮肤从而减少了皮瓣坏死有关。ASGARI[6]、BABU[7]、CHEN[8]及陈超等[11]报道了少部分患者对激素刺激不敏感,阴茎外观无明显改善,分别为4例(4.7%)、16例(17%)、3例(8.8%)及4例(16.7%),似乎影响了结果的可信度。但BABU等[7]将使用激素组分为敏感组与不敏感组,得出敏感组、不敏感组和安慰剂组的术后总并发症发生率分别为18%、50%和28.3%,故将激素不敏感者仍包含于激素组增加了激素组术后并发症发生的例数,一定程度上侧面验证了上述结果的可信度。
然而,随着越来越多的临床应用,术前激素治疗是否会给患者带来负面影响,应该引起外科医生的重视。研究表明阴毛生长、阴茎色素沉着或勃起次数增加均在激素停用数月后消失;生长发育提前和骨龄改变较安慰剂组差异无统计学意义[6-7],故术前激素治疗的副作用尚在可接受范围内。目前,术前激素治疗均是经验性用药,激素种类、治疗时间、合适的剂量、用药途径和停药多长时间手术、是否影响伤口愈合尚未达成共识[3-4,9,19-20]。另外,患儿术后并发症可能发生在术后1年甚至青春期,应进行长期随访关注患儿的排尿情况、生殖器外观、勃起功能及患者生理心理情况[16]。因此,尿道下裂患儿术前激素治疗仍待进一步的前瞻性研究,长期随访其并发症发生情况。
本研究的局限性:①研究对象较少,仍需多中心、大样本的随机对照研究;②纳入文献对激素种类、用量、持续时间、手术方式、患者年龄等混杂因素的不均匀分布可能造成偏倚;③随访时间较短,对于并发症发生情况仍需长期随访。
综上所述,尿道下裂患儿术前给予激素治疗,能够提供更好的术中条件,可减少漏尿发生率及降低再次手术率,不会增加其他并发症发生率。上述结论尚需多中心、前瞻性RCT的进一步研究,术后并发症发生情况仍需更长时间的随访。

