《国际功能、残疾和健康分类·髌股关节疼痛》临床实践指南(二)
美国物理治疗协会骨科分会
5 检 查
5.1 结局评测
5.1.1 活动受限/自我报告的评价 已经开发了大量患者自评结局测量(patient-reported outcome measures,PROMs),用于评估PFP患者随时间变化感知的功能和状态改变;这些PROMs有不同程度的证据支持应用于与PFP相关的个体的身体功能和结构受损、活动受限以及参与受限。
5.1.1.1 系统回顾
Ⅰ
PAPADOPOULOS等[35]对与PFP相关包括结局评测的几个因素的综述进行了高质量的系统回顾;作者分析了HOWE等[186]和ESCULIER等[187]分别对结局进行评测的2篇系统综述。这2篇综述使用系统回顾的评分工具(A Measurement Tool to Assess Systematic Reviews,AMSTAR)进行评价,下面将分别介绍这2篇综述的结果。
Ⅰ
ESCULIER等[187]对24篇文章涉及的5个PROMs中的心理测量特性进行高质量系统回顾,只有那些至少有5项研究评估过心理测量特性的PROMs才纳入:膝关节结局调查-日常生活活动量表(Knee Outcome Survey-Activities of Daily Living Scale,KOSADLS)、AKPS(最初称为Kujala量表)、国际膝关节文献委员会2000年主观膝关节评估表(International Knee Documentation Committee 2000 Subjective Knee Evaluation Form,IKDC)、Lysholm量 表 和FIQ;评估效度的几个方面:内容效度、区分(已知组)效度、结构(因子)效度和地板/天花板效度;结果表明KOS-ADLS量表和Lysholm量表具有满意的内容效度;FIQ和AKPS易于完成,在描述症状方面分别较差和较好;通过检查了几个PFP PROMs的建构效度,确定量表之间的相关性:KOS-ADLS与Lysholm量表相关,IKDC与Lysholm量表相关,AKPS与FIQ相关;这些PROMs在纳入PFP患者的样本中显示出中度到高度相关性(r>0.5);KOSADLS、AKPS和Lysholm量表可以区分不同患者群体的膝关节状况和功能障碍水平;所有评价都显示出充分的地板/天花板效度(少于15%的参与者获得了最低或最高的分数);KOS-ADLS、IKDC、AKPS和Lysholm量表具有较高的重测信度,组内相关系数(intraclass correlation coefficients,ICCs)范 围 为0.81~0.99,加权平均ICCs范围为0.92~0.96;FIQ的ICCs范围从0.48~0.96(加权平均ICC=0.61),最小可测变化值(minimal detectable change,MDC)95%置信水平(MDC95)(KOS-ADLS为8.3,IKDC为8.5,AKPS为9.0,FIQ为3.1,Lysholm量表为30);所有的问卷调查,除了Lysholm量表展示了良好的内部一致性,Cronbach'sα值>0.81(Lysholm量表:Cronbach'sα=0.66),所有问卷均在PFP患者中显示中度至高度反应性(中至高效度或标准化反应均数)。
Ⅱ
GREEN等[188]基于7篇文章做了系统回顾,评价了12个PROMs测量性能;有几个工具对结构效度有中等程度的证据,结构效度(structural validity)是建构效度(construct validity)的一个组成部分:Flandry问卷与FIQ、Eng和Pierrynowski问卷(EPQ)(r=0.65~0.66),FIQ与Flandry问卷和EPQ(r=-0.66),EPQ与Flandry问卷(r=0.66),AKPS与FIQ(r=0.58),“一般”疼痛和“最严重”疼痛的视觉模拟评分(visual analog scale,VAS)之间存在中度相关(r=0.63);有限的证据支持波斯语版本的AKPS重测信度及跨文化和假设测试组成部分的效度。
Ⅲ
HOWE等[186]进行了1项低质量的系统回顾,检查了PROMs用于治疗各种膝关节肌肉骨骼方面患者的临床特性,包括韧带损伤、半月板损伤、骨性关节炎和PFP;HOWE等[186]评估的结局指标也包括临床管理工具,除了系统回顾的质量不高,作者也没有对他们回顾中纳入的文章进行评判性评价;利用专家共识,HOWE等[186]得出结论,根据类风湿学过滤出的结局评测(Outcome Measures in Rheumatology,OMERACT),AKPS对PFP患者显示了足够的内容效度、测试重测信度和对变化的反应性;他们还报告说根据OMERACT过滤器,下肢功能量表(Lower Extremity Functional Scale,LEFS)显示对PFP具有足够的建构效度和重测信度。
5.1.1.2 AKPS膝前痛量表 AKPS最初被称为Kujala量表,是1份针对所有年龄的AKP患者的膝关节功能的13项问卷,满分为100分,得分越高表示功能障碍越少。
Ⅰ
英语版AKPS的心理测量学特性在2个一级研究 中 得 到 了 检 验[189-190];CROSSLEY等[189]通 过 将AKPS的变化与全局变化评级(global rating of change,GROC)相关联来评估AKPS的共时效度,GROC评分为+3或更高(从-7到+7,-7为最差状态,+7为最佳状态)的参与者被认为有所改善,使用Spearman'srho的共时效度为0.69;在2项研究[189-190]中评估了重测信度,发现其信度非常好(ICC分别为0.817和0.953)。有2项研究报告了反应性:CROSSLEY等[189]报告说,AKPS的中值变化评分可以区分哪些人进步,哪些人变差,或者保持不变;WATSON等[190]报告说明,AKPS变化评分与标准评分(治疗师和患者的平均GROC评分)有一定关联(r=0.42)。AKPS对临床有意义的髌股症状减轻者与无症状减轻者之间的区分度一般[接受者操作特征(receiver operating characteristic,ROC)曲线下面积(area under the curve,AUC)=0.69)];CROSSLEY等[189]报道AKPS的治疗效应量为1.15;AKPS的MDC为13分[190];AKPS的最小临床重要差异(minimal clinically important difference,MCID)8~10分[189]。
Ⅰ
MYER等[191]在499名女孩和青少年女运动员中开发了一种简易的包含6个项目的AKPS表格。13项表格的内部一致性Cronbach'sα值为0.92,所有项目的标准测量误差(standard error of measurement,SEM)为0.003;6个项目的简易表格估计的Rasch难度(认可度)-3.57~1.27;6项表格的内部一致性Cronbach'sα值为0.88,SEM值为0.004;6项表格对13项表格的标准效度为r=0.96,每个表的点双列计算对PFP诊断的r=0.72。AKPS对PFP诊断在13项长表和6项短表之间表现出良好的预测能力(长表AUC=0.95,短表AUC=0.93)。短表4分,长表10分,可准确确认医生PFP诊断,敏感性82%,特异性91%。
Ⅱ
ITTENBACH等[192]对414名女孩、青春期女性和女运动员(年龄11.0~18.1岁)的AKPS进行了信度和效度评估,根据医生对膝关节疼痛的诊断,评估AKPS的标准有效性。健康运动员(86%)和PFP运动员(99%)的中位分类率都很高,AKPS展示了良好的内部一致性:13项长表(Cronbach'sα=0.91)和6项短表(Cronbach'sα=0.84),短表与长表的等效性很高(r=0.98),长表SEM为3.0分,短表SEM为1.2分。
注:膝前痛量表跨文化翻译,AKPS已被翻译成10种语言,并跨文化适应,其心理测量的证据可以支持翻译版的使用。其中包括巴西葡萄牙语[193]、法语[194]、波斯语[195]、土 耳 其 语[196]、西 班牙 语[197]、希 腊语[198]、阿拉伯语[199]、荷兰语[200]、中文[201]、泰语[202]。据报道荷兰语AKPS的MDC为11分[200]。
5.1.1.3 膝关节结局调查-日常生活活动量表和膝关节结局调查-运动活动量表 膝关节结局调查-日常生活活动量表(KOS-ADLS)是1份由14个项目组成的问卷,用于调查日常生活活动中由各种膝关节疾病(包括PFP)导致的膝关节症状和功能。它的总分是70分,得分按百分制换算以计算百分比,分数越高表明功能障碍程度越低。膝关节结局调查-运动活动量表(Knee Outcome Survey-Sports Activity Scale,KOS-SAS)的11项问卷在体育活动过程中由于各种膝关节疾病引起的膝关节症状和功能障碍。它的总分为55分,得分按百分制换算以计算百分比,分数越高表明功能障碍程度越低。
Ⅰ
PIVA等[203]通过比较60名PFP患者在干预前后的KOS-ADLS评分和GROC评分,评估了他们对KOS-ADLS的反应性,KOS-ADLS具有中度标准化效应量(0.63),并且在GROC评分恶化和没有恶化之间表现出良好的区分能力(AUC=0.83)。根据ROC曲线估计KOS-ADLS的MCID,结果为原始评分变化5个百分点,或KOS-ADLS的变化7.1个百分点。
Ⅲ
BRADBURY等[204]报道了KOS-ADLS和KOSSAS得分与感知的膝功能总体评分量表(Global Rating Scale,GRS)之间的关系,在15例PFP患者中,GRS与KOS-ADLS(r=0.85)和KOS-SAS(r=0.88)密切相关。
Ⅳ
SIQUEIRA等[205]评估了31例PFP患者的KOSADLS和IKDC,KOS-ADLS和IKDC呈中度相关(r=0.46),KOS-ADLS的重测信度极好(Spearman'sρ=0.99),KOS-ADLS被认为比IKDC更可靠。
注:KOS-ADLS跨文化翻译,KOS-ADLS已被翻译成土耳其语及对跨文化的适应,心理测量的证据支持其使用[206],土耳其版KOS-ADLS的MDC在总分70分中为2.59分。
5.1.1.4 FIQ和修订FIQ FIQ是1份针对包括PFP在内的多种膝关节疾病的8项膝关节功能问卷,它的得分为16分,得分越高说明功能障碍越低;修订后的FIQ是1份关于各种膝关节疾病(包括PFP)的膝关节疼痛和功能的10项问卷,修订FIQ总分为100分,得分越高,说明功能障碍程度越高,疼痛程度越严重。
Ⅰ
FIQ英文版的心理测量特性已经在2个I级研究中得到了检验[189,207],2项研究的重测信度均可,分 别 为:CHESWORTH等[207](r=0.48)和CROSSLEY等[189](ICC=0.49);共时效度与GROC进行比较评估,Spearman'srho为0.65[189];反应性被定义为对变化的感知评级;FIQ变化的中位值可以区分出哪些人改善了,哪些人加重了,或者保持不变[189];治疗效应量为0.49[189];FIQ的MCID为2分,或总分的13%[189]。
Ⅳ
SELFE等[208-209]调查了77名参与者(66.2%为女性)修订FIQ的信度和效度,修订FIQ是1份包含10个项目的问卷,其语言针对欧洲人口进行了修订,其中包括从AKPS修订的附加问题;用Cronbach'sα测定的内部一致性为0.83[209];通过计算2个修订FIQ分数的平均值,然后从平均值中减去每个单独分值,从均值确定每个分数的误差,从而评估重测信度;使用Kolmogorov-Smirnov Z统计方法,发现误差值呈正态分布,表示可接受的重测信度(ICC=1.24;P=0.09)[209]。
注:FIQ跨文化翻译,FIQ已被翻译并做跨文化适应成为巴西葡萄牙语[193]和波斯语版本[210],心理测量特性证据支持其使用。
5.1.1.5 髌股关节疼痛综合征严重程度量表 髌股关节疼痛综合征严重程度量表(Patellofemoral Pain Syndrome Severity Scale,PSS)是1项针对AKP患者在各种活动中膝关节疼痛严重程度的10项VAS问卷,总分为100分,得分越高表示功能障碍程度越高。
Ⅰ
LAPRADE和CULHAM[211]开发了PSS,并对29名患有PFP的军人(7名女性)进行了效度和重测信度评估,通过比较西安大略和麦克马斯特大学的骨关节炎指数(Western Ontario and McMaster Universities Osteoarthritis Index,WOMAC)和Hughston临床主观膝部问卷评估共时效度,2个量表均表现出强烈的正相关性(Spearman'sρ分别为0.72和0.83)[211],对初发的29个参与者中的24个样本进行评估显示PSS重测信度非常好[211](Spearman'sρ=0.95)。
注:PSS跨文化翻译,PSS已被翻译成巴西葡萄牙语[193]、希腊语[212]、中文[213],并做跨文化适应,心理测量证据支持其使用;希腊语PSS的MDC为1.87[212],中文PSS的MDC为6.34分[213]。
5.1.1.6 疼痛视觉模拟评分与EPQ
Ⅰ
已对10 cm VAS进行信度、效度和评分反应性评估,包括对“平常”疼痛、“最严重”疼痛和活动期间疼痛的评分(活动VAS,也称为EPQ)[189,207];CHESWORTH等[207]对18例PFP患者进行了最严重疼痛VAS重测信度评估,发现其信度中等(r=0.60);CROSSLEY等[189]对17例PFP患者进行了最严重疼痛VAS和平常疼痛VAS的重测信度评估,发现两种方法的信度均为中等(ICC分别为0.76和0.56);CROSSLEY等[189]还评估了VAS疼痛在6种加重活动(步行、跑步、蹲、坐、上楼梯和下楼梯)中重测信度的综合评分,即活动VAS或EPQ;活动VAS重测信度极好(ICC=0.83)[189];共时效度,评估与变化的相关性(Spearman'srho),以总体变化评分(global rating of change,GROC)为结局测评工具,VAS的GROC在一般疼痛为-0.67,在最痛为-0.68,在活动为-0.68;反应性定义为对变化的感知评级;每项结局评测的变化中位得分都可以区分出哪些人改善了,哪些人加重了,或者保持不变;平常疼痛VAS效应量为0.95,最痛VAS为1.09,活动VAS为0.76;每个测量的MCID为一般疼痛VAS 1.5~2 cm,最痛VAS为2 cm,活动VAS为8~13 cm。
5.1.1.7 数字疼痛评定量表
Ⅰ
PIVA等[203]对60名PFP患者在干预项目前后评估了11分数字疼痛评定量表(numeric pain-rating scale,NPRS)的反应性,0分表示“没有疼痛”,10分表示“可以想象的最糟糕的疼痛”;NPRS的标准化效应量中等(0.74),对分值加重或没有加重者之间具有良好的辨别能力(AUC=0.84);根据ROC曲线,NPRS的MCID为疼痛评分下降-1.2分。
5.1.1.8 髌股关节疼痛和KOOS的骨关节炎亚量表
Ⅰ
CROSSLEY等[214]开发并评估了一种新的KOOS亚量表,髌股关节疼痛和骨关节炎亚量表(KOOSPF);KOOS-PF是1项由11个项目组成的对PFP和膝OA人群进行的关于疼痛、僵硬和生活质量的调查问卷;它的总分为100分,得分越高意味着残疾程度越低[214];在132例患者中,评价KOOS-PF的测量特性时,内部一致性为0.86(Cronbach'sα),复测信度为0.86(ICC),SEM为6.8;结构效度主要受1个因素影响,“膝痛与活动时的髌股关节负荷有关”,特征值为4.29;KOOS-PF与AKPS(r=0.74)和医学结局研究36项简短版健康调查(Medical Outcomes Study 36-Item Short-Form Health Survey,SF-36)的身体成分总结部分(r=0.45)显示出中度至良好的建构效度(聚合效度);建构效度也是通过假设KOOS-PF评分与SF-36心理成分总结(r=0.07)的低相关性(分歧效度)建立的;KOOS-PF具有较好的区分效度;基线疼痛程度越高,KOOS-PF评分越低,反之亦然;与GROC评分(r=0.52)相比,KOOS-PF变化评分具有较好的反应性;KOOS-PF的MDC得分为16分,最小的重要变化是14.2个百分点,没有报道地板或天花板效度。
5.1.1.9 IKDC IKDC是1份关于膝关节症状、功能和运动参与的10项问卷,满分为100分(失能程度最低),IKDC是专为膝关节骨科手术患者设计的,包括PFP。
Ⅳ
SIQUEIRA等[205]评估了31例PFP患者的IKDC,通过使用Spearman相关检验,将IKDC与KOSADLS评分进行比较,检验其效标效度,IKDC与KOS-ADLS(ρ=0.46)中度相关,IKDC的重测信度非常好(Spearman'sρ=0.96)。
5.1.1.10 Lysholm量表 Lysholm量表是1份由8个项目组成的问卷,包括膝关节症状、体征和失能,总分为100分(100分是失能程度最低的);它最初是为膝关节韧带手术后的患者设计的,但已经对包括PFP患者在内的其他人群中进行了研究[187];Lysholm量表的心理测量特性在ESCULIER等[187]的系统回顾部分中有报道。
注:Lysholm量表的跨文化回顾,Lysholm量表已被翻译并跨文化适应成土耳其语,其心理测量学的证据支持了它的使用[215]。
5.1.2 证据综合和临床原理 有很多适合PFP患者使用的PROMs,其中一些已被从英语翻译并跨文化适应到各种语言和文化;目前,AKPS、KOOS-PF和活动的VAS(也称EPQ)的有效性、可靠性和反应性均存在最强有力的证据;AKPS有几个翻译和跨文化适应的版本,有不同程度的证据支持它们的有效性、可靠性和对变化的反应性;最严重疼痛的VAS和一般疼痛的VAS具有中等的信度、共时效度和对变化的反应性;NPRS有证据表明其对变化的反应性;另外几个PROMs也有不同的证据支持将其作为衡量PFP患者疼痛和功能的指标。
5.1.3 推荐
A
临床人员应使用AKPS、KOOS-PF或活动的VAS(也称EPQ)问卷来测量疼痛及功能。此外,临床人员应该使用最严重疼痛VAS、平常疼痛VAS,或者使用NPRS来测量疼痛。临床人员应对需要使用除英语以外问卷测量的不同国家的患者采用其中一种已经经过翻译和跨文化适应的问卷,该问卷应该已经证明有效性、可靠性和对变化的反应性。
5.2 活动受限
5.2.1 身体表现评测
Ⅰ
PFP最准确的临床诊断测试是下蹲时疼痛再现[34,102],下蹲的动作是以一种受试者感觉正常的方式进行的,该检验的高阴性似然比(-LR)值为0.10~0.20(95%CI:0.1,0.4)(表2),提示当检验结果为阴性时,PFP存在的可能性中度降低[102,216-218]。
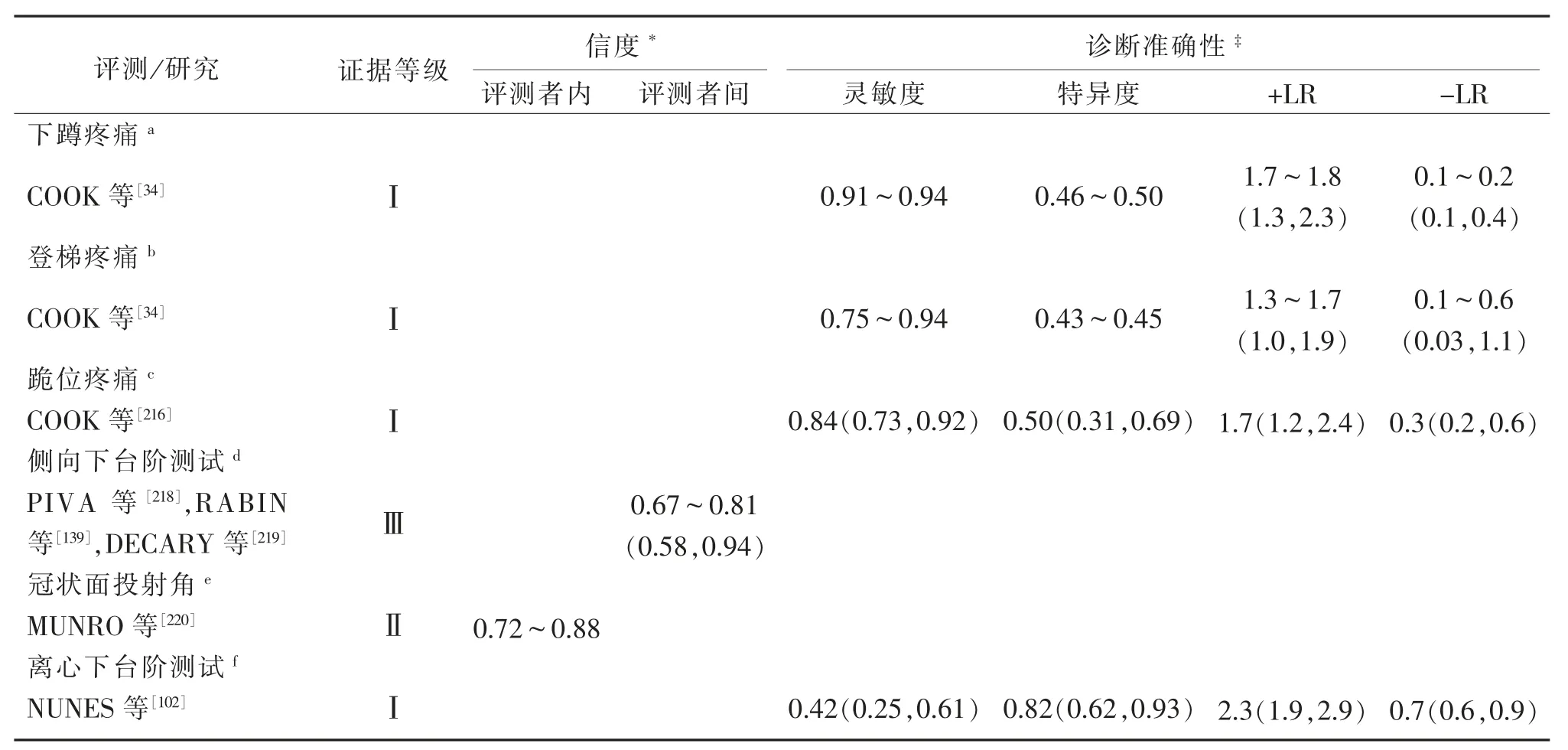
表2 活动受限:身体表现评测Table 2 Activity Limitations:physical performance measures
Ⅰ
计算登梯和跪时疼痛的敏感性、特异性和似然比,这些试验表现出中高灵敏度和-LR(表2),提示当有一个测试阴性时,PFP的概率中度降低[34,102,216,221]。
Ⅰ
COLLINS等[32]对4项PFP患者单独的研究进行了回顾性综述,包括总共459名参与者,发现54.4%的PFP患者报告说久坐会增加膝痛;在较早的1项系统回顾中发现,久坐引起疼痛的诊断准确性低或中等[34],这表明久坐引起疼痛的表现可能是PFP的一个诊断指标(表2)。
Ⅰ
离心下台阶测试(The eccentric step-down test)显示中等特异性(0.82;95%CI:0.62,0.93)和阳性似然比(2.3;95%CI:1.9,2.9),提示当阳性测试时,PFP出现的概率会中度增加(表2)[102],测试过程AKP的再现被认为是一个阳性测试结果[37]。
Ⅱ
另一个评估运动质量的测试是在单腿下蹲期间的FPPA。FPPA是一个膝外翻测试指标,其计算方法是在相片上从髂前上棘到胫股关节中点划一条直线,然后再从胫股关节中点到踝关节中点划一条直线,最后测量两条线的夹角[222];在单腿蹲(single leg squat,SLS)期间,FPPA作为膝外翻增加的测试具有可接受的不同时间重测信度,健康男性的重测信度(ICC=0.88;95%CI:0.82,0.93)和女性的重测信度(ICC=0.72;95%CI:0.56,0.82)(表2)[220]。
Ⅱ
HARRIS-HAYES等[141]开展1项横断面研究,通过视频对30名运动员的下肢运动模式进行评估,以明确该评估方法的可靠性及构建效度;观察者将下肢运动模式分为动态外翻(正方向>10°),动态内翻(负方向>10°),或者没有改变(正、负方向均<10°);据报告测试者内信度的kappa值范围为0.80~0.90,测试者间信度的范围为0.75~0.90。
Ⅲ
PIVA等[218]制定了一个侧向下台阶试验中运动质量的评估方法,评估PFP患者在动态任务中的下肢生物力学;测试者间信度波动在0.67~0.81(95%CI:0.58,0.94)[139,218,223],评分者间一致性为80%(表2)[218]。
5.2.2 推荐
B
临床人员应该会进行重现疼痛的适当临床或实地测试,并评估下肢运动协调性,如下蹲、下台阶、单腿蹲等动作;这些测试可评估患者的疼痛、功能、失能等基线状态,膝关节整体功能以及整个治疗过程后患者状态的改变。
5.3 身体损伤评测
5.3.1 髌骨激惹测试
Ⅲ
髌骨疼痛激惹测试(压迫测试、1期和2期Waldron测试、髌骨研磨测试、Clarke's征)诊断价值较低[34,37,102,224-226],这些指标 的灵敏度、特异度、似然比见表3。
5.3.2 髌骨活动性测试
Ⅱ
髌骨倾斜测试用于检测外侧支持带的紧张度,具有低到中度的测试者内信度(κ=0.28~0.50)以及测试者间(intertester)信度(κ=0.19~0.71)[225-226]。然而,HAIM等[224]报道了髌骨倾斜试验具有高度特异性(0.92;95%CI:0.75,0.98)以及中度的阳性似然比(5.4),意味着阳性结果将对纳入PFP诊断有用。
Ⅱ
股内侧肌协调性测试用于评估在主动非负重锻炼中髌骨的活动性,NIJS等[37]报道此测试具有高特异性(0.93;95%CI:0.75,0.99)和阳性似然比(2.26;95%CI:1.9,2.9)(表3)。
Ⅲ
用于评估髌骨相对于股骨的很多被动附属运动测试(如髌骨被动滑动、侧方牵拉测试、髌骨下极测试)目前还缺乏信度和效度的数据;已报道的数据显示信度差到一般(κ=0.31~0.59)[224-225,227],因此,这些髌骨活动度测试对PFP的诊断准确性低(表3)。
5.3.3 足位置试验
Ⅱ
舟骨下坠测试用于评估距下关节旋前的程度[234];舟骨下坠测试对PFP患者的测试者间信度(ICC=0.87~0.93)和测试者内信度(ICC=0.78~0.81)分别为好到优(表3)[91,218]。
Ⅱ
SELFE等[115]用FPI评估旋前足患者,FPI是一个用于评估足位置的量表,主要包含6个项目,评估主要基于距骨头触诊、外踝上方和下方的曲率、后足内翻/外翻、前足外展/内收。对足位置评估的量表,评 分 越 高,患 者 足 旋 前 越 显 著[115,235-236]其 信 度 和 效度为一般到良好(ICCs:0.52~0.93)(表3)[91,228,236]。
Ⅲ
在非负重和负重位测量的中足宽度已被用于评估足的活动性,与足姿势指数相似,中足宽度测量具有极好的信度和效度(ICC=0.97~0.99)[229]。在承重位置中足差异的MDC95是0.14 cm,在非承重位置中足差异的MDC95是0.31 cm[229]。MILLS等[145]报道PFP患者的中足宽度差异≥1.1 cm者在使用足矫形器后与对照组相比在疼痛方面有显著的改善。
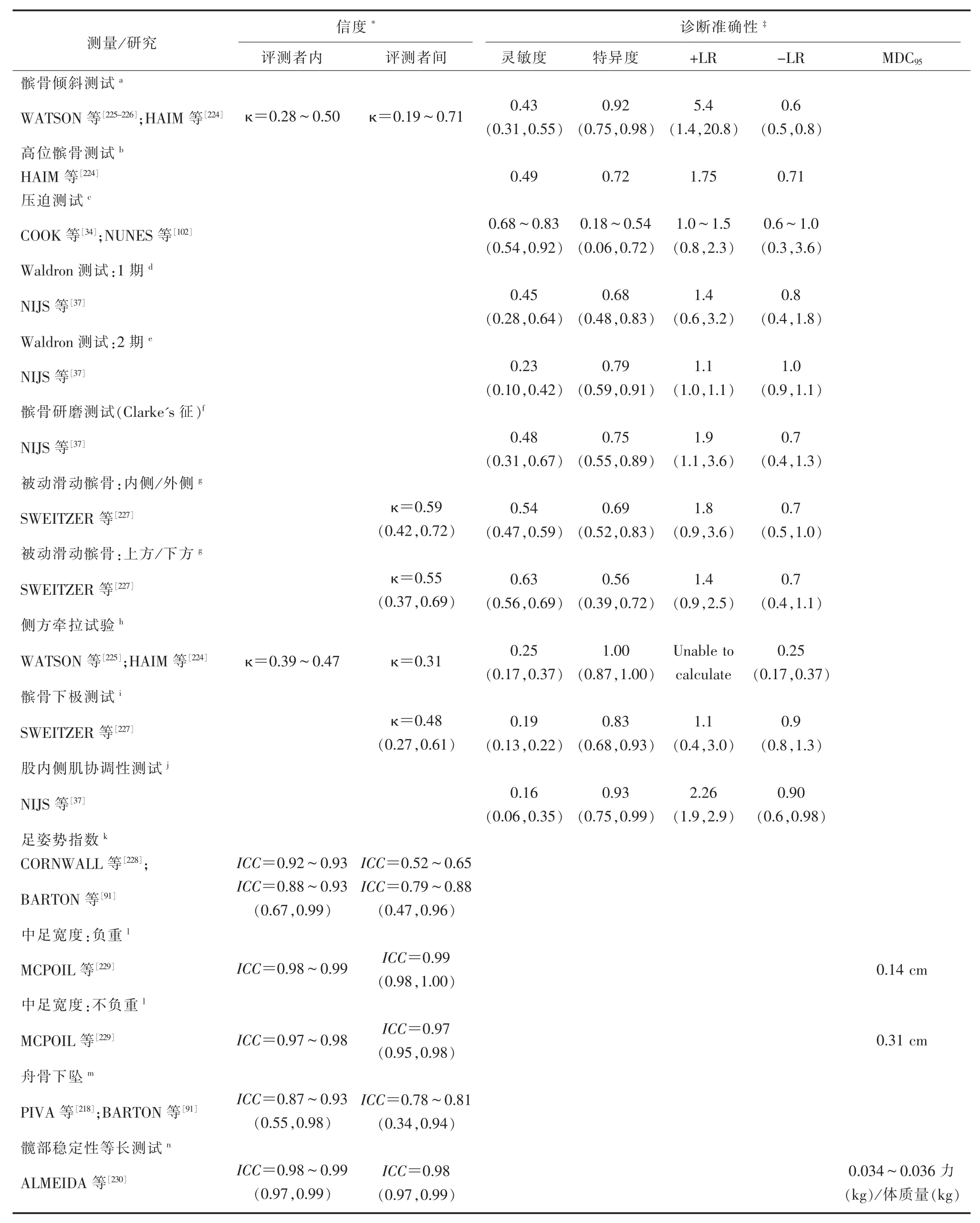
表3 身体损伤评测Table 3 Physical impairment measures
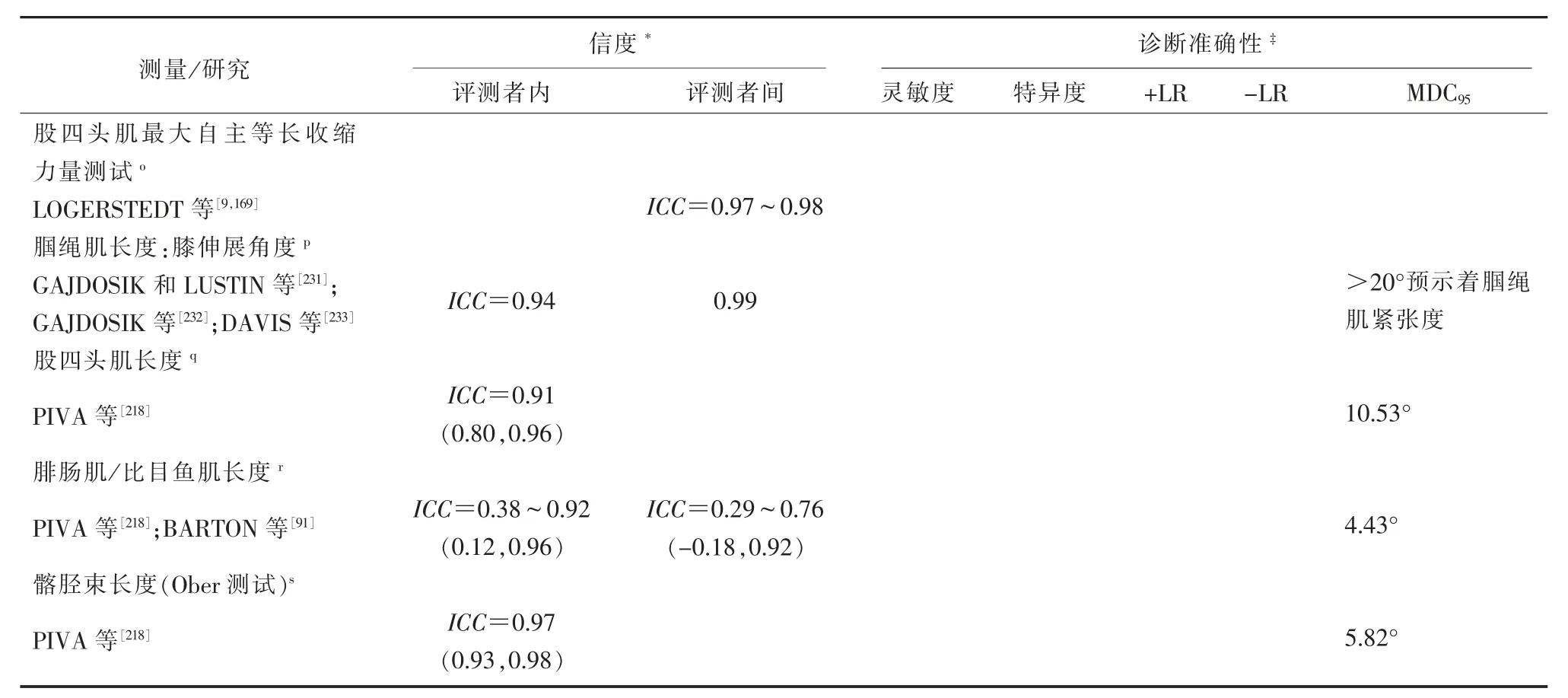
(续表3)
5.3.4 肌肉力量测试
Ⅲ
髋部稳定性等长测试(HipSIT)用于测量整个髋部后外侧肌肉系统的力量[230]。与单个髋后侧肌肉相比(r=0.51~0.65),HipSIT显示了中度到好的共时效度,具有极好的测量者间信度和测量者内信度(ICC=0.98~0.99),MDC95在健康对照组[0.036力量(kg)/体质量(kg)]和PFP患者[0.034力量(kg)/体质量(kg)]已确立(表3)[230]。
Ⅳ
用机械测力计测试股四头肌的最大自主等长收缩肌力信度高(ICC=0.97~0.98)(表3)[169,237]。
测量髋部和大腿力量来甄别肌肉无力是一个挑战。迄今为止,使用手持测力计进行等长肌力测试一直是最为广泛运用的评估工具[45]。恰当的测试方法是测量可靠性、准确性的关键(表3)[238-240]。
5.3.5 肌肉长度测试
Ⅰ
有关髋屈肌长度及髋内旋和外旋关节活动范围的数据有限,HAMSTRA-WRIGHT等[147]推论:在负重活动中髋外旋受限会使股骨内旋增加和外侧髌股关节负荷增加。
Ⅲ
PIVA等[218]确立了常用于评估PFP患者的灵活性测试的测试者间信度,腘绳肌、股四头肌、腓肠肌/比目鱼肌和髂胫束长度测试的信度为差到优(ICC=0.29~0.97)(表3)[91,218,241]。PIVA等[218]还采用了一种多元逐级判别分析方法决定哪种评测能最佳区分罹患PFP和不患PFP的个体;在灵活性评测中,仅腓肠肌/比目鱼肌长度被区分出来,负重时踝背屈活动范围(range of motion,ROM)是单腿蹲时增加的冠状面投射角相关的唯一因素[139],提示腓肠肌长度可能影响单腿蹲时的活动。
5.3.6 PFP结果集合
Ⅲ
通过结合病史要素和一般体格检查得到的结果能用于区分膝关节主诉者是否可归因于PFP[223];DÉCARY等[223]提出基于年龄、疼痛部位、临床检查的2个集合来帮助PFP的诊断,这些集群阳性似然比为8.70(95%CI:5.20,14.58);类似地,3个集合用于排除PFP(-LR=0.12;95%CI:0.06,0.27)(表4)。
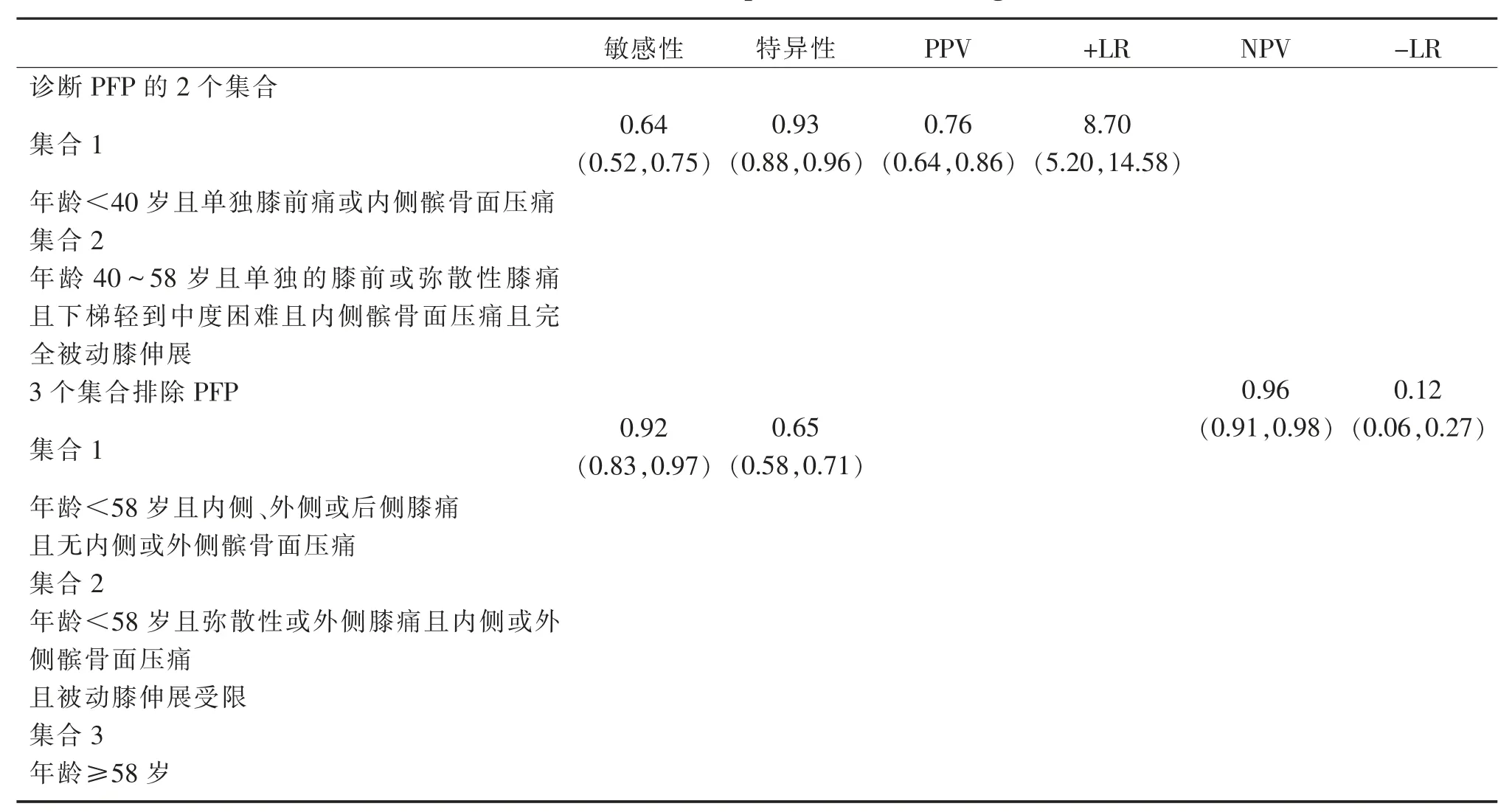
表4 髌股疼痛结果集合[223]*Table 4 Patellofemoral pain cluster of findings[223]*
5.3.7 推荐
C
经过一段时间的照护后,评估PFP患者时,临床人员可以评估身体结构和功能,包括髌骨激惹、髌骨活动性、足位置、髋部和大腿肌肉力量以及肌肉长度。
5.4 最佳实践要点
5.4.1 基本数据元素 临床人员应当至少在基线和出院时或在另外1个随访点为所有的PFP患者记录以下评测,以支持临床照护和研究质量改善的标准化。
5.4.1.1 PFP的诊断 ①髌后或髌骨周围疼痛;②髌后或髌骨周围疼痛在蹲、上下楼梯、久坐,或者其他在屈膝位髌股关节负荷的功能活动中再现;③排除其他可能引起膝前疼痛的原因;④髌股关节疼痛的结果集合。
5.4.1.2 PFP的分类
5.4.1.2.1 过度使用/过度负荷没有其他损伤 离心下台阶测试。
5.4.1.2.2 PFP伴肌肉表现缺陷 ①髋部稳定性等长测试(HipSIT);②大腿力量测试。
5.4.1.2.3 PFP伴运动协调缺陷 ①在侧向下台阶测试时出现动态膝外翻;②额状面膝外翻。
5.4.1.2.4 PFP伴活动度障碍
1)活动过多 足活动度测试:①在非负重和负重时的中足宽度;②FPI。
2)活动度减少 ①外侧髌骨支持带(髌骨倾斜测试);②肌肉长度测试(腘绳肌、腓肠肌、比目鱼肌、股四头肌、髂胫束);③髋内旋和外旋ROM测试。
5.4.1.3 活动受限——身体表现评测 下蹲时疼痛。
5.4.1.4 活动受限——患者自报告的评测 ①膝前疼痛量表(AKPS)或膝关节损伤和骨关节炎结局评分-髌股疼痛和骨关节炎分量表(KOOS-PF)评定功能;②视觉模拟评分(VAS)评定常规疼痛、视觉模拟评尺(VAS)或NPRS评定最严重的疼痛程度。
6 干预措施
6.1 概述
文献中有关PFP患者非手术治疗的干预措施包括单独的和综合的干预措施,对躯干、髋关节、大腿和下肢进行强化训练和牵伸训练的目标是解决肌肉表现缺陷、运动协调障碍和活动障碍,运动治疗(exercise therapies)包括以负重或非负重姿势,或两者兼有进行以训练膝关节和/或髋关节为靶向的运动。由于PFP患者治疗具有异质性和多种干预措施的综合应用,故结果常常是基于综合干预措施产生的。综合干预措施包括与运动治疗联合的3种或3种以上的辅助干预措施,如足部矫形器、手法治疗或髌骨贴扎等。最后,在可能的情况下,与运动治疗分开回顾辅助性干预措施,如物理因子治疗、步态再训练和干针疗法等。
每个证据都是单独合成的,然后整体上支持每个干预措施的总体推荐。为了与最新国际专家共识会议在2016年发表的关于PFP的治疗保持一致[242],对系统回顾和RCTs指定了证据水平,这些证据水平分别与AMSTAR和物理治疗循证数据库(Physiotherapy Evidence Database,PEDro)评分相对应:高质量(7/10或更高)、中等质量(4~6/10)及低质量(3/10或更低)。根据LACK等[131]的描述,研究评估了短期(<3个月)、中期(3~12个月)和长期(超过12个月)的结局。
6.2 特定运动治疗方式与对照组的对比
Ⅰ
1篇高质量的研究系统回顾分析了38项Ⅰ级和Ⅱ级支持运动治疗的综合干预措施,包括膝关节靶向运动治疗或膝和髋关节靶向运动治疗,结合足部矫形器、髌骨贴扎、髌骨关节松动和/或股四头肌生物反馈治疗PFP,并与无治疗组或安慰组进行比较[243];另外4份系统回顾也支持使用综合干预措施治疗PFP[131,244-246]。此外,2016年Cochrane系统回顾得出结论认为,与对照组或安慰治疗相比,短期内,运动治疗可以减轻疼痛[标准化均数差(standardized mean difference,SMD)=-1.46;95%CI:-2.39,-0.54],并可改善功能(SMD=1.62;95%CI:0.31,2.94),具有中等到大的效应值[247]。从中期到长期来看,与对照组或安慰治疗相比,运动治疗可以大大减轻PFP患者的平常疼痛(SMD=4.32;95%CI:0.89,7.75)和较大改善功能(SMD=1.1;95%CI:0.58,1.63)[247]。
6.2.1 知识空白 尽管运动治疗被推荐用于PFP短期、中期和长期减轻疼痛,并在中长期改善功能,但是目前还不清楚最佳剂量,部分原因是这些文献对运动的报道不足[243],需要进一步的研究来了解哪些剂量参数(如疗程持续时间和频率、运动强度等),才能更好地减轻疼痛,以及获得更好的功能和生存质量的结局。
6.2.2 膝关节靶向运动治疗
6.2.2.1 非负重(开链)与负重(闭链) 有证据表明,负重和非负重的股四头肌增强训练会导致PFJ负荷的不同模式[248-249]。因此,非负重运动和负重运动在理论上各有优缺点,可能会影响患者的反应。
6.2.2.2 短期结局
Ⅱ
2项中等质量的RCTs比较了完成非负重或负重膝关节靶向运动治疗的PFP患者的短期结局。在1项中等质量的RCT中,HERRINGTON和ALSHERHI[142]报告称,在完成6周的负重和非负重的膝关节靶向运动治疗的患者中,疼痛减轻和功能的改善均相当,最重要的是,负重和非负重膝关节靶向运动治疗都优于对照组(等待观察)。
同样,BAKHTIARY和FATEMI[250]的1项中等质量RCT报告显示,PFP患者在完成了为期6周的非负重或负重膝关节靶向(股四头肌增强)运动后,疼痛感显著减轻,2种运动模式之间没有差异;BAKHTIARY和FATEMI[250]并没有包括一个无干预的对照组。因此,目前还不清楚在这2组中疼痛减轻的效果是否会优于等待观察组。
6.2.2.3 中期结局Ⅱ
WITVROUW等[251]的1项中等质量的RCT报告称,与接受非负重膝关节靶向运动治疗的患者相比,接受5个月负重膝关节靶向运动治疗的PFP患者的疼痛症状在治疗中期仅轻微减轻(VAS评分),2组患者的功能结局在治疗中期没有差异[251]。但是,应该指出的是,这项研究没有对照组。因此,目前还不清楚负重或非负重膝关节运动治疗的中期结局是否优于观察组。
6.2.2.4 长期结局
Ⅰ
1项有5年随访结局的高质量RCT显示[252],尽管非负重和负重运动都降低了PFP,但两者之间无差异;在5年的随访中,接受非负重运动治疗的患者的AKPS功能评分略高。
6.2.2.5 知识空白 虽然在短期、中期和长期中,负重和非负重膝关节靶向运动治疗都没有表现出优于彼此的优势[245-246,253-254],但目前尚不清楚两者在中长期是否都优于对照组。
6.3 同时避免疼痛的高运动量和低运动量的膝关节靶向运动治疗比较
Ⅱ
1项中等质量的RCT报告显示,通过使用高运动量的(3组、每组30次或更多的重复、每周3次、持续12周)膝关节靶向运动治疗项目(负重的、非负重的)下台阶试验,并避免试验过程中任何疼痛的加剧,可以在短期、中期到长期更好地减轻疼痛和改善功能;它与30 min的有氧自行车运动相结合,并与低运动量的运动项目(3组、每组10次、每周3次、持续12周),既包括了10 min的有氧自行车运动同时也避免了疼痛加剧的项目相比较[246,255-256]。
注:知识空白,所引用的支持高运动量运动的证据来自1项单独的队列研究,并且缺乏等待观察对照组。因此,需要更多的研究来明确推荐高运动量或低运动量的膝关节靶向运动治疗方法。
6.4 髋关节靶向运动治疗与对照组比较
6.4.1 短期结局
Ⅱ
1项中等质量的RCT比较了2组PFP的治疗,髋关节靶向运动治疗组使用弹力带接受8周的非负重、髋关节靶向运动治疗,对照组接受营养补充治疗[257];与对照组相比,在短期内,髋关节靶向运动治疗组疼痛大幅减轻(SMD=2.80;95%CI:1.71,3.88)和WOMAC功能改善(SMD=2.88;95%CI:1.78,3.98)。
6.4.2 知识空白 由于支持髋关节靶向运动治疗与对照组相比的证据质量中等,进一步开展高质量的中期到长期评价髋关节靶向运动治疗疗效的RCT,并考虑最佳剂量参数,可能会给出更明确的推荐。
6.5 髋关节靶向运动治疗与膝关节靶向运动治疗的比较
6.5.1 短期结局
Ⅰ
1项高质量的RCT评估了为期8周的髋关节靶向运动与膝关节靶向运动干预相比,并报告了完成髋关节靶向运动组在疼痛和功能方面有更好的结果[258];应该指出的是,除了非负重的膝关节伸展抗阻运动外,负重运动也被认为是膝关节靶向运动,包括腿部推举(leg presses)、上下台阶和下蹲,事实上,这些负重运动会导致高水平的臀肌活动[259];髋关节靶向运动组完成的运动包括非负重的髋关节强化运动,还包括一些负重运动,如SLS和弓步(lunges),这些运动之前曾被报道会导致较高的股四头肌活动水平(最大自主等长收缩超过50%~60%)[260-261]。
Ⅰ
1项高质量的RCT中[262],与接受膝关节靶向运动治疗4周后再接受髋关节靶向运动治疗4周的患者相比,随机分配到接受单一髋关节靶向运动治疗4周后再接受单一膝关节靶向运动治疗4周的PFP患者,在跳跃表现和功能评分方面有较大改善(通过Kujala调查问卷);无论分配到哪一组,所有的运动都要重复3组,每组10次,强度为最大强度的60%。
Ⅰ
2项高质量的Meta分析发现,在PFP患者中,髋关节靶向运动的短期效果在改善疼痛(SMD=0.36;95%CI:0.13,0.59)和 功 能(SMD=0.18;95%CI:0.05,0.42)方面均略优于膝关节靶向运动[131,246];值得注意的是,这些Meta分析包括了FERBER等[133]和BALDON等[258]的研究,尽管他们各自的运动项目有混淆的性质,他们的研究还是将髋关节靶向运动和膝关节靶向运动进行了对比。
Ⅱ
在1项中等质量的试验中,FERBER等[133]报告说,在PFP患者中,6周的髋关节或膝关节靶向运动都可以减轻疼痛并改善功能(通过AKPS评分),但2组之间没有差异;髋关节靶向运动组进行站立运动,使用一个复合拉伸机(cable column)为髋外展肌群和髋内旋、外旋肌群提供外部阻力;膝关节靶向运动组进行非负重和负重运动,非负重运动包括等长股四头肌运动和膝关节伸展运动,而负重运动包括下台阶(step-downs)、SLS和双腿深蹲以及向前弓步;在解释试验结果时应谨慎[133],因为在这个试验中使用的负重膝关节运动曾被报道伴高水平的髋关节肌肉活动(>60%的最大自主等长收缩)[259,263]。另外,本研究未纳入等待观察的对照组[133]。
Ⅱ
2项中等质量和1项高质量的RCTs比较了以髋关节后外侧肌群(如侧卧髋关节外展)为训练目标的髋关节运动和以股四头肌为训练目标的膝关节运动(如非负重的膝关节伸展)[133,264-265];3份研究均报道,与膝关节运动治疗相比,髋关节运动治疗在减轻疼痛和改善功能方面效果更好。
相比之下,1项中等质量的RCT[78]通过VAS和AKPS评估发现,接受6周膝关节运动治疗或髋关节和核心运动治疗的患者在疼痛和功能方面都有所改善,但2组间无差异。由于没有纳入对照组,所以还不清楚这2种运动方案的效果是否比等待观察组的效果更好。
6.5.2 中期结局
Ⅰ
基于2项高质量的RCTs[162,265],2015年1项高质量的系统回顾得出结论,与膝关节靶向运动相比,在中期来看,髋关节靶向运动在减轻疼痛(SMD=1.07;95%CI:0.55,1.59)和被动关节活动度范围(SMD=0.87;95%CI:0.36,1.37)方面具有更好的中等效果[196]。
6.5.3 知识空白 虽然短期和中期的结局更倾向于髋部靶向运动治疗,而不是膝关节靶向治疗,但长期的结局目前还不清楚。进一步的研究应该包括对不同人群的长期结局的评估,特别是高需求的运动员和青少年,因为在这些人群中,髋关节靶向运动治疗和膝关节靶向运动治疗对治疗PFP的有效性还不清楚。最后,在髋关节靶向运动治疗和膝关节靶向运动治疗的描述中,更高的一致性将有助于对未来的临床试验结果进行解释和实施。
6.6 髋关节和膝关节靶向的综合运动治疗与单纯膝关节靶向运动治疗比较
6.6.1 短期结局
Ⅰ
与膝关节靶向运动治疗相比,3项高质量的Meta分析一致认为髋关节和膝关节靶向综合运动治 疗 在 短 期 内 效 果 更 好[131,246,266],具 体 来 说,1项Meta分析发现,髋关节及膝关节靶向综合运动效果在平常疼痛(SMD=0.55;95%CI:0.22,0.59)和患者报告的功能(SMD=0.42;95%CI:0.03,0.81)方面略优于膝关节靶向运动[131]。然而值得注意的是,Meta分析中包含的大多数RCTs并没有在各自的膝关节靶向和髋关节与膝关节靶向综合运动方案中控制运动量。因此,患者结局的差异可能是由于髋关节与膝关节靶向综合运动方案中运动量更大。
6.6.2 中期结局
Ⅰ
基于2项高质量的RCTs[264,267],2项高质量的Meta分析报告了中期内髋关节及膝关节靶向综合运动治疗比膝关节靶向运动治疗在减轻疼痛方面的效果更好[131,246]。 同样的,这些Meta分析[131,246]基于2项高质量的RCTs[264,267],提示了髋关节与膝关节综合运动治疗对改善患者报告的功能的效果更好;1项高质量的RCT报告显示,中期内髋关节与膝关节靶向综合运动治疗比单纯膝关节运动治疗在单腿跳跃得分(SMD=1.54;95%CI:0.89,2.18)方面的效果更好[267]。
6.6.3 长期结局
Ⅰ
迄今为止,只有1项高质量的RCT比较了接受髋关节与膝关节靶向综合运动治疗或单纯膝关节靶向运动治疗的患者在疼痛、患者报告的功能和功能表现方面的长期结果,FUKUDA等[267]报道了髋关节与膝关节靶向综合运动治疗比单纯膝关节靶向运动治疗在减轻疼痛方面(SMD=2.99;95%CI:2.16,3.83)、患者报告的功能方面(通过LEFS评分)(SMD=2.65;95%CI:1.86,3.43)、AKPS评分(SMD=1.78;95%CI:1.12,2.45)和单腿跳跃试验(SMD=2.1:95%CI:1.40,2.79)方面有明显更好的效果。
6.6.4 知识空白 需要更多高质量的RCTs研究特定人群,如高需求的运动员或青少年,并确定髋关节与膝关节靶向综合运动的最佳剂量参数。未来的RCT还应在膝关节靶向运动方案和髋关节与膝关节靶向综合运动方案中使用匹配的运动量。
6.6.5 推荐
A
临床人员应在治疗PFP患者时纳入髋关节与膝关节靶向的综合运动治疗,以在短期、中期和长期内减少疼痛,并改善患者报告的结局和功能表现;髋关节靶向运动治疗应以髋关节后外侧肌群为训练目标。膝关节靶向运动治疗包括负重(抗阻下蹲)或非负重(抗阻膝关节伸展)运动,而这2种运动技术都是针对膝关节周围肌群。在PFP治疗的早期阶段,髋关节靶向运动可能优于膝关节靶向运动。总的来说,在PFP患者中,髋关节与膝关节靶向综合运动在优化结局(optimize outcomes)方面优于单纯的膝关节靶向运动。
6.7 髌骨贴扎
文献中已经提出和评估了许多针对PFP患者的贴扎方案,每一个方案都旨在改变PFJ运动学以减少PFJ应力[268]。常用的方法包括定制性McConnell贴扎技术,使用硬性贴布(rigid taping)以减少髌骨外侧滑动、倾斜和旋转的任何组合[268],以减轻临床就诊过程中功能性任务(如下台阶)期间的疼痛。其他常见的方法包括非定制性仅内侧髌骨滑动贴扎法[269]以及旨在增强股四头肌肌肉激活和协同作用的贴扎方法[270]。
Ⅰ
来自6项高质量研究的汇总数据表明,定制性髌骨贴扎可以在一系列功能任务中产生即刻的大幅减轻疼痛(SMD,2.43;95%CI:1.98,2.89)[271,15]的作用;具体地说,定制化髌骨贴扎包括支持髌骨倾斜、滑动和旋转的技术结合,在功能任务(如下台阶)中优化疼痛结局。来自3项高质量研究的汇总数据表明,非定制性髌骨内侧定向贴扎(即1条贴布)在功能任务期间可以立即产生少量的疼痛减轻(SMD=0.50;95%CI:0.22,0.79)作用。
Ⅰ
在4项高质量的系统回顾中,关于髌骨贴扎在即刻效应之外的潜在价值有一些相互矛盾的结果[271-274]。具体地说,系统回顾显示,髌骨贴扎治疗疼痛的效果分别报道为没有益处、证据相互矛盾和有很大的正向效益[271-272]。不一致的结果与不同的Meta分析过程和时间点的定义、贴布类型(定制和非定制)以及随后的组合有关,如CALLAGHAN和SELFE[272]的Cochrane系统回顾报告称,贴扎没有任何好处,仅仅对“短期”定义为3个月或更短,并将各种贴扎技术和时间点(1周~3个月)的结果汇总在一起;COLLINS等[273]和BARTON等[271]则分别考虑了贴扎技术和时间点,这2篇综述都报道了来自1项高质量研究[275]的有限证据,该研究表明,定制性髌骨贴扎结合运动能在短期内(4周)大幅减轻疼痛(效应值无法估计,因为贴扎组无疼痛)。此外,这些综述报告了来自1项高质量研究[276]的有限证据,该研究表明,结合向内非定制性贴扎并不能提供比运动和教育或者单纯教育更多的益处,以增强肌肉功能为目的的贴扎与运动治疗结合使用对疼痛和功能并无任何益处[271]。
Ⅱ
2018年发表的1项中等质量的RCT报告显示,当髌骨贴扎结合强化物理治疗(4周12次),包括膝关节靶向运动和手法治疗时,患者的疼痛和功能没有进一步改善[277];然而,对如何应用这些结果进行解读具有挑战性,因为在该项研究中对贴扎方法的描述质量很差。
Ⅱ
2017年发表的1项中等质量的RCT报告显示,针对髋关节和膝关节的靶向运动治疗(6周内12次)配合贴扎以促进内侧股四头肌活动,与安慰贴扎治疗和不贴扎治疗比较,发现疼痛或功能结局相当[278]。
6.7.1 知识空白 尽管结合运动治疗的定制性髌骨贴扎在短期内似乎可以改善PFP患者的结局,但仍需要对PFP贴扎方法进行长期评估。
6.7.2 推荐
B
临床人员可以使用定制性髌骨贴扎结合运动治疗,以帮助立即减轻疼痛,并在短期内(4周)提高运动治疗的效果。重要的是,从长期来看,在较强化的物理治疗中添加贴扎技术可能没有益处,不推荐为了增强肌肉功能而使用贴扎。
6.8 髌股关节膝矫形器(支具)
Ⅰ
2015年1篇高质量的Cochrane综述[279]得出结论,髌股关节矫形器(膝支具、护膝或髌骨带)结合运动治疗与单纯运动治疗相比,使用髌股关节矫形器并未显示出短期内对疼痛的更有意义的干预效果(SMD=-0.46;95%CI:-1.16,0.24);该项Cochrane综述注意到相关研究证据质量较低,并且在各研究之间护具类型的异质性较大(膝支具、护膝和髌骨带)[279]。
6.8.1 知识空白 考虑到有关髌股关节矫形器的相关研究质量较低,未来将需要更多的高质量临床研究对比不同类型膝关节支具在结合运动干预时对疼痛和功能的影响。
6.8.2 推荐
B
临床人员不应该使用髌股关节膝矫形器对PFP患者进行治疗,其中包括膝关节支具、护膝或髌骨带。
6.9 矫形鞋垫
无论静态或动态,存在过度的足旋前均是传统上针对PFP患者开具矫形鞋垫处方的原因[280];然而,这一结果目前并不一致,一些研究显示如果患者 有 更 多 的 动 态 足 旋 前[281]或 足 部 活 动 度[145,282-284],那么可能会有更高的成功率;一些研究报告对足部活动度减少的成功案例[145,282-284];也有研究报告了治疗是否成功与足部姿态和活动度无关[145,282-284];基于中等和高质量的系统回顾及专家团投票,2016年国际专家共识会议总结认为,使用预制的矫形鞋垫可能在短期内对疼痛降低有所帮助[242]。
Ⅰ
1项高质量的Cochrane综述中包括了2项研究,涉及210名受试者,研究报告显示,在使用6周时,矫形鞋垫对比普通鞋垫对膝关节疼痛有更好的促进作用(风险比=1.48;95%CI:1.11,1.99),但在跟踪1年时并无此效果[285];物理治疗结合矫形鞋垫的干预方式并未比单纯的物理治疗在任何时间点对关节被动活动范围有更显著的改善作用。
Ⅰ
MATTHEWS等[100]的1篇高质量系统回顾中总结了6项研究,得出14个与使用矫形鞋垫成功治疗相关的因素。BARTON等[282]报告了4个预测因素中出现任意3个(鞋子运动控制性能>5.0;平常疼痛VAS评分<22.0/100 mm;当膝关节屈曲时,负重下踝关节背屈活动度<41.3°;单腿下蹲的疼痛减轻),矫形鞋垫成功治疗PFP的可能性增加11.1倍(95%CI:2.7,46.9)。VICENZINO等[284]报告了下列4项预测因素中出现的任意3个(年龄>25岁,中足宽度差异>10.96 mm,身高<165 cm,最严重疼痛的VAS评分<53.25/100 mm),矫形鞋垫成功治疗PFP的可能性增加8.8倍(95%CI:1.2,66.9)。
Ⅰ
2项高质量的RCTs报道,预制矫形鞋垫经过调整达到最佳舒适状态后,与普通鞋垫相比,针对PFP患者进行6周干预后有更大的整体治疗进展[145,286]。同时,有1项高质量研究显示,使用预制鞋垫并结合物理治疗与仅单纯进行物理治疗相比,在短期(6周)、中期(12周)和长期(52周)的干预效果上没有明显增加[286]。
Ⅰ
1项发表于2018年的高质量RCT显示,对一组静态后足外翻(>6°)PFP亚组人群进行监督下的足部靶向运动(12次,超过3个月)并配合使用定制的矫形鞋垫,结合3次物理治疗(教育、手法和膝关节为主导的训练),与仅进行3次物理治疗相比,在治疗4个月时前者在疼痛和功能上均有更好的效果[287],但2组间在干预后12个月内差异无统计学意义;由于该项研究的设计,目前并不清楚这一较好的干预效果是额外的足部靶向运动、矫形鞋垫还是额外的物理治疗接触的结果。
Ⅱ
1篇中等质量,包括7项研究涉及700名受试者(76.8%为女性)的系统回顾报道,尽管研究证据有限,但是以自我功能评估量表和总体进步评分为测量指标,预制矫形鞋垫对比普通鞋垫在短期(6周)显示了更好的功能提升[288];在物理治疗干预上额外加入矫形鞋垫显示将在短期显著增加FIQ评分,在中期显著增加AKPS评分。
6.9.1 知识空白 由于研究设计及MØLGAARD等[287]的研究发现,未来的研究目标应该是明确在匹配不同干预组之间物理治疗剂量的情况下,定制鞋垫结合监督下的足部靶向运动是否在短期和中期的治疗效果中,更优于患者教育、手法治疗和膝关节靶向运动治疗。目前没有临床预测性研究通过适当的随访方法学证实其效度,这也预示着未来这一方向的工作对帮助指导临床实践,用于指导谁更可能从矫形鞋垫的使用中获益是必要的。
6.9.2 推荐
A
临床人员应该对伴有足部过度旋前的PFP患者提供预制足部矫形鞋垫的处方以减少疼痛,但是这仅在短期内有效(最多6周)。如果提供了处方,足部矫形鞋垫应该与运动治疗相结合。推荐定制矫形鞋垫效果优于预制矫形鞋垫的证据尚不足。
6.10 生物反馈
6.10.1 表面肌电生物反馈设备辅助下的膝关节运动治疗
Ⅱ
表面肌电生物反馈已经被提出用于优先募集股内侧肌,从而减少PFP患者髌股关节向外移位[289]。2项中等质量的RCTs研究检测了是否以表面肌电为基础的生物反馈可促进PFP患者的治疗效果,与单纯膝关节靶向(股四头肌)训练相比,生物反馈并未增加额外的益处[28,290]。后续的低质量和高质量的Meta分析也得出结论,在生物反馈辅助下的股四头肌训练并未在治疗PFP上显示出比膝关节靶向(股四头肌)训练效果更好,因为在这些研究中并无对照组,所以尚不能明确在这些研究中是否膝关节靶向训练优于等待观察组[273,291-292]。
B
临床人员不应该使用EMG生物反馈技术增加股内侧肌活动来提升膝关节靶向(股四头肌)训练对PFP的治疗效果。
6.10.2 有、无视觉生物反馈辅助下的髋膝靶向训练疗法效果对比
6.10.2.1 短期和中期结局
Ⅰ
1项高质量的RCT发现,不论是否在髋膝联合训练(例如单腿蹲)中使用视觉反馈进行下肢力线调整,该研究观察到针对PFP患者在进行康复后4周、3个月和6个月时,在疼痛和功能表现上均有所提升(通过AKPS进行评价)[264];此外,在完成康复后,2组均进行单腿下台阶任务时,躯干和下肢的力学差异无统计学意义;最后,在干预后,2个研究组的髋关节后外侧和股四头肌等长收缩力量差异无统计学意义。
6.10.2.2 推荐
B
临床人员不应该在髋膝靶向训练中使用视觉生物反馈对力线进行调整作为对PFP患者的治疗。
6.11 跑步姿态再训练
Ⅰ
1项高质量的RCT研究是针对负荷管理(避免跑坡,如果在增加跑步频率时降低每次跑量)进行的患者教育结合5个10 min/次的跑姿改良指导的治疗效果,跑姿改良指导包括增加步频、减少足部落地声音和/或改变足部触地点从后足到前足,结果提示负荷管理的患者教育结合跑姿改良组在中期效应上并未比单纯负荷管理组对PFP的跑者更有帮助,与进行髋膝靶向训练结合患者教育组对比也未显示更有效[143],但是该研究中无对照组,因此,目前尚未得知3种干预方式对患者带来的改善效果是否超过等待观察组。
Ⅱ
在1项中等质量的RCT中,针对后足触地跑者进行持续2周、总共8次的跑姿再训练,该研究使用反馈渐弱的设计来提示受试者改变足跟触地方式为前足触地,研究结果显示,试验组与对照组(接受与跑姿再训练试验组相匹配的渐进增加跑量训练)相比,在训练完成后即刻及短期随访期内(4周)跑姿再训练对于疼痛的缓解均有效[144]。
Ⅱ
在1项中等质量的RCT中报道,跑者接受10次跑姿再训练,旨在提升10%步频,并在20%跑步量中结合穿着“赤足鞋”,该试验组与使用足矫形鞋垫以达到最佳舒适度的对照组比较,疼痛缓解较明显[293]。
Ⅲ
1篇2016年的系统回顾基于2项中等质量的系列案例研究得出结论,使用视觉反馈和反馈渐弱的设计进行8次跑姿再训练[294-295],旨在纠正被认为跑步中过多的近端力学错误(例如,髋关节内收峰值)的方案较大程度地减少了疼痛[使用VAS评价(SMD=3.84;95%CI:2.70,4.98)],同时较大幅度地增加了LEFS(SMD=2.16;95%CI:1.29,3.03)评价的功能[106]。
6.11.1 知识空白 未来的研究应该在有恰当的干预时长和长期随访的情况下,纳入比较跑姿再训练,患者教育和髋膝靶向运动治疗的不同干预方案的结果,这将明确是否跑姿再训练需要针对性地调整那些被认为与PFP发病有关的特定跑步力学异常,或者是否跑姿再训练可在不同跑者之间使用而不必考虑跑步力学。目前并不可知哪个标准可以甄别哪些PFP患者在他们的康复方案中加入跑姿再训练能最大获益。因为那些导致疼痛缓解的再训练干预中运用了较高强度的再训练(例如,有更多的再训练频次),所以未来的研究中应该同时评估再训练方案的最佳训练量。鉴于大部分该类研究均只是样本量较小的RCT(每组10例)或是一些案例系列研究,目前尚不清楚哪一种跑姿再训练更有效,或者是否比着重在负荷管理的患者教育更优。
6.11.2 推荐
C
临床人员可以使用跑姿再训练对PFP跑者跑步中的模式进行多次提示,包括提示前足触地模式(针对后足触地跑者),提示增加跑步步频,或提示减少髋关节内收峰值。
6.12 血流限制性训练结合高重复次数的膝关节靶向运动治疗
Ⅰ
1项证据等级为Ⅰ级的高质量RCT研究指出,伴PFP的健康成年人在接受8周的标准膝关节运动治疗[接近一次重复最大量(1-Repetition maximum,1RM)的70%的强度,1组7~10次重复,3组训练]与接受8周的血流限制性训练结合高重复次数的膝关节运动治疗(1组30次重复或力竭,紧接着3组15次重复,所有负荷均在30%的1RM)相比,在Kujala评分或最严重疼痛程度评分上差异无统计学意义[296],同时,与对照组相比,血流限制性训练组在进行日常活动中的疼痛VAS评分上有显著降低,2组间VAS的差异并未超过MCID(20 mm);1项亚组分析显示,对抗阻伸膝疼痛的患者使用血流限制训练配合标准化膝运动治疗比只进行标准化膝关节运动治疗对股四头肌力量增加更显著[297]。
6.12.1 证据综合及知识空白 需要额外的研究来明确针对PFP患者,使用血流限制训练结合高重复次数膝关节运动治疗的推荐。未来的高质量RCT应该合理计算最佳样本量以明确亚分组,例如抗阻伸膝疼痛的不同人群中,哪些人可能使用血流限制训练有较大的改善。与此同时,血流限制性训练与标准化力量训练相比,对于健康活跃的人群来说是安全的,并无更多风险;但对于较不活跃人群,则可能存在较大风险的副作用,例如横纹肌溶解[298]。
6.12.2 推荐
F
临床人员在监控训练副作用的情况下,可以对抗阻伸膝有疼痛限制的患者使用血流限制性训练结合高重复次数的膝关节运动治疗。
6.13 针刺疗法
文献中评价了2种临床常用的针刺方法,即针刺(东方医学)和干针(西方医学),针刺在美国的物理治疗领域不能操作,但在其他国家如英国和澳大利亚物理治疗师可以应用。
Ⅰ
1项高质量的RCT研究报告,在膝关节运动治疗和针对髌股关节的手法治疗的干预方案中配合3次股四头肌扳机点干针治疗,患者的疼痛或功能没有进一步改善[299]。
Ⅰ
1项高质量的RCT对比了扳机点干针治疗(股四头肌6个点)与假干预组(同样的6个点,使用尖锐的塑料导管刺激皮肤,但并不刺入皮肤)的治疗效果,研究发现干针治疗对于PFP患者在治疗后即刻或治疗后72 h在疼痛或功能障碍上无额外效益[283]。
Ⅱ
综合1项中等质量的RCT研究的1篇高质量的系统回顾提示,与无治疗相比,针刺在中期(5个月)时产生中等程度的正向效应(SMD=0.65;95%CI:0.13,1.16)[273]。
6.13.1 证据综合及知识空白 虽然1项研究指出了针刺的有效性,但这是与无治疗进行的对比,这提示了我们目前需要设计包含安慰/假治疗对照组的研究。此外,针刺尚未与运动治疗进行过对比,或与联合运动治疗的干预进行比较。因此,目前尚不清楚是否会出现与干针研究相似的结果(例如,与运动治疗相比没有额外效益)。没有研究对比针对PFP患者使用针刺和干针的治疗效果差异,这些研究空白应该着重开展,以更加明确对针刺的相关推荐。
6.13.2 推荐
A
临床人员不应该使用干针作为对PFP患者的治疗。
C
临床人员可能可以使用针刺来减轻PFP患者的疼痛;然而,应该小心地使用这一推荐,因为目前尚不明确针刺治疗是否优于安慰或假干预,该推荐仅适用于针刺治疗在物理治疗执业范围内使用的场景。
6.14 手法治疗作为1项单独的治疗方法
1篇发表于2018年的低质量系统回顾得出结论,仅单独进行手法治疗(针对髌骨或腰椎)无任何效益[300]。髌骨松动与其他物理治疗干预手段的结合已被证实其有效性。因手法治疗的临床操作有较大的不一致性,当进行研究评价时也会面临在使用上的不同理念,其中包括促进局部及远端关节灵活性,以及减少肌肉和筋膜组织张力。
Ⅰ
1项高质量的RCT报告,在髌后和髌周的缺血性压迫(15次)与髋关节肌群的缺血性压迫(15次)相比,能够显著减少疼痛,但是该研究没有对照组[301]。
Ⅱ
1项低质量的RCT[302]被纳入了2篇系统回顾中(其中1个高质量,另外1个低质量)[273,300],研究结果显示进行2周的髌骨向内滑动松动、髌骨倾斜松动和外侧支持带局部按摩的治疗方案,与无干预的对照组对比,并未降低疼痛水平。
Ⅱ
1项中等质量的RCT[303]被纳入了1篇高质量的系统回顾中[273],结果显示在髌骨松动手法中加入脊柱快速整复4周,未显示效益。
Ⅱ
1项中等质量的RCT研究结果显示,与使用运动治疗并结合弹性绷带贴扎的方法相比,使用运动治疗并结合膝关节动态松动(胫股关节)的方法能够较大程度地减轻静息痛[76]。
Ⅱ
1项中等质量的RCT研究结果显示,在包括牵伸和髋膝靶向训练时,加入12次髌骨贴扎对于疼痛的缓解作用比12次髌骨松动可能更加有效[241],但是使用这些干预方案的时间范围目前尚未确定。
6.14.1 知识空白 低质量系统回顾已经纳入了若干手法治疗的研究,但这些研究不能与运动治疗在效果上进行区分,说明需要更加严格的入选标准和研究方法设计。现有的大部分研究证据为单一的中等质量RCT,接下来需要更多的高质量RCT以评估手法治疗结合运动治疗的有效性,以便进行更为明确的治疗推荐。
6.14.2 证据综合及临床原理 基于现有的高质量系统回顾和专家投票,最近进行的国际专家共识性会议[242]得出结论,手法治疗,包括腰椎、膝关节或髌股关节的快速整复/松动,尤其单独使用时,并不能改善结局。虽然手法治疗作为联合干预的效应已经被证实,但使用尤其单独使用手法治疗并不能改善结局,因此本指南并不做出推荐。因为运动治疗在相关的联合干预研究中是1项最为一致的方法,手法治疗不应该减少对PFP患者提供适当运动治疗的时间。
6.14.3 推荐
A
临床人员不应该针对PFP患者,单独使用手法治疗,包括腰椎、膝关节或髌股关节整复/松动。
6.15 物理因子治疗
6.15.1 神经肌肉电刺激辅助股四头肌训练与单纯进行股四头肌训练比较
Ⅱ
1项中等质量的RCT报告,与单纯进行运动治疗相比,以刺激股内侧肌为主的神经肌肉电刺激合并膝关节靶向(股四头肌)运动治疗并不会产生额外的效益[304]。
Ⅱ
1项低质量的系统回顾随后得出如下结论,针对PFP患者的治疗,使用神经肌肉电刺激并结合股四头肌运动治疗并不会增加额外益处[291]。
6.15.2 超声波和其他物理因子 基于从低到中等质量的系统回顾证据及专家组投票,2016年国际专家共识会议认为,超声波和其他电刺激性质的物理因子治疗可能不能改善结局[242]。
Ⅱ
1项低质量的系统回顾评价了12项采用几种不同物理因子疗法治疗PFP的研究[291],其中1项低质量的研究评价了多模型干预(超声与冰按摩、冰敷、超声透入疗法、离子电渗疗法)对症状、大腿肌肉力量、功能评测、大腿肌肉激活的效果;另外3项研究则评价了电刺激对疼痛的效果;还有1项研究报告了激光疗法的效果,这篇系统回顾报道这些物理因子疗法对PFP的管理没有额外效益。
6.15.3 推荐
B
临床人员不应使用物理因子疗法,包括超声、冷疗、超声透入疗法、离子电渗疗法、电刺激和治疗性激光来治疗PFP患者。
6.16 患者教育
目前没有由RCTs得到的证据支持,与等待观察对照组相比,治疗PFP时在干预如运动治疗之外教育产生的疗效;之前评价患者教育的研究被用于对照干预或作为其他干预比如运动治疗的附加部分;大部分此类研究总体提示运动治疗结合教育比单独教育效果要好[276,305-308];然而,这些研究中提供的教育细节并不清晰,价值与质量无法确定。最近ESCULIER等[143]对患有PFP的跑者1项中等质量的RCT研究发现,单独的与负荷管理相关的教育、与教育结合8周的运动治疗及教育结合注重增加步频的跑步再训练相比,获得了相似的效果,这突出了教育的潜在价值,但是该领域需要更多的研究。虽然在PFP管理中支持患者教育的证据有限,国际专家建议这可能是成功管理的关键[107]。
6.16.1 知识空白 由于可用的证据有限而且质量较低,需要更多的研究确定患者教育对PFP患者的有效性。目前尚不知晓个性化患者教育是否较统一化患者教育更佳。最近,发现每隔1周进行的定制化在线教育比单次的整体教育对于跑者的损伤预防策略更有效[309],但对于PFP风险的影响尚无研究。因此,患者教育的最有效频率与进行方式也需进一步研究。
6.16.2 推荐
F
临床人员对患者的具体教育包括负荷管理、适当情况下的体质量管理、坚持主动治疗如运动治疗的重要性、与PFJ相对超载有关的生物力学、各种治疗选择的证据及运动恐惧。患者教育可改善对主动管理与自我管理策略的依从性与持续性,并且不太可能有副作用。
6.17 联合干预
联合干预包括联合以下3种或3种以上的干预方法:矫形足垫、EMG生物反馈进行股四头肌再训练、髌骨松动、髌骨贴扎和运动治疗。
6.17.1 短期结局
Ⅰ
基于2项高质量RCTs[99,310]的1项高质量Meta分析得出结论,6周联合干预(膝与髋靶向运动治疗结合方向性髌骨贴扎、髌骨松动与EMG生物反馈)优于安慰治疗(假性鞋垫或假物理治疗),中等效果(SMD=1.08;95%CI:0.73,1.43)[273]。与单独使用矫形鞋垫相比,运动治疗结合鞋垫对于减少疼痛有显著的中等效果[99,288]。
6.17.2 中期结局
Ⅰ
联合干预包括髌骨贴扎、股四头肌EMG生物反馈、膝关节运动治疗、髌骨松动、下肢牵伸加矫形鞋垫,与单独使用矫形鞋垫相比,对减少疼痛有显著的中等效果[286,288]。中期到长期上,对于PFP患者而言,与对照组或假治疗组相比,包含运动治疗的联合干预对平常疼痛有大幅度减轻(SMD=4.32;95%CI:0.89,7.75),对功能有大幅度改善(SMD=1.1;95%CI:0.58,1.63)[247]。
6.17.3 长期结局
Ⅰ
6周的联合干预,包括髌骨贴扎、髌骨松动、股四头肌EMG生物反馈、膝关节靶向运动治疗、下肢牵伸,与假性矫形鞋垫或足矫形器相比,经过1年随访,对于疼痛有中度治疗效果(SMD=0.44;95%CI:0.01,0.88)[273];与安慰对照组相比,将矫形鞋垫加入相同的6周联合干预,经过1年随访,也产生了中等效果(SMD=0.77;95%CI:0.33,1.21)。但是联合干预组与联合干预加矫形鞋垫组1年期治疗效果没有差异[273]。
6.17.4 证据综合 虽然不同的研究中联合干预不同,但是所有成功的联合干预项目中都包括运动治疗。
6.17.5 知识空白 研究显示联合干预对于治疗PFP患者是有效的,但运动治疗与其他治疗的最佳组合尚不清晰。可能定制化不同组合成分的联合干预可产生最佳的治疗效果。截止到本指南的时间,对于开具成分最少的联合干预而产生最佳的治疗效果的最有帮助的标准尚未明确。
6.17.6 推荐
A
临床人员对于PFP患者的治疗应进行联合干预,在短期和中期上结局优于不治疗、单独的普通鞋垫或足矫形器。运动治疗是关键组成部分,应在任何联合干预中强调。考虑与运动治疗结合的干预包括足矫形器、髌骨贴扎、髌骨松动和下肢牵伸。
6.18 决策树模型
PFP的病理解剖/医学诊断对于描述组织病理可提供有价值信息,并可对非手术计划与预后有帮助。对于PFP患者的检查、诊断、治疗计划的模型包括以下部分:①医学筛查;②通过对身体功能的肌肉骨骼障碍(ICF)和相关组织病理/疾病(ICD)临床表现的评估进行分类;③确定可影响治疗的激惹度阶段与心理社会因素;④可评价的结局测量;⑤非手术干预策略。此模型见图1。
6.18.1 第1部分医学筛查 整合病史与体格检查发现来确定患者症状是否源于需向其他医疗人员转介的情况,在做出PFP诊断之前,有必要排除可能导致AKP的其他所有医学情况。临床人员应识别出膝关节严重病理情况相关的关键体征与症状,并在整个治疗中持续筛查这些情况的存在,在怀疑可能出现严重医学情况时立即启动转介给合适的医学专业人员(物理治疗师实践指导Guide to Physical Therapist Practice 3.0;http://guidetoptpractice.apta.org/)。不适合进行物理治疗的医学情况必须考虑患者症状的可能病因。
6.18.2 第2部分肌肉骨骼临床表现的鉴别评估确定与患者主诉活动受限以及医学诊断最相关的身体障碍[311]。这些临床发现的集合在物理治疗文献中被描述为障碍模式,并根据集合相关的关键身体功能障碍进行标记;作者提出一个PFP的分类系统,根据主要障碍对亚组进行命名。这些PFP的障碍模式亚组在本指南中诊断与分类部分描述。PFP相关的ICD-10与主要和次要ICF代码在本指南中的方法部分提供。这些障碍模式影响干预的选择,相应的干预强调使身体功能的关键障碍正常化,继而改善患者的活动与功能,减轻符合特定模式诊断标准的患者主诉的活动受限。图1列出了用来纳入(rule in)与排除(rule out)常见障碍模式的关键临床表现及其相关医学情况。基于障碍分类是匹配为患者临床表现提供最佳效果的治疗策略的关键[311];然而,重要的是临床人员要理解在治疗患者期间障碍模式、身体功能的最相关障碍、相关干预策略是经常发生改变的。因此,对患者治疗的反应和出现的临床表现进行持续的再评估对患者整个治疗期间提供最佳干预是很重要的[312]。

图1 决策树模型Figure 1 Decision tree model
6.18.3 第3部分确定激惹度 激惹度是康复专业人员用来反映组织应付身体压力的能力的术语[313-314],推测可能与当下的身体状态、损伤程度和炎症活动有关。MCCLURE与MICHENER[313]提出对于肩痛患者的组织激惹度的操作性定义可用来指导干预的强度和选择,这包括了高、中、低激惹水平,表现为疼痛程度与障碍水平,以及激惹出疼痛的ROM[313]。由于激惹水平与症状持续时间不总是匹配的,临床人员可能需要在对患者应用基于时间的研究结果时做出选择[312]。组织激惹度的诊断对于指导临床决策是很重要的,决策涉及治疗频率、强度、持续时间、类型,达到治疗的最佳剂量与治疗组织状态相匹配的目标[311-312]。使用与MCCLURE与MICHENER[313]所提出的类似方法,临床人员应该将组织激惹度作为决定干预类型和强度时所需考虑的一个因素。高激惹度(与活动相关并产生波动的相当经常的疼痛程度超过5/10)的PFP患者经减少对膝关节结构的身体应力的干预(比如髌骨贴扎)可能见效。那些低激惹度(间歇性低疼痛水平<3/10,不易加重)的患者经对膝关节组织施加更大身体应力,比如负重增强肌力练习,从而通过提供合适的应力产生结构对增加负荷的适应性干预可能有益[314]。
6.18.4 第4部分结局评测 结局评测是用来评测特定领域,身体结构或功能、活动受限、参与限制,或确定特定终点的标准工具。它们在个体患者治疗的直接管理上很重要,并通过重复应用标准测量为整体对比治疗和确定有效性提供了机会。临床实践的结局为医疗专业人员、患者、公众、支付方提供了依据,让他们能够据此评估治疗的最后结果及其对患者健康和社会的影响。结局评测能够确定疼痛、功能、失能的基线,评估整体膝关节功能,确定重返活动的预备度,在治疗过程中监测状态变化;结局评测可分为PROMs、身体表现测量和身体障碍测量,结局测量的详细信息见本指南的检查部分。
6.18.5 第5部分干预策略 临床体征和症状指导关于治疗干预的临床决策,这些体征和症状指导临床人员将患者分类至PFP基于障碍分类的其中一种。以患者障碍为目标的干预在图1中按PFP分类列出。由于激惹水平通常反映组织承受身体应力的能力,临床人员应将最合适的干预策略与患者情况对应的激惹水平匹配起来[311-312]。此外,临床人员应考虑所有恢复阶段内来自患者的心理社会学因素的影响[96-97,180-181,315]。
6.19 限制与未来方向
需要更多研究来确定接受髋关节或膝关节靶向运动治疗的PFP患者的疼痛或PROMs在长期疗效上是否有差异。需要更多研究来进一步了解接受髋关节与膝关节靶向综合运动治疗与只接受膝关节靶向运动治疗的患者之间的结局差异;而且,在未来的研究中关于描述膝关节或髋关节靶向训练时需要一个标准化的方法。
尽管在PFP患者的治疗中应用运动治疗具有充分的证据,但是那些被报道有效的训练项目却无法被复制[243]。因此,基于每个患者的个体化功能缺陷,鼓励临床人员治疗PFP时使用已被接受的如美国运动医学学会[316-317]推荐运动处方原则,来指导针对髋关节和膝关节的靶向运动处方。需要强调的是,开展治疗的临床人员应该将适当的神经运动控制与肌肉耐力、力量、爆发力结合起来,一起评估、考虑和处理。进一步相关指南见https://ipfrn.org/exercise-guide/。
一直以来,专家们认为对患者实施定制化治疗及靶向治疗可以提升物理治疗的效能[2,15,107];然而,迄今为止,能实现这个目标的有效方法尚缺乏证据支持。尽管如此,仍然鼓励治疗师尽可能通过临床推理对个体进行靶向干预,并在治疗计划的开发过程中使用共享的决策流程[318]。
——基于体育核心期刊论文(2010—2018年)的系统分析

