股动脉内膜中层厚度和踝臂指数对糖尿病合并缺血性脑卒中患者的预测价值①
娜迪拉,卢雪玲,王 宁
(新疆医科大学1第七附属医院内分泌科,2第一附属医院干保中心综合内二科,乌鲁木齐 830054)
糖尿病是心、脑血管疾病的独立危险因素,即使未达到糖尿病诊断标准的高血糖患者,其心、脑血管疾病发生的风险也显著增加。心脑血管疾病是糖尿病的首要死亡原因,二者同为大血管并发症,但发病率并不相同。急性缺血性脑卒中占我国脑卒中的69.6%~70.8%[1-2],且脑卒中发病呈现年轻化趋势,55岁以下人群发病率达13.3%[3],其中70%以上遗留不同程度的神经系统功能障碍。因此,研究脑卒中的高危因素、了解并预测其发生概率,对疾病的一级预防意义重大[4-5]。周围动脉疾病也属于糖尿病大血管病变,且与心血管疾病密切相关。对动脉粥样硬化评估的常用参数包括动脉内膜中层厚度(intima me⁃dia thickness,IMT)、踝臂指数(ankle-brachial index,ABI)、脉搏波传导速度(pulse wave velocity,PWV)等,其中IMT主要通过观察颈动脉获得颈动脉内膜中层厚 度(carotid intima media thickness,CIMT)获 得,CIMT是心血管疾病的独立危险因素,对心梗有一定预测价值;但CIMT与脑血管疾病的相关性研究结论不一。本研究通过对糖尿病合并缺血性脑卒中患者股动脉内膜中层厚度(intimal media thickness of femo⁃ral artery,FAIMT)、ABI等动脉指标的研究,探讨FAIMT、ABI对糖尿病合并缺血性脑卒中的预测价值。
1 资料与方法
1.1 研究对象选择2019年9月-2020年9月在新疆医科大学第七附属医院住院的236例2型糖尿病患者为研究对象,诊断符合1999年WHO颁布的2型糖尿病诊断标准。男性116例,女性120例,所有研究对象均行头颅MRI或者头颅CT检查。根据MRI或CT结果进行分组。其中,糖尿病合并缺血性脑卒中组(试验组)136例,平均年龄(67.62±6.31)岁,单纯糖尿病组(对照组)100例,平均年龄(68.67±5.80)岁。
1.2 方法
1.2.1 临床资料采集 对所有入组患者的年龄、性别、身高、体重、体质指数(body mass index,BMI)、糖尿病病程、吸烟史、用药情况、胰岛素使用情况、收缩压(systolic blood pressure,SBP)、舒张压(diastolic blood pressures,DBP)、心率等资料进行询问并记录。
1.2.2 生化指标检测 入组患者均于住院次日采集空腹肘静脉血,糖化血红蛋白(glycolated hemoglobin A1c,HbA1c)、空腹血糖(fasting blood glucose,FBG)、餐后2 h血糖(2 h-postprandial glucose,2 h PG)、总胆固醇(total cholesterol,TC)、甘油三酯(triglyceide,TG)、高密度脂蛋白胆固醇(high density lipoprotein-choles⁃terol,HDL-C)、低密度脂蛋白胆固醇(low density lipo⁃protein-cholesterol,LDL-C),以及同型半胱氨酸(ho⁃mocysteine,HCY)、尿酸(uric acid,UA)、高敏C反应蛋白(high-sensitivity C-reactive protein,hs-CRP)等指标的实验室测定,测定均在医院临床实验室完成。
1.2.3 动脉指标测量 患者休息约10 min,使用Om⁃ron Colin BP-203RPE III装置(omron health care),仰卧位自动测量踝肱指数(ankle brachial index,ABI)及臂踝脉搏波速度(branchial ankle pulse wave velocity,baPWV);通过高分辨率的B型超声检测左右股动脉远端、中端和近端节段的内膜厚度,以测量数据的平均值来代表股动脉内中膜厚度(Intimal media thick⁃ness of femoral artery,FAIMT)。
1.3 统计学分析数据采用SPSS20.0统计软件进行统计分析。首先对计量资料数据进行正态分布检验,计量资料用均数和标准差(±s)表示。正态分布两组资料间比较采用独立样本T检验,若满足正态分布且方差齐性特点,即可t检验;若只符合正态分布但方差不齐,即使用近似t检验(t’检验)。当连续变量符合正态分布时,选用Pears on相关分析,反之,则采用Spearman相关性分析进行数据间相关性的分析。采用二分类L ogis tic回归分析糖尿病合并缺血性脑卒中发生的独立危险因素,并进一步应用ROC曲线分析独立危险因素对脑卒中的预测价值。P<0.05为差异有统计学意义。
2 结果
2.1 两组一般资料比较两组年龄、血压、BMI、心率、TG、TC、LDL等差异无统计学意义(P>0.05);2 h BG、HbA1c、hsCRP、UA、HCY等指标差异无统计学意义(P>0.05);试 验 组 的FAIMT[(1.08±0.06)mmvs(0.76±0.12)mm]、FBG[(8.23±1.23)mmol/Lvs(7.85±0.89)mmol/L]高 于 对 照 组,而ABI(0.93±0.23)vs(1.09±0.10)、HDL-C[(1.10±0.12)mmol/Lvs(1.14±0.10)mmol/L]低于对照组,差异均有统计学意义(P<0.05)。见表1。
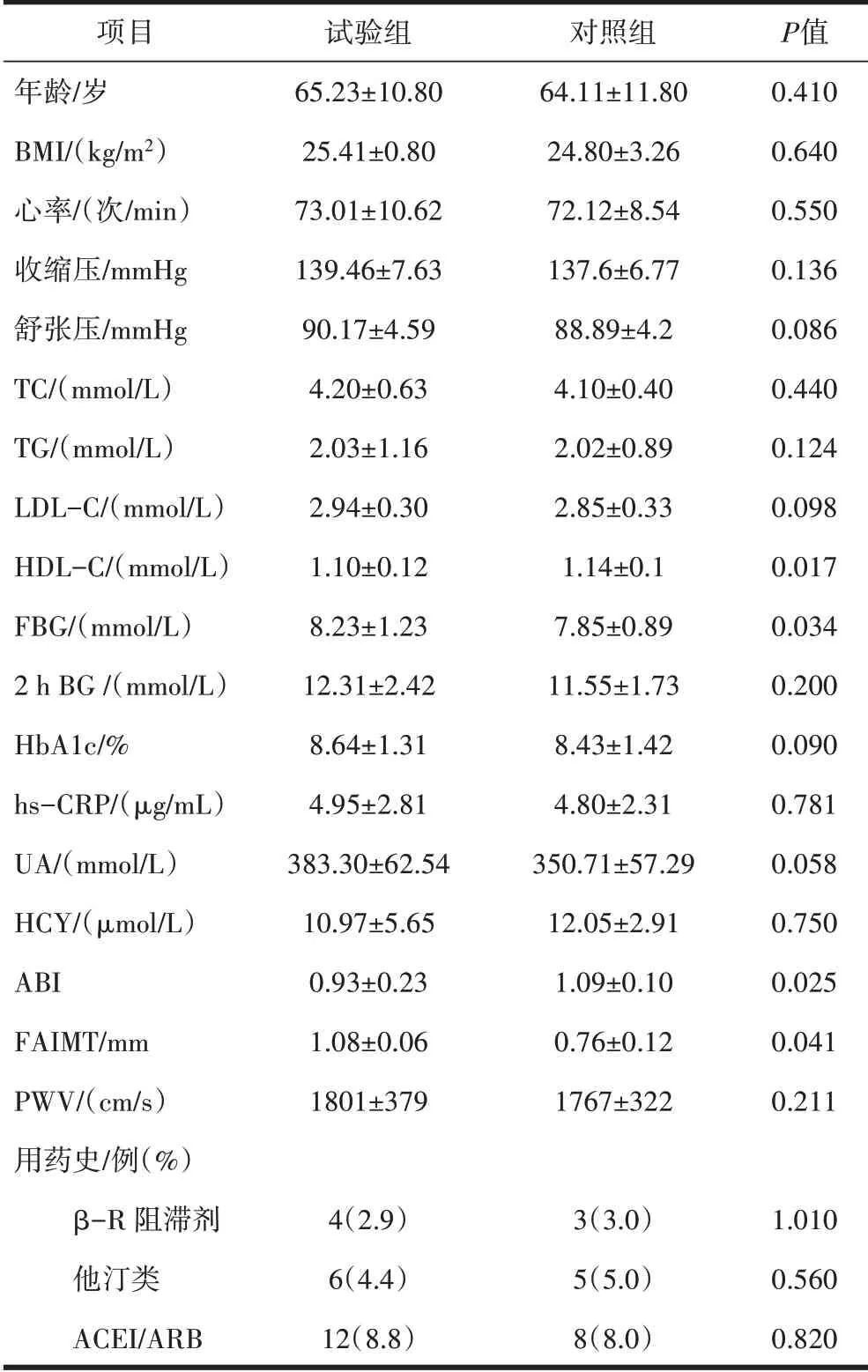
表1 试验组与对照组一般资料比较
2.2 缺血性脑卒中为应变量的Logistic回归分析 采用二分类L ogis tic回归分析,以脑卒中为应变量,以baPWV、FAIMT、ABI、性别、年龄、HbAlc、Hs-CRP、BMI、FPG、2hPG、TG、TC、LDL-C、SBP、DBP等为自变量,结果显示,ABI为缺血性脑卒中的独立危险因素,相关系数为-0.85,P<0.01。
2.3 影响T2DM患者血管动脉硬化指标相关性分析baPWV、IMT、ABI各自与性别、年龄、HbAlc、Hs-CRP、BMI、FPG、PPG、TG、TC、LDL-C、SBP、DBP进行相关性分析,结果如下:baPWV与年龄、hs-CRP呈正相关,(r=0.02,P<0.05;r=0.19,P<0.05);ABI与LDLC呈正相关(r=0.16,P<0.05);FAIMT与BMI、SBP呈正相关(r=0.34,P<0.001;r=0.29,P<0.05)。
2.4 ABI对缺血性脑卒中的预测价值ROC曲线分析显示,ABI对2型糖尿病合并缺血性脑卒中具有预测价值。当ABI为0.94时,对脑卒中的预测价值最好,灵敏度为83%,特异度为88%,AUC曲线为0.857,95%可信区间为(0.779,0.869)。见图1。

图1 ABI对缺血性脑卒中的预测价值
3 讨论
糖尿病大血管并发症包括心脑血管疾病和外周血管疾病,心脑血管疾病是糖尿病的首要死亡原因。周围动脉疾病是心脑血管疾病发生及死亡的独立危险因素[6]。动脉粥样硬化是冠心病和下肢动脉疾病共同的发病机制。颈动脉IMT(C-IMT)与心血管疾病密切相关。有研究显示,冠心病患者股动脉IMT(FAIMT)明显高于正常人[7]。而目前下肢动脉粥样硬化程度能否评估脑卒中,研究甚少。因此本研究观察了FAIMT与脑卒中的相关性。本研究结果显示,试验组FAIMT明显高于对照组,IMT与BMI、SBP呈负相关,提示BMI、SBP可能是T2DM合并缺血性脑卒中患者IMT增高的危险因素,提示控制体重、血压可能有助于2型糖尿病患者动脉硬化的延缓,甚至延缓脑卒中的发生。但本研究未能证实FAIMT为缺血性脑卒中的独立危险因素,且不具有阳性预测价值。本研究结果提示,心血管疾病与脑卒中可能存在着不同的独立危险因素,IMT对心、脑血管疾病的预测价值可能不同。
baPWV与主动脉脉搏波相关,是心血管疾病发病率和死亡率的预测指标。其数值越高,代表动脉硬度越大。baPWV受年龄、是否合并糖尿病、高血压以及肥胖等代谢性疾病状态等很多因素影响。在肥胖T2DM患者中baPWV与年龄、性别、hs-CRP呈正相关[8]。本研究结果与此研究结果一致。在没有明显心血管疾病史的T2DM患者中,baPWV和动脉僵化显著相关,这些指标可能有助于识别心血管疾病高危患者[9]。但本研究结果显示,2型糖尿病合并缺血性脑卒中组baPWV与对照组之间差异无统计学意义,提示,在脑血管疾病中,baPWV的预测效能不高。
本研究结果显示,2型糖尿病合并缺血性脑卒中患者ABI明显低于单纯糖尿病组,差异有统计学意义。ABI异常是心、脑血管事件和死亡率的强有力的预测因子,并且ABI与患者的死亡率相关。提示,ABI降低与冠状动脉疾病和脑血管疾病密切相关,并可作为一项预测动脉粥样硬化风险的指标。
既往研究显示,ABI值为0.9时,预测冠状动脉粥样硬化性心脏病的价值最大[9];已有研究认为ABI值为0.99时,对冠心病的阴性预测价值最大,即此界点值在排除非冠心病患者方面有较好预测价值[7]。一项对199例急性缺血性脑卒中患者的外周血管疾病研究结果显示外周血管疾病患者占20.1%,异常ABI的患病率为12.2%[10]。本研究结果显示,ABI为糖尿病合并缺血性脑卒中的独立危险因素,与上述研究结果一致,ABI值为0.94时,其阳性预测价值最大。
目前公认,血脂异常、高血压、糖尿病是脑血管疾病的危险因素[11-13],本研究中,仅HDL-C、FBG在两组间差异有统计学意义。已有研究显示,总胆固醇的升高、HDL水平的降低对于临床预测脑卒中的复发起到指示作用[14]。本研究结果与此类似,糖尿病合并缺血性卒中组HDL明显减少。高血糖作为脑卒中的独立危险因素,与卒中不良结局、高致残率和高死亡率密切相关。本研究显示,糖尿病合并脑卒中患者空腹血糖明显高于单纯糖尿病组,餐后2 h血糖未见明显差异。已有研究结果显示糖耐量异常与心血管死亡呈明显的正相关;与空腹血糖相比,餐后血糖与心血管疾病关系更加密切,能够更好的预测大血管并发症和全因死亡。其可能机制包括PI3激酶介导胰岛素/IGF-1通路,影响包括受体转运、葡萄糖运输、细胞骨架重组、Na,K-ATP酶和K通道的表达/活性等,对大血管疾病发生起促进作用[15]。此外,有研究认为,胰岛素抵抗状态、炎症和CVD之间也有密切关系[16]。但本研究中未显示hsCRP在两组间差异有统计学意义。
由于糖尿病患者心脑血管疾病的严重危害,2019年ADA-EASD版本指南[17]和2019年美国心脏病学会-美国心脏协会(ACC-AHA)指南[18]均调整了对于有心脑血管疾病及有高危因素时的降糖方案。因此,对高危因素的判定、对有预测价值指标的跟踪随访,对防治糖尿病大血管并发症至关重要。
综上所述,对于糖尿病缺血性脑卒中,ABI是有预测价值的筛查指标。ABI检查具有简单无创、可重复测量、费用较低等特点,对缺血性脑病的风险预测和早期筛查有重要价值。特别需要建议,在临床中更多的将ABI筛查用于糖尿病患者。

