踝关节骨折并下胫腓分离手术治疗对愈合时间的研究
马金聚
高密市中医院,山东 高密 261500
踝关节骨折于临床中较为常见,其多伴有下胫腓分离,而下胫腓属于微动连接关节,具有维持踝关节稳定性作用。下胫腓分离除易造成踝关节不稳定外,还易引发骨性关节炎,影响骨愈合,因此及时有效干预对促进骨愈合至关重要[1]。切开复位联合下胫腓固定是目前临床治疗踝关节骨折并下胫腓分离最常用手段,其可良好复位骨折处,促进踝关节功能恢复,但不同固定方式治疗效果存在差异。为指导临床选取最佳固定方式,本研究旨在探讨踝关节骨折并下胫腓分离传统螺钉固定、非刚性内固定对愈合时间的影响。现报告如下。
1 资料与方法
1.1一般资料 回顾性收集我院2018年7月-2019年6月收治的71例踝关节骨折并下胫腓分离患者临床资料,将其中经传统螺钉内固定治疗的32例患者资料作为A组,将经非刚性内固定治疗的39例患者资料作为B组。A组男19例,女13例;年龄为24-58岁,平均年龄为(40.31±3.11)岁;其中17例交通伤,8例坠落伤,7例摔伤。B组男23例,女16例;年龄为25-58岁,平均年龄为(40.43±3.26)岁;其中20例交通伤,11例坠落伤,8例摔伤。统计学分析两组上述基线资料,差异无意义(P>0.05),研究具有可对比性。
1.2入选标准 (1)纳入标准:①均经X线确诊为踝关节骨折,且伴下胫腓分离;②均为单侧骨折;③临床相关资料完整。(2)排除标准:①合并其他部位骨折;②合并骨质疏松;③具有手术禁忌症;④肝肾功能异常。
1.3方法
1.3.1A组 应用传统螺钉内固定。于腓骨后外侧置入皮质骨螺钉(直径为4.5mm)进行固定,腓骨后外侧在踝关节水平间隙上侧2cm左右处,不予以加压,然后在C型臂透视机下观察骨折复位、固定效果,确认复位良好,固定稳定后,留置引流管,并将切口逐层缝合。术后8周左右根据恢复情况将下胫腓螺钉取出,开始负重训练。
1.3.2B组 应用非刚性内固定,于腓骨外侧后相距踝关节平面3cm左右位置,应用钻头(直径3.5mm)从后往前、自腓骨往胫骨钻骨道,钻头角度需倾斜25-30°,并作内侧皮肤切口,切口长度约1cm,然后应用导针把引导线穿过骨道自腓骨往胫骨处引出,最后于腓侧牵拉、编织缝线,并进行打结固定。术毕留置引流管,并将切口逐层缝合。术后6周左右可行负重训练。
1.4评价指标 两组术后均进行为期半年的康复随访,统计两组骨愈合时间;于术前、术后半年,应用踝-后足评分量表(AOFAS)[2]评估两组踝关节功能,量表涵盖疼痛(10-40分)、最大步行距离(0-5分)、功能和自主活动及支撑情况(0-10分)、地面步行(0-5分)、前后活动(0-8分)、后足活动(0-6分)、异常步态(0-8分)、足部对线(0-10分)、踝-后足稳定性(0-8分),总分为100分,得分越高提示踝关节功能越好;统计两组术后关节僵硬、活动受限、二次骨折等并发生发生情况。

2 结 果
2.1骨愈合时间 A组骨愈合时间为(5.12±1.03)个月,B组愈合时间为(4.03±1.01)个月;组间相比,差异有统计学意义(t=4.485,P<0.001)。
2.2踝关节功能 两组术后半年AOFAS评分均较术前升高,且相较A组,B组评分更高,差异有统计学意义(P<0.05)。见表1。
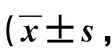
表1 两组踝关节功能对比分)
3 讨 论
踝关节骨折是骨科最常见骨折类型之一,其多因间接外力所导致,具有较高病发率,该病发生后易导致下胫腓联合受损,造成下胫腓分离,而若不及时干预分离现象,易造成踝关节不稳,引发踝关节炎,影响骨折愈合[3]。因此临床需寻求有效固定方式,以改善下胫腓分离情况,促进骨愈合。
本次研究发现,B组骨愈合时间较A组短,术后半年AOFAS评分较A组高,并发症总发生率较A组低,表明应用非刚性内固定可缩短骨愈合时间,促进踝关节功能恢复,降低并发症总发生率。分析原因在于,传统螺钉内固定是临床常用固定方式,其具有良好固定效果,可促进骨愈合,但螺钉较坚硬,难与下胫腓联合微动性良好融合,削弱踝穴顺应性调节距骨运动功能,进而易限制踝关节早期活动,延长骨愈合时间,且螺钉易发生断裂情况,进而易造成二次损伤,增加再次骨折风险[4]。非刚性固定属于新型固定方式,其应用引导线进行固定,具有良好固定微动性,利于踝关节早期活动,进而可促进骨愈合,改善踝关节功能,同时该固定方式可使踝关节均匀受力,进而避免因螺钉造成的关节僵硬、活动受限等并发症。但本研究并未探讨远期疗效,难以为临床应用提供有效参考,而临床仍需增加样本量探讨,进一步证实研结果真实性。
综上所述,踝关节骨折并下胫腓分离患者应用非刚性内固定可缩短骨愈合时间,改善踝关节功能,减少并发症,值得临床推广应用。

