运用三维步态分析评价下肢机器人训练对偏瘫患者步行能力的影响
胡彩虹 李小军 刘莹莹 金 坚
脑血管疾病是导致老年人慢性动作功能受损的主因之一,影响日常生活功能[1]。机器人辅助疗法是近年来出现的脑卒中康复疗法,具有重复性、专一性、可定量评价等优点[2-3]。既往评价偏瘫患者下肢机器人训练效果多采用量表评定,结果较主观,三维步态分析具有数据客观、定量、可信度高等优点[4]。本研究利用三维步态分析系统对比观察脑卒中偏瘫患者经下肢机器人结合本体感觉训练或仅采用本体感觉训练后其三维步态参数的变化情况,评价下肢机器人训练对脑卒中偏瘫患者步行能力的改善效果。
1 临床资料
1.1一般资料 选取2017 年10 月—2018 年8 月在浙江省台州医院住院治疗的脑卒中后偏瘫患者106 例为研究对象,采用随机数字表法分为观察组和对照组,各53 例。所有患者均由研究成员解说研究目的及研究步骤,并且签署知情同意书,本研究通过医院伦理委员会审核(批准文号:2017020)。
1.2纳入标准 (1)符合中国急性缺血性脑卒中诊治指南(2014)关于脑卒中的诊断标准[5];(2)首次发病,发病时间在3 个月以内,病情平稳,血压<140/90mmHg(1mmHg=0.133kPa);(3)单侧肢体瘫痪,意识清楚、可以沟通,简易精神状态检查(MMSE)24 分以上,能够理解和遵从简单的口头指令[6];(4)偏瘫下肢出现肌肉痉挛与协同动作表现,Brunnstrom 分级(stage)为Ⅱ级(含)以上[7];(5)无合并其他系统疾病与下肢被动关节活动度受限情形;(6)患者能够在低~中等程度徒手或辅具辅助下完成10m 步行和6min 步行测验[8]。
1.3排除标准 (1)严重感觉损伤、失语症及认知问题、注意力问题、神经生理严重损伤及其他骨骼肌肉问题或孪缩;(2)体质量>135kg,超过下肢机器人系统承受负荷;(3)有心肺血管疾病史,或其他系统疾病者;(4)关节炎、下肢关节挛缩、畸形或有其他周边神经系统病变、疼痛情况者。
1.4退出和终止标准 (1)突发再次脑卒中;(2)病情不稳定不能继续进行康复治疗;(3)患者或家属研究期间提出退出要求。
2 方 法
2.1治疗方法 两组患者均按照神经内科常规处理(按照脑血管疾病二级预防进行)[5];两组患者均在康复治疗师指导下安排常规康复治疗,包括Bobath 疗法、功能性电刺激、Rood 感觉运动治疗技术、神经肌肉本体促进技术、运动再学习等康复干预[9]。
2.1.1对照组 在上述基础上联合膝关节本体感觉训练,包括膝关节角度回归训练、踩踏板训练、弹力带坐位开链运动[9]。每天1 次,每次持续30min。4 周为1 个疗程,共训练2 个疗程,第一疗程结束后休息3 天再开始第二疗程。
2.1.2观察组 在对照组基础上联合下肢机器人训练。下肢机器人训练系统购于瑞士Hocoma 公司,型号为Lokomat。参数设定:初始负重量为患者体质量的50%,调节系数范围为0.2~0.7,初始引导力为100%,膝关节和髋关节活动范围分别设定为66°、45°,跑台初始速度设置为1.2km/h,后续依据个人康复情况调高至1.5~1.9km/h。训练频率及疗程同对照组。
2.2观察指标及方法 于入院时、干预2 个疗程后由同一位康复治疗师采用GaitWatch 三维步态分析仪(章和电器,广州)采集三维步态数据。下肢各关节运动传感器固定位置分别为骶骨上缘、双侧股骨中段前侧、双侧胫骨近端内侧、双侧腓骨小头、双侧足跟,数据实时同步至SMART-D 步态分析软件系统(意大利BTS 公司)进行三维步态分析,具体指标:(1)步态时空参数:步速、步频、跨步长、步宽;(2)步态时相参数:患侧下肢站立相百分比、健侧与患侧站立相比值、双站立相百分比;(3)下肢关节最大活动角度与地面反作用力峰值:下肢关节最大活动角度(髋关节、膝关节、踝关节最大活动角度),向前地面和垂直地面反作用力峰值占体质量百分比。
2.3统计学方法 应用SPSS 21.0 统计软件进行数据分析。符合正态分布以及方差齐性的计量资料,以均数±标准差(±s) 表示,组间比较采用独立样本t 检验,组内治疗前后比较进行配对样本t 检验。计数资料以率表示,组间采用χ2检验。P<0.05 表示差异有统计学意义。
3 结果
3.1两组患者一般资料比较 两组患者人口学特征与基本资料比较,差异无统计学意义(P>0.05),具有可比性,见表1。

表1 两组脑卒中后偏瘫患者一般资料比较
3.2两组患者步态时空参数比较 入院时,两组患者步态时空参数比较,差异无统计学意义(P>0.05);干预后,两组患者步速、步频、跨步长均较入院时改善,步宽较入院时减小,且观察组患者步速、跨步长、步频大于对照组,步宽小于对照组(P<0.05),见表2。
表2 两组脑卒中后偏瘫患者干预前后步态时空参数比较(±s)

表2 两组脑卒中后偏瘫患者干预前后步态时空参数比较(±s)
注:观察组予下肢机器人结合膝关节本体感觉训练;对照组予膝关节本体感觉训练;与本组入院时比较,aP<0.05;与对照组干预后比较,bP<0.05
3.3两组患者步态时相参数比较 入院时,两组患者步态时相参数比较,差异无统计学意义(P>0.05);干预后,两组患者患侧站立相百分比较治疗前增加,健侧与患侧站立相比值、双站立相百分比较入院时减小,且观察组优于对照组(P 均<0.05),见表3。
表3 两组脑卒中后偏瘫患者干预前后步态时相参数比较(±s)
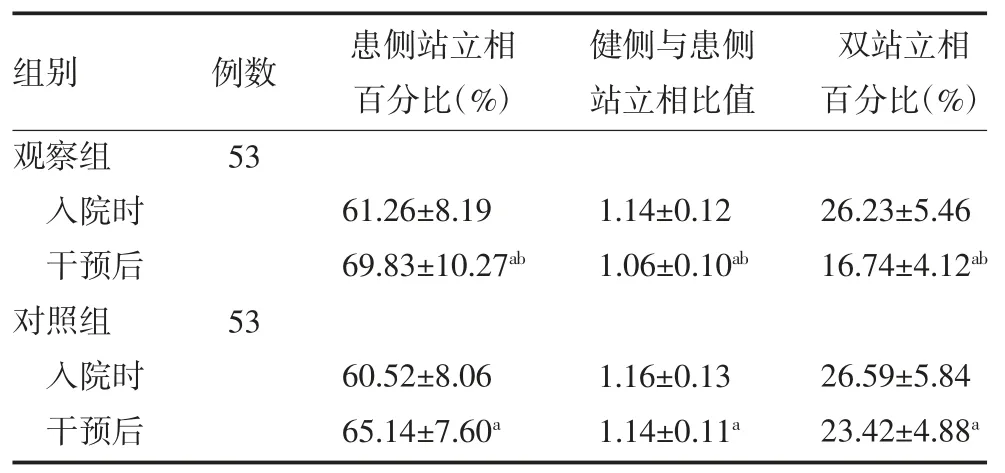
表3 两组脑卒中后偏瘫患者干预前后步态时相参数比较(±s)
注:观察组予下肢机器人结合膝关节本体感觉训练;对照组予膝关节本体感觉训练;与本组入院时比较,aP<0.05;与对照组干预后比较,bP<0.05
3.4两组患者下肢关节最大活动角度与地面反作用力峰值比较 入院时,两组患者下肢关节最大活动角度与地面反作用力峰值比较,差异无统计学意义(P>0.05);干预后,两组患者下肢关节最大活动角度与地面反作用力峰值较入院时增大,且观察组患者患侧髋关节屈曲伸展活动度、患侧膝关节屈曲伸展活动度、患侧垂直地面反作用力峰值占体质量百分比、患侧向前地面反作用力峰值占体质量百分比大于对照组(P<0.05),见表4。
表4 两组脑卒中后偏瘫患者干预前后患侧下肢关节最大活动角度与地面反作用力峰值比较(±s)

表4 两组脑卒中后偏瘫患者干预前后患侧下肢关节最大活动角度与地面反作用力峰值比较(±s)
注:观察组予下肢机器人结合膝关节本体感觉训练;对照组予膝关节本体感觉训练;与本组入院时比较,aP<0.05;与对照组干预后比较,bP<0.05
4 讨论
机器人辅助治疗可通过简单、重复、刻板的动作和本体感觉回馈,将每次动作过程中运动学参数及感觉回馈形成短期记忆,储存在动作皮质中[10]。另外,密集性康复治疗可重塑动作皮质[11]。重复、密集的练习可让其动作相关的神经网络持续活化,加强患侧动作功能恢复,防止已习得的动作技巧消失[12-15]。
三维步态分析的定量评价可帮助医生掌握病情,评价治疗效果,分析运动创伤,判断损伤程度,有助于运动治疗方案的制订,同时通过三维重建找出不正确运动姿势,提出预防损伤的方法[16-17]。步行速度是三维步态分析中最基础、最敏感的参数,绝大多数病理步态均可出现步速减慢;步频可反映步态的节奏与稳定性;步行时如出现左右步长不等,提示行走的对称性被破坏;步宽变大会使得人体步行中身体稳定性下降[17]。本研究结果显示,观察组患者经下肢机器人辅助训练后,步宽较对照组明显减小,步速、跨步长、步频均较对照组明显增加(P<0.05),表明下肢机器人训练可以明显改善偏瘫患者步态时空参数。
站立相与迈步相时间比也是反映步态对称性的敏感指标;偏瘫患者因患侧不能有效负荷身体重量并害怕摔倒,故急于将身体的重量转移到健侧,步态分析显示患侧下肢站立相时间明显缩短,健侧站立相时间延长,站立相时间与迈步相时间的比例下降[18]。本研究结果显示,观察组干预后患侧站立相百分比增加(P<0.05),提示患侧肢体支撑能力明显增强;观察组健侧与患侧站立相比值、双站立相百分比较治疗前降低,各步态时相参数改善均优于对照组(P<0.05),提示观察组患者双下肢步态对称性更佳,这也是步行速度明显提高的重要原因[16]。
通过分析患肢关节最大活动角度的变化以及此变化与步行周期的对应关系,能客观评定步行中关节功能障碍的部位、出现的时间和程度[17]。本研究结果显示,干预后观察组患侧髋关节、膝关节屈伸活动度均大于对照组(P<0.05),认为下肢机器人训练能改善偏瘫侧肢体髋、膝关节活动度,从而使患侧肢体具有更强的廓清能力。垂直分力反映行走过程中支撑下肢的负重和离地能力[17]。本研究观察组患者干预后垂直方向地面反作用力峰值明显提高(P<0.05),提示下肢康复机器人训练后患者患侧下肢承重能力明显增强。前后分力反映支撑腿的驱动与制动能力[19],观察组患者干预后患侧肢体向前地面反作用力峰值与治疗前及对照组比较显著提高(P<0.05),提示患者获得了较好的前进推动力,对于行走时保持身体稳定性具有重要意义。干预后两组患者患侧踝关节背屈跖屈活动度组间比较,差异无统计学意义(P>0.05),考虑可能与测量系统敏感度不足或样本量偏小相关。
综上所述,针对站姿不平衡、行走动作不协调的脑卒中偏瘫患者进行本体感觉训练配合下肢机器人治疗,能够有效提升患者肢体活动功能。

