分析腹腔镜胆囊切除术治疗急性结石性胆囊炎对患者临床效果与肠胃功能的影响
冯学军 黄晓龙
(1.陕西省榆林市靖边县人民医院,陕西 榆林 718500;2.蓝田县人民医院,陕西 西安 710500)
急性结石性胆囊炎属于一种急腹症,其主要以手术方式进行治疗,但传统的开腹式胆囊切除术创伤大,会增加患者机体炎性反应和并发症风险,影响预后[1]。而腹腔镜胆囊切除术可减少对患者的伤害,有利于术后机体的快速恢复[2]。本文研究腹腔镜胆囊切除术治疗急性结石性胆囊炎对患者临床效果与肠胃功能的影响。现报告如下。
1 资料与方法
1.1一般资料 选取2017年1月至2019年10月在我院治疗的急性结石性胆囊炎患者190例,按手术方式不同分为对比组和研究组,各95例。对比组男49例,女46例,年龄31~70岁,平均年龄(48.25±10.54)岁,病程4~66(32.54±11.24)h。研究组男50例,女45例,年龄31~69岁,平均年龄(48.84±10.80)岁,病程4~66(32.19±11.06)h。纳入标准:经X线、B超、CT等检查确诊为急性结石性胆囊炎者;患者及家属均知情同意;无凝血功能障碍者;首次发病者。排除标准:合并其他疾病者;有腹部手术史者;免疫功能障碍者。两组患者一般资料无统计学差异(P>0.05)。本院伦理委员会批准此次研究。
1.2方法 对比组实施开腹胆囊切除术治疗:先给患者进行全麻,在其右肋缘下划一道切口(10 cm),然后逐渐解剖皮下组织,暴露手术视野;再利用大“S”拉钩暴露胆囊,行逆切法、顺切法以及顺逆结合方法,切除胆囊;最后放置引流管,缝合伤口即可。研究组实施腹腔镜胆囊切除术治疗:先给患者进行全麻并建立二氧化碳气腹,将压力控制为12 mmHg;然后分别在肚脐上缘、剑突下2 cm处以及右肋缘和锁骨正中线交叉处下方行2 cm左右的切口,作为观察孔、操作孔、牵引孔;待手术器械均放置正确后,在腹腔镜的直视下,提起胆囊颈部,实施分离,切断并结扎胆囊管;最后暴露完全胆囊三角区后,分离胆囊动脉并结扎,完全切除胆囊,取出即可。
1.3观察指标 比较两组治疗前后的淋巴细胞CD3+、CD4+、CD8+水平和胃泌素(GAS)、血管活性肠肽(VIP)、肿瘤坏死因子α(TNF-α)、白介素-6(IL-6)水平;比较两组平均手术时间、首次进食时间、首次肛门排气时间、并发症发生率(感染、十二指肠瘘、胆管损伤)。
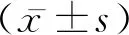
2 结 果
2.1两组的免疫功能对比 手术前,两组的淋巴细胞CD3+、CD4+、CD8+水平相比均无统计学差异(P>0.05);手术治疗后,两组的的淋巴细胞CD3+、CD4+、CD8+水平均低于手术前,但研究组的淋巴细胞CD3+、CD4+、CD8+水平高于对比组(P<0.05),见表1。
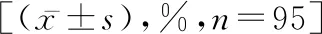
表1 两组的免疫功能对比
2.2两组的胃肠激素指标和炎性因子水平对比 手术前,两组的GAS、VIP、TNF-α、IL-6水平相比均无统计学差异(P>0.05)。手术治疗后,两组的GAS、VIP水平均低于手术前,但研究组的GAS、VIP水平比对比组的高(P<0.05);两组的TNF-α、IL-6水平均高于手术前,但研究组的TNF-α、IL-6水平比对比组的低(P<0.05),见表2。

表2 两组的胃肠激素指标和炎性因子水平对比
2.3两组的手术情况和术后恢复情况对比 研究组的平均手术时间、首次进食时间、首次肛门排气时间均短于对比组(P<0.05),见表3。
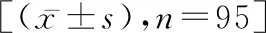
表3 两组的手术情况和术后恢复情况对比
2.4两组的并发症发生率对比 手术治疗后,研究组发生感染、十二指肠瘘、胆管损伤各1例,并发症发生率3.16%;对比组发生感染4例(4.21%),十二指肠瘘、胆管损伤各3例,并发症发生率10.53%。研究组并发症发生率明显低于对照组(χ2=4.05,P<0.05)。
3 讨 论
手术是治疗急性结石性胆囊炎的主要手段之一,通常使用的是开腹式胆囊切除术和腹腔镜胆囊切除术,手术成功率高,但这两种手术方式给患者带来的创伤和影响差别较大。
本文结果显示,两组的淋巴细胞CD3+、CD4+、CD8+水平均低于手术前,但研究组的淋巴细胞CD3+、CD4+、CD8+水平高于对比组(P<0.05),这表明腹腔镜胆囊切除术对急性结石性胆囊炎患者的机体免疫功能伤害小。淋巴细胞CD3+、CD4+、CD8+在人体中有调节免疫、杀死靶细胞的作用,可良好反应机体的免疫情况[3-4]。
本文结果还显示,两组的GAS、VIP水平均低于手术前,但研究组的GAS、VIP水平高于对比组(P<0.05);两组的TNF-α、IL-6水平均高于手术前,但研究组的TNF-α、IL-6水平低于对比组(P<0.05),这表明腹腔镜胆囊切除术可减少急性结石性胆囊炎患者体内的炎症反应,对胃肠道功能的伤害小。研究组的平均手术时间、首次进食时间、首次肛门排气时间均短于对比组(P<0.05),这说明腹腔镜胆囊切除术的手术时间段,患者术后恢复快。腹腔镜胆囊切除术术中出血少,操作视野开阔、直观,可有效缩短手术时间,避免腹壁、肠道遭到损伤,术后并发症风险低,患者胃肠道功能恢复更快[5]。手术后,研究组的并发症发生率显著低于对比组(P<0.05),该手术的手术时间短、对胃肠功能伤害小,且可改善机体的C反应蛋白水平,降低感染、肺部和胆管损伤、胆漏等并发症风险,结果与王小东[6]等研究结果相一致。
综上所述,急性结石性胆囊炎行腹腔镜胆囊切除术,可以最大程度缩短的手术时间,减少手术对机体的伤害,患者的免疫功能和胃肠道功能恢复更快。此外,该手术还能控制炎性因子的大量释放,调节免疫因子,降低感染、十二指肠瘘、胆管损伤等并发症风险,为患者后期的恢复提供一定的保障。

