家属参与下的多重感觉刺激配合高压氧对颅脑损伤昏迷患者的促醒效果
堵慈峰
有数据显示颅脑损伤患者昏迷发生率为0.52%~7.33%[1]。颅脑损伤昏迷对患者预后有较大影响,采取有效措施尽早唤醒昏迷患者是重症加强护理病房(ICU)护理工作重点。高压氧在改善脑细胞缺氧,恢复脑细胞功能,促进轴索再生及控制脑水肿等方面有一定效果,是颅脑损伤昏迷常用的干预手段[2]。近年来,感觉刺激在昏迷患者促醒中的作用受到肯定,如何进一步改进感觉刺激方法并同其他干预手段相结合,是临床研究热点。本研究通过对比,探讨了家属参与下的多重感觉刺激配合高压氧在颅脑损伤昏迷患者中的应用效果,报道如下。
1.资料与方法
1.1 一般资料 纳入2018年1月至2020年10月入住ICU的颅脑损伤昏迷患者80例。纳入标准:①受伤至入院时间<12h;②经CT、MRI检查明确;③年龄60~85岁;④格拉斯哥昏迷量表(GCS)评分3~8分;⑤患者家属签署知情同意书;⑥生命体征基本稳定;⑦可接受家属探视。排除标准:①有脑血管疾病史;②精神疾病患者;③有感觉障碍疾病史;④肝、肺、心、肾严重功能不全;⑤合并感染性疾病;⑥其他原因导致昏迷。80例患者经随机数字表法分为两组,观察组40例,男性24例,女性16例;手术28例,未手术12例;年龄60~83岁,平均年龄(69.21±4.85)岁;致伤原因:交通事故21例,意外跌倒12例,重物压砸7例。对照组40例,男性21例,女性19例;手术26例,未手术14例;年龄61~85岁,平均年龄(69.33±4.79)岁;致伤原因:交通事故23例,意外跌倒11例,重物压砸6例。两组一般资料比较,差异无统计学意义(P>0.05),具有可比性。本研究获伦理委员会审批。
1.2 方法 两组均给予常规ICU护理,包括营养支持、遵医用药、呼吸支持、并发症预防、生命体征监测等。对照组行高压氧干预,氧舱压力0.20MPa,升压15min,稳压吸氧60min,减压15min,1次/d,连续5次后休息2d。观察组在对照组基础上,实施家属参与下的多重感觉刺激:①探寻刺激因子:护理人员与患者家属积极沟通,向其阐述感觉刺激的原理、意义,取得患者家属的理解与配合;鼓励家属提供患者家庭状况、性格、特长、兴趣、喜好等信息,并与其共同探寻感觉刺激因子。②听觉刺激:根据患者既往喜好或收藏,为其播放音乐,耳机音量调节至40~60dB,20min/次,3次/d;护理人员根据家属提供信息,以轻柔语气对患者进行诉说,诉说内容包括患者家庭趣事、患者以往经历、患者感兴趣新闻等,20min/次,2次/d;家属探视时,在患者耳边轻声呼唤其名字、昵称,并讲述患者感兴趣的人或事,10min/次。③嗅觉刺激:根据患者日常习惯及喜好,将具备不同香味的物品放于患者鼻部附近,30min/次,3次/d。④触觉刺激:护理人员以梳子、软毛刷触碰患者四肢末端,以棉签轻触患者嘴唇,以毛巾擦拭患者面、颈部,5min/次,3次/d;家属探视时,对患者面、颈、四肢等予以抚触,10min/次。⑤视觉刺激:护理人员每日6:00、19:00,交替开灯、关灯5次,每次1min;帮助患者睁眼,将家属提供的具有纪念意义的照片、图画等放于患者视线内,2min/次,3次/d。
1.3 观察指标 ①意识状态:采用格拉斯哥昏迷量表(GCS)及昏迷恢复量表修订版(CRS-R)评估两组患者干预前、干预8周后意识状态,GCS共包含15个项目,涵盖言语、运动、睁眼3个维度,分值范围3~15分,分值越低代表患者觉醒意识越差[3];CRS-R共包含唤醒、交流、听觉、运动、言语、视觉6项,分值范围0~23分,分值越低代表患者觉醒意识越差[4]。②清醒率:观察患者8周内清醒情况,GCS>14为清醒,清醒率=清醒例数/总例数×100%。③神经电生理:两组患者分别与干预前、干预8周后,接受脑干听觉诱发电位(BAEP)、体感诱发电位(SEP)、脑电图(EEG)检测,根据相关标准予以分级[5]。BAEP为Ⅰ级、Ⅱ级、Ⅲ级、Ⅳ级,分别记1分、2分、3分、4分,SEP为Ⅰa级、Ⅰb级、Ⅱ级、Ⅲ级,分别计1分、2分、3分、4分;EEG为Ⅰ级、Ⅱ级、Ⅲ级、Ⅳ级、Ⅴ级,分别记1分、2分、3分、4分、5分。分值越高代表患者神经电生理状况越差。④相关并发症:记录两组ICU住院期间相关并发症发生情况。⑤家属护理满意率:患者出ICU后,向其家属发放自制护理满意度调查问卷,问卷内容包括护理专业性、服务态度、人性化程度、患者恢复情况等,问卷分值范围0~100分,根据得分划分为非常满意(>90分),满意(70~90分),不满意(<70分),满意率=(满意例数+非常满意例数)/总例数×100%。

2.结果
2.1 两组意识状态及清醒率比较 干预前两组GCS、CRS-R评分比较差异无统计学意义(P>0.05),干预8周后两组评分均较本组干预前明显上升,观察组上述评分与对照组比较,差异有统计学意义(P<0.05)。观察组8周内清醒率为72.50%(29/40),对照组8周内清醒率为47.50%(19/40),差异有统计学意义(χ2=5.208,P=0.022<0.05),见表1。

表1 两组干预前、干预8周后GCS、CRS-R评分比较 单位:分
2.2 两组神经电生理状况比较 干预前两组BAEP、SEP、EEG评分比较差异无统计学意义(P>0.05),干预8周后两组评分均较本组干预前明显下降,观察组上述评分与同期对照组比较,差异有统计学意义(P<0.05),见表2。
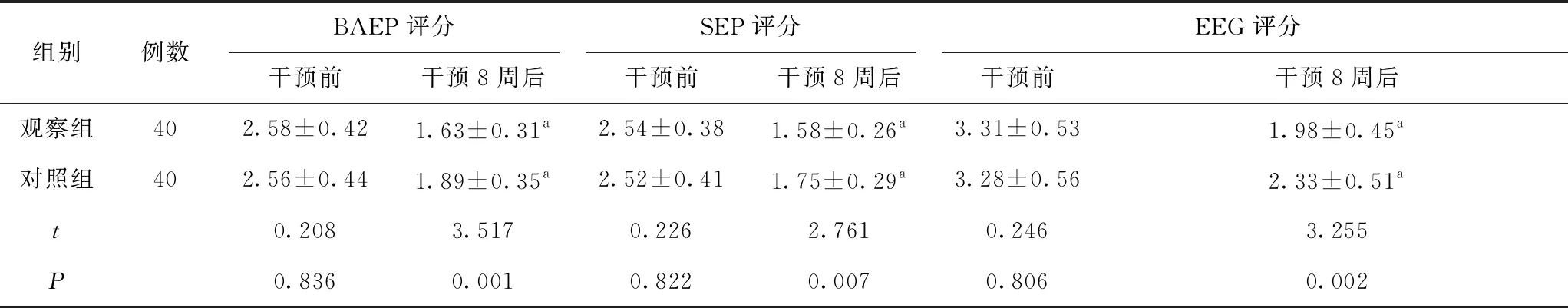
表2 两组干预前、干预8周后BAEP、SEP、EEG评分对比 单位:分
2.3 两组相关并发症发生率比较 观察组相关并发症发生率为5.00%,与对照组的20.00%比较,差异有统计学意义(P<0.05),见表3。

表3 两组相关并发症发生率比较 单位:例(%)
2.4 两组家属护理满意率比较 观察组家属护理满意率为92.50%,与对照组的75.00%比较,差异有统计学意义(P<0.05),见表4。

表4 两组家属护理满意率比较 单位:例(%)
3.讨论
研究指出,脑损伤昏迷患者因血脑屏障受到破坏,脑细胞存在不同程度缺氧、缺血,可加速细胞毒性物质释放,形成或加重脑水肿,不利于患者苏醒[6]。高压氧可明显提高氧分压,使患者血氧及组织氧含量增加,改善脑细胞缺氧,同时能加强脑血管收缩,缓解脑部水肿,降低颅内压力[7,8]。有研究还发现,高压氧对神经细胞再生、轴索再生有促进作用,利于神经传导功能恢复,能提高大脑网状上行激活系统兴奋性,从而产生促醒效果。另一方面,高压氧对氧自由基有抑制作用,可增强细胞膜稳定性,促进神经功能恢复[9]。
中枢神经系统具有重塑及重新组织功能,有研究表明在外界适当刺激下,受损脑组织可产生新的神经通路,建立新的神经元突触间联系,减轻受损神经元抑制状态,改善脑细胞功能,促进患者意识觉醒[10,11]。多重感觉刺激对患者听、触、嗅、视等多感官进行联合刺激,其中听觉刺激可诱发患者听觉神经冲动,不仅能增强大脑皮层兴奋性,而且能促进代偿性传导路径形成;触觉刺激可对脑干系统产生作用,强化该部位网状结构的反射效应,修复受损轴索,加快大脑皮层结构重组;嗅觉、视觉刺激,可增强大脑皮层兴奋性,提升中枢神经系统张力,下调患者苏醒阈值[12]。在家属参与下进行感觉刺激,可获取更详细、全面的患者资料,利于刺激因素的探寻,使感觉刺激更具有针对性。有报道发现,在家属参与下实施感觉刺激,能使脑损伤昏迷患者获得既往熟悉的信息以及亲情支持,更利于激发大脑及网状上行激活系统间的交感神经活动,增加大脑皮层兴奋性,对促进患者意识恢复有积极意义[13,14]。
本研究将家属参与下的多重感觉刺激与高压氧联合应用于颅脑损伤昏迷患者中,结果显示观察组干预后GCS、CRS-R评分及清醒率均明显较同期对照组高,提示该方案可有效促进患者意识恢复,原因为家属参与下的多重感觉刺激能发挥与高压氧不同的作用机制,弥补后者不足,从而产生良好协同效应,增强促醒效果。有学者指出,神经电生理监测技术在昏迷患者预后判断及临床决策制定中具有重要指导价值[15]。本研究中,观察组干预后BAEP、SEP、EEG评分均明显较同期对照组低,表明多重感觉刺激配合高压氧在改善脑损伤昏迷患者预后方面有确切作用。有报道显示,刺激性干预能有效降低脑损伤昏迷患者并发症发生风险。本研究中,观察组相关并发症发生率明显较对照组低,结果与上述报道相符,家属参与下的多重感觉刺激配合高压氧能促进患者清醒,进行早期活动,从而降低并发症发生概率。本研究还显示,观察组家属护理满意率明显高于对照组,可能与该组患者促醒效果更好,并发生更少,且与家属能参与护理过程有关。
综上所述,家属参与下的多重感觉刺激配合高压氧能有效促进颅脑损伤昏迷患者意识恢复,改善神经电生理状态,促醒效果显著,并能降低并发症发生风险,提升家属满意度,具有较高临床价值。

