UPPP 手术治疗对于重度OSAHS 患者左心室舒张功能及充盈模式的影响*
张欣 徐彧 徐明 王丙剑 吕凌云 林宁 黄春梅
阻塞性睡眠呼吸暂停低通气综合征(obstructive sleep apnea hypopnea syndrome, OSAHS)患者常伴有左心室肥厚,这与左心室舒张功能障碍存在联系[1]。左心室舒张功能障碍是心血管疾病发病率和死亡率的独立危险因素[2],但是OSAHS 与左心室舒张功能障碍之间的关系仍然存在争议[3-6],因为某些疾病如肥胖、高血压和糖尿病同样可以导致左心室舒张功能障碍,而悬雍垂腭咽成形手术 (uvulopalatopharyngoplasty, UPPP) 是临床治疗OSAHS 重要的外科方法,本研究通过常规多普勒和组织多普勒超声心动图(tissue Doppler imaging, TDI)的多变量方法,评估UPPP 手术治疗重症OSAHS 对其左心室舒张功能及充盈模式的影响。
资料与方法
1 临床资料
入选观察组病例来自2018 年10 月~2019 年12 月在我院耳鼻咽喉科就诊并诊断明确的重症OSAHS 患者80 例,诊断符合2009 年OSAHS 诊断和外科治疗指南[7],其中40 例行UPPP 术式治疗,另外40 例采用非手术方案治疗(控制体重和改变睡眠姿势);对照组来自同期PSG 监测非OSAHS 患者,分为单纯高血压病(Hypertention,HTN)[8]患者(经药物治疗血压控制在正常范围内)及正常健康对照组。研究采用单盲设计,治疗方案经医院伦理委员会审核批准实施,患者已签署知情同意书。
所有研究对象均经耳鼻咽喉专科医师体检,进行Müller 试验测试,同时结合电子喉镜、上颈部CT确定阻塞平面位于腭咽腔,并且测量基础血压及超声心动图。排除病例:口腔颌面部畸形;鼻中隔偏曲;中枢性或混合性OSAHS;糖尿病及高脂血症;既往有心、脑血管事件;结构性心脏病;阻塞性或限制性肺病;内分泌系统疾病(如垂体瘤等)。
2 方法
2.1 睡眠监测
研究对象在我院睡眠监测中心均进行多导睡眠监测(polysomnography, PSG),Alice4 多导睡眠图仪,美国,整夜记录时间≥8h,监测数据通过计算机软件实时记录并储存,由耳鼻咽喉专科医生进行分析和诊断。监测前10h 禁食,并在监测前一天禁饮浓茶、咖啡、酒及吸烟,不服兴奋剂或镇静药。单纯高血压对照组患者推迟监测当日抗高血压药物的服用,安静休息20min 后测量左臂血压。
2.2 手术方法
UPPP 术式包括切除双侧肥大扁桃体(按Friedman 分型 II-IV 度)[9]、悬雍垂和部分软腭,同时切开腭咽弓后上部位,将腭咽弓黏膜肌瓣缝合于扁桃体窝外侧壁,封闭咽侧创面,扩大咽部腔隙[10],术后转至耳鼻喉重症病房监护24h,应用糖皮质激素和抗生素预防水肿和感染,术后随访6 个月。
2.3 超声心动图检查
采用Philips EPIQ 7C 彩色多普勒超声心动图仪器,探头型号X5-1,工作频率1.0-5.0MHz,检查前至少安静休息15min,采用左侧卧位或者全左侧卧位(排除肺组织成像干扰),观察胸骨旁左心长轴切面并在二尖瓣腱索水平探测以下参数:二尖瓣血流频谱舒张早期与晚期最大血流比(Late early diastolic mitral valve flow spectrum and maximum flow ratio,E/A)、二尖瓣血流舒张早期峰值(E)与舒张早期二尖瓣环运动速度(E’)比(E/E’)、左心室射血分数(Left ventricular ejection fraction,LVEF)。二维超声测量参数如下:左心室舒张末内径(Left ventricular end-diastolic diamete, LVEDD)、左心室等容舒张时间(left ventricular isovolumetric relaxation time, LVRT)、室间隔厚度(Interventricular septal thickness, IVST)、左心室后壁厚度(Left ventricular posterior wall thickness, LVPWT),每个参数测量三个心动周期,取平均值,由专业人员测量。彩超下左心室舒张期充盈模式参照2016 ASE/SCAI 指南分型[11]。

3 统计学方法
各组样本彼此独立,数据经K-S 检验呈近似正态分布,方差齐,计量数据以()表示,组内比较采用配对t 检验,多组间均数比较采用方差分析(oneway ANOVA),计数资料采用卡方检验,使用统计软件包Spss13.0 计算,P<0.05 为差异有统计学意义。
结果
1 重度OSAHS 组、HTN 组、正常人的临床资料比较,见表1。
表 1 三组的 MSLT、AHI、BMI 和 ESS 结果比较()
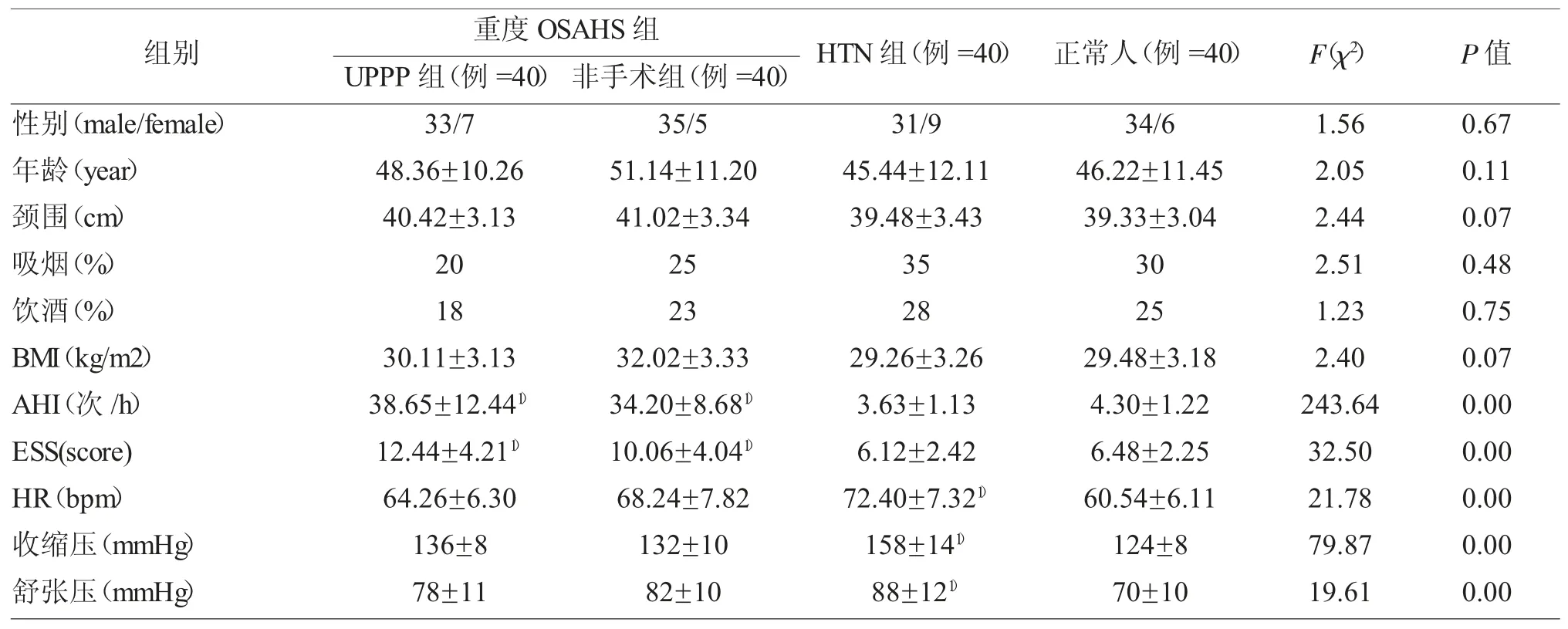
表 1 三组的 MSLT、AHI、BMI 和 ESS 结果比较()
注:与正常人比较,1)P<0.05。
组别 重度OSAHS 组 HTN 组(例=40) 正常人(例=40) F(χ2) P 值UPPP 组(例 =40) 非手术组(例 =40)性别(male/female) 33/7 35/5 31/9 34/6 1.56 0.67年龄(year) 48.36±10.26 51.14±11.20 45.44±12.11 46.22±11.45 2.05 0.11颈围(cm) 40.42±3.13 41.02±3.34 39.48±3.43 39.33±3.04 2.44 0.07吸烟(%) 20 25 35 30 2.51 0.48饮酒(%) 18 23 28 25 1.23 0.75 BMI(kg/m2)30.11±3.1332.02±3.3329.26±3.2629.48±3.182.400.07 AHI(次/h)38.65±12.441)34.20±8.681)3.63±1.134.30±1.22243.640.00 ESS(score) 12.44±4.211) 10.06±4.041) 6.12±2.42 6.48±2.25 32.50 0.00 HR(bpm) 64.26±6.30 68.24±7.82 72.40±7.321) 60.54±6.11 21.78 0.00收缩压(mmHg) 136±8 132±10 158±141) 124±8 79.87 0.00舒张压(mmHg) 78±11 82±10 88±121) 70±10 19.61 0.00
2 重度OSAHS 组治疗前后与对照组左心室舒张功能参数比较,见表2。
与治疗前及HTN 组比较,UPPP 组治疗后E/E’比值、LVEF(%)、LVRT 明显提高,而 LVEDD、IVST、LVPWT 明显降低,其差异均有统计学意义(P<0.05);非手术组治疗后E/E’比值、LVEF(%)、LVRT、LVEDD、IVST、LVPWT 差异均无统计学意义(P>0.05)。
与正常人比较,UPPP 组治疗前E/E’比值、LVEF(%)、LVRT 明显降低,LVEDD、IVST、LVPWT明显提高,其差异均有统计学意义(P<0.05),而其治疗后 E/E’比值、LVEF(%)、LVRT 增高,LVEDD、IVST、LVPWT 降低,其差异均无统计学意义(P>0.05);非手术组治疗前后E/E’比值、LVEF(%)、LVRT 均低于正常人,其差异有统计学意义(P<0.05),而 LVEDD、IVST、LVPWT 均高于正常人,其差异有统计学意义(P<0.05)。
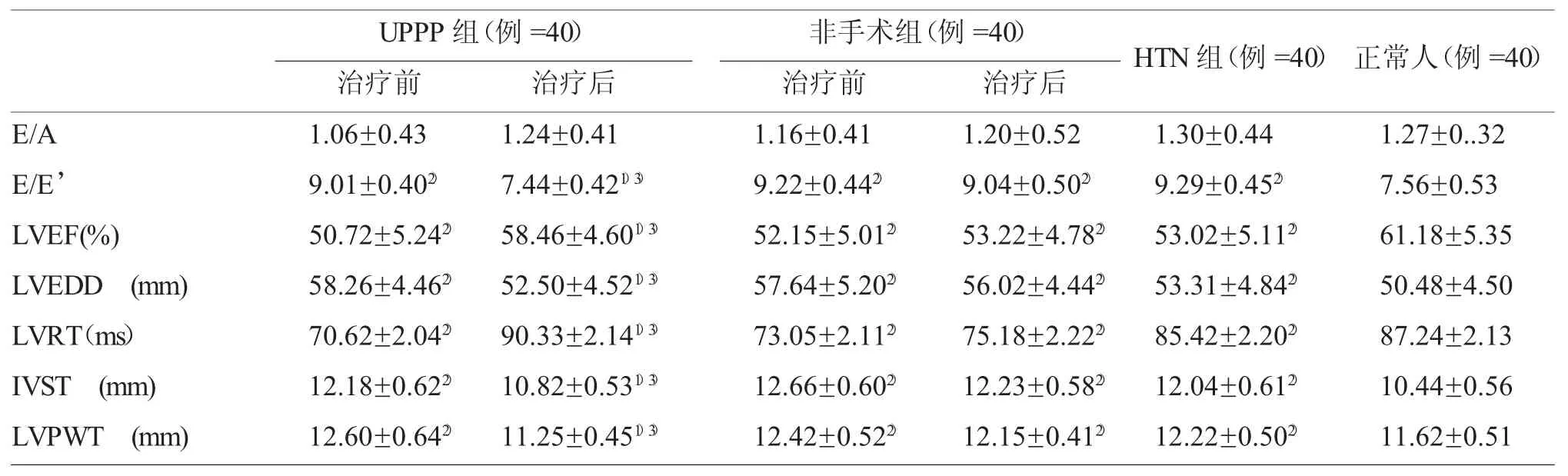
表2 重度OSAHS 组治疗前后与对照组左心室舒张功能参数比较
3 重度OSAHS 手术组与非手术组治疗前后左心室舒张期充盈模式比较,见表3。
重度OSAHS 手术组行UPPP 治疗后“正常型”和“假性正常型”增加,与治疗前比较其差异具有统计学意义(P<0.05),而非手术组治疗前后左心室舒张期充盈模式的差异无统计学意义(P>0.05)。

表3 重度OSAHS 治疗前后左心室舒张期充盈模式比较
讨论
充血性心力衰竭(Congestive Hearts Failure,CHF)与OSAHS 彼此之间相互影响,形成恶性循环,Chami 等[12]根据OSAHS 严重程度与左心室肥厚类型的相关性分析发现,OSAHS 患者左心室肥厚的患病率高达33%,在一项大型横断面研究中,Niroumand 等[13]发现 OSAHS 无法独立增加肥胖、高血压或老年患者的左心室心肌重量,OSAHS 严重程度变量与按身体质量指数标准化的左心室肥大相关,因此对OSAHS 采取有效的临床干预,可以延缓心室重构,改善心室舒张功能。
研究结果显示非手术组经一般治疗后左心室舒张期充盈模式的正常型增多,部分患者心脏功能改善;HTN 组随访6 月AHI 及ESS 评分无明显改变;周围型重度OSAHS 经UPPP 手术治疗后其左心室 结 构 和 舒 张 功 能 参 数 E/E’、LVEF、LVEDD、LVRT、IVST、LVPWT 较治疗前明显改善,其差异有统计学意义(P<0.05),且 UPPP 手术组治疗前后左心室舒张期充盈模式的差异具有统计学意义(P<0.05),而非手术组治疗前后左心室舒张期充盈模式的差异无统计学意义(P>0.05)。以上结果提示重度OSAHS 部分患者存在不同程度的左心室舒张功能障碍,经过手术干预后受损的左心室舒张功能得到改善和部分逆转,可能的生理机制如下:①已有文献证实UPPP 手术可以有效解除上呼吸道梗阻[14,15],改善部分心肌缺氧的状态,从而改变左心室的充盈状态;②术后日间嗜睡和睡眠片段化改善,不再抑制正常的生理唤醒功能,纠正了低氧血症和二氧化碳潴留,心脏交感神经功能不再亢进,心室在等容舒张期充分扩张充盈,紊乱的心肌细胞氧供需平衡恢复,心率不再增快,心肌组织的缺血缺氧状态缓解;③术后因呼吸暂停导致的胸膜腔内负压不再增加,左心室跨壁压降低,减轻了左心室后负荷,左心室等容舒张时间延长,心肌组织灌注充分,缺氧改善;④术后AHI 的降低,以及低氧血症、高碳酸血症的纠正,抑制了胰岛素抵抗效应[16-18],从而使心肌细胞内游离脂肪酸代谢率降低,终止了心肌细胞凋亡程序,受损的心肌细胞得以修复[19-22];⑤神经体液系统即肾素-血管紧张素-醛固酮系统(renin-angiotensinaldosterone system, RAAS)的过度激活,使心室重构不再进一步恶化,延缓或抑制了心力衰竭的发展。
综上所述,重度OSAHS 患者中存在不同程度的左心室舒张功能障碍,对于存在上呼吸道解剖结构异常,尤其阻塞平面位于腭咽腔的OSAHS 患者,UPPP 手术作为一线治疗可以改善部分患者受损的左心室舒张功能,减少OSAHS 对心脏靶器官的损害,改善其预后及转归,当然,重度OSAHS 的治疗是系统性、综合化的,治疗也不仅仅限制于手术,对不适宜手术或者抗拒手术的患者亦可以采用非手术治疗,比如CPAP 治疗,亦可以逆转部分受损的左心室功能,这已经被研究证实。

