咽鼓管球囊扩张联合鼓膜置管术治疗复发性分泌性中耳炎疗效的meta 分析
王曼 王俊阁 艾建伟 郭苏影 赵竞一
复发性分泌性中耳炎(recurrent otitis media with effusion)为临床常见疾病,其特点为病程长,症状迁延不愈,给患者带来极大困扰。临床常用的治疗方法为鼓膜置管,药物治疗等,但效果并不理想,并存在术后复发,鼓膜置管术后留管时间越久鼓膜穿孔发生率越高的风险[1,2]。咽鼓管功能障碍是分泌性中耳炎发病的重要原因,尤其对于病程较长的复发性分泌性中耳炎患者,鼓膜置管引流中耳积液的同时需关注是否存在咽鼓管功能障碍。随着球囊扩张技术的发展,咽鼓管球囊扩张术治疗咽鼓管功能障碍逐渐被认可并应用于临床[3-5]。因此,采用咽鼓管球囊扩张联合鼓膜置管术治疗复发性分泌性中耳炎,临床应用越来越广泛,但其安全性及有效性缺乏循证医学证据。
本研究采用Meta 分析方法对咽鼓管球囊扩张联合鼓膜置管术治疗复发性分泌性中耳炎随机对照研究文献进行分析,比较咽鼓管球囊扩张联合鼓膜置管术与单纯性鼓膜置管术治疗复发性分泌性中耳炎的临床疗效,为临床提供循证医学证据。
资料与方法
1 纳入与排除标准
1.1 纳入标准
①研究类型:随机对照实验,治疗组和对照组其他治疗无差别,包括平行设计和交叉设计,语种及地域不限。
②研究对象:符合分泌性中耳炎诊断标准,并经过正规药物治疗或鼓膜切开置管等治疗后反复发作[6],基线数据明确,患者可以并发高血压、心脏病、糖尿病等基础疾病,患耳可以为单侧,也可以为双侧。
③干预措施:治疗组接受咽鼓管球囊扩张联合鼓膜置管术,对照组只接受鼓膜置管术治疗。其他常规治疗一致。
④结果数据完整,主要结局指标:临床疗效评价,气骨导差(air-bone gap, A-B gap),咽鼓管评分(Eustachian Tube Score, ETS),咽鼓管功能主观评分(ETDQ-7)。
1.2 排除标准
①排除无法获得全文,仅有摘要,提供的信息不全面的文献;②非随机对照实验;③诊断标准不清楚;④干预措施超出研究范围,分组不合理等;⑤结局指标不完整。
2 检索策略
检索策略计算机检索PubMed,Embase, Web of Science, Clinical Trials, Cochrane Library, CNKI,CBM,维普,万方数据库,公开发表的有关咽鼓管球囊扩张联合鼓膜置管治疗复发性分泌性中耳炎的文献,检索时限均为建库至 2019 年 10 月1 日。检索语言为中英文。中文检索词:复发性分泌性中耳炎,慢性分泌性中耳炎,鼓膜置管,咽鼓管球囊扩张,咽鼓管球囊扩张联合鼓膜置管,临床试验。英文检 索 词 :balloon- dilatation Eustachian tuboplasty,BET, Tympanostomy tube insertion, TTI, randomized controlled trials, recurrent secretory otitis media,RCT。
3 文献筛选、资料提取和纳入研究的偏倚风险评价
3.1 文献筛选
由2 名研究者独立检索文献,通过于阅读摘要及标题进行初筛,保留符合纳入标准的相关文献,进一步复筛,若有疑问文献,需与作者取得联系,以确定最终是否纳入研究。
3.2 数据提取
确定最终纳入文献后研究者独立提取数据及相关信息,按照拟定的标准,将纳入文献的结果及相关信息记录下来,包括文献来源(文献题目,作者,期刊,发表时间),研究设计方法及研究类型,研究对象的基本特征(各组研究人数,性别,年龄,地区,国家),干预措施,随访时间,失访人数,失访原因,组间基线的可比性,结局指标的完整性及数据类型,研究者互相进行复核,若存在意见不一,需第三方裁定。
3.3 本文纳入的是随机对照研究,评价采用Cochrane协作网对RCT 评价工具,见表1。

表1 Cochrane 协作网偏移风险评价工具
4 统计学分析
本研究采用Revman5.3 软件进行meta 分析及发表偏移评估,二分类变量的研究结果采用比值比(OR)或相对危险度(RR)为统计量。连续性变量的研究结果分析时采用均数差(MD)或标准化均数差(SMD)为统计量进行分析,各效应量均以95%可信区间(CI)表示,P<0.05 为差异有统计学意义。异质性检验采用卡方检验,以α=0.1 为检验水准,且I2<50%,采用固定效应模型,I2≥50%采用随机效应模型合并;若两组间存在明显临床异质性,结果不合并,并需分析异质性原因。发表偏移采用RevMan5.3软件绘制漏斗图进行分析,若图形对称,说明不存在明显发表偏移,若不对称,则存在发表偏移。
结果
1 文献检索及筛选结果
通过数据库检索获得文献(n=243);去除重复文献及不符合要求文献 (n=134);初筛纳入的文章(n=109);综述类文章(n=36),非对照性研究(n=34);阅读全文复筛纳入的文章(n=39);结局指标不符合纳入标准及数据不全(n=32);最终纳入7 篇RCT。
2 纳入文献基本信息及质量评价结果
本研究纳入的7 篇文献[7-13]包括377 例患者,实验组188 例,对照组189 例。实验组采用咽鼓管球囊扩张联合鼓膜置管术,对照组采用鼓膜置管术,药物等基础治疗在各研究中两组均相同。7 篇文献基本信息,见表2。
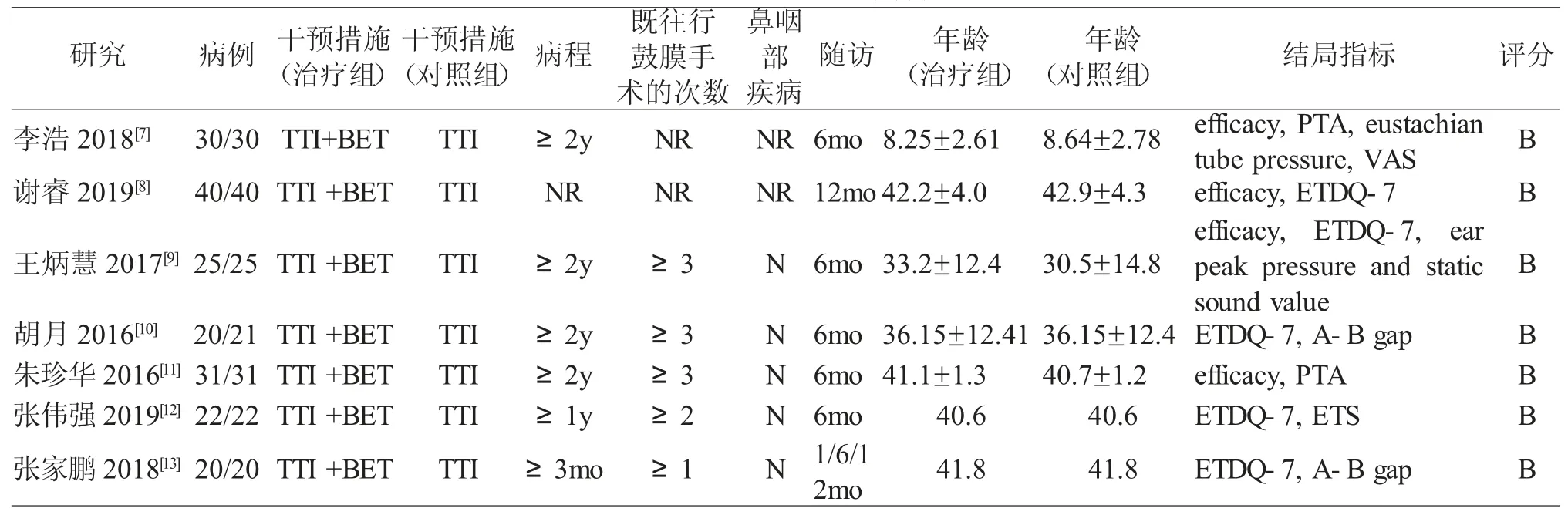
表2 纳入文献的基本特征
3 纳入文献质量评价
采用CochranHandbook5.0 评价文献质量,文献评价风险评估表见图1-2。

图 1 纳入文献的偏移风险评估表

图 2 纳入文献的偏移风险评估表
3 文献Meta 分析结果
3.1 治疗后疗效分析
5 篇研究含治疗总有效率指标,咽鼓管球囊扩张联合鼓膜置管治疗146 例,鼓膜置管治疗147例,其中 4 篇研究[7,9-11]随访时间 6 月,1 篇研究[8]随访时间为12 月。各研究将临床症状,听力改善程度及声导抗图形变化作为治疗总有效率评价标准,meta 分析结果见图3,总体异质性检验结果提示各研究间异质性无统计学差异(P=0.99,I2=0%),因此选用固定效应模型,合并结果显示差异有统计学意义(OR=5.17,95%CI=2.46,10.87,P<0.0001)。在咽鼓管球囊扩张联合鼓膜置管总有效率优于单纯鼓膜置管,临床疗效总有效率作为结局指标绘制漏斗图显示基本对称,无明显发表偏移,见图4。

图3 咽鼓管球囊扩张联合鼓膜置管与单纯鼓膜置管术后总有效率的比较

图4 咽鼓管球囊扩张联合鼓膜置管与单纯鼓膜置管术后总有效率漏斗图
3.2 治疗后 A-B gap 分析
2 项研究中含有A-B gap,meta 分析结果见图5,总体异质性检验结果提示各研究间异质性无统计学差异(P=0.58,I2=0%),因此选用固定效应模型,合并结果显示差异有统计学意义(MD=4.52,95%CI=0.53,8.51,P=0.03)。在咽鼓管球囊扩张联合鼓膜置管术后A-B gap 的缩小优于单纯鼓膜置管组,A-B gap 作为结局指标绘制漏斗图显示基本对称,无明显发表偏移。

图5 咽鼓管球囊扩张联合鼓膜置管与单纯鼓膜置管术后A-B gap 变化的比较
3.3 治疗后主观疗效评分
4 项研究中含咽鼓管功能障碍问卷评分(ETDQ-7),四项研究随访6 月时进行ETDQ-7 评价,其中两篇研究随访12 月后再次行ETDQ-7 评价,根据随访时间进行亚组分析,结果见图6,总体异质性检验结果提示各研究间异质性存在统计学差异(P=0.002,I2=79%),因此选用随机效应模型,随访6 个月,咽鼓管球囊扩张联合鼓膜置管术后ETDQ-7 优于单纯鼓膜置管组,合并结果显示差异有统计学意义(MD=0.93,95%CI=0.54,1.33,P<0.00001)。两篇研究随访12 个月,合并结果显示差异有统计学意义(MD=1.67,95%CI=1.40,1.94,P<0.00001)如图 6。ETDQ-7 作为结局指标绘制漏斗图显示基本对称,无明显发表偏移。

图6 咽鼓管球囊扩张联合鼓膜置管与单纯鼓膜置管术后ETDQ-7 变化的比较
3.4 其他指标
李浩等[7]研究中对治疗前后VAS 疼痛评分,结果显示咽鼓管球囊扩张联合鼓膜置管组优于纯鼓膜置管组,差异有统计学意义(P<0.05)。张伟强等[12]及张家鹏等[13]两篇研究提及咽鼓管球囊扩张联合鼓膜置管安全性好,未发现术后不良反应及及相关并发症等情况。
讨论
复发性分泌性中耳炎是临床常见病,病因复杂[14,15],咽鼓管功能障碍为主要致病因素,包括机械性阻塞障碍和功能性开放障碍[16,17],机械性阻塞指咽鼓管咽口受阻,包括鼻咽部占位性病变,如腺样体肥大、鼻咽癌等,上呼吸道感染引起分泌物阻塞,免疫功能减退。功能性开放障碍为咽鼓管走形或运动异常,无法正常开闭,如先天性腭裂等。目前复发性分泌性中耳炎有抗生素、激素等药物治疗,鼓膜置管,鼓膜穿刺及咽鼓管吹张等常规治疗方法,鼓膜置管是作为首选治疗该病的方法,临床应用广泛,但复发性分泌性中耳炎患者拔管或脱管后耳闷、听力下降等症状反复发作,多次鼓膜置管会导致鼓膜表面黏膜固有层胶原纤维增加、玻璃样变性和钙化,而多次置管的异物反应可致鼓膜出现纤维增生和炎性改变,促使出现鼓膜硬化并影响听力,为患者带来困扰[18]。因此,从病因角度来看,只有同时解决咽鼓管功能,复发性分泌性中耳炎才能获得良好疗效。
自 2010 年 Ockermann 等[3]初次报道了 8 例(13耳)咽鼓管功能障碍患者接受咽鼓管球囊扩张术,治疗后症状均明显改善。咽鼓管球囊扩张术被广泛应用于临床,研究报道其治疗有效率在80%以上[19-21]。国内外研究报道了3~15 岁儿童接受BET 手术,术后症状明显改善,复发频率明显减低,未见明显并发症[22,23]。该技术是通过球囊膨胀挤压作用减轻了咽鼓管开放所需的肌肉负荷[24],咽鼓管软骨段轻微骨折,降低了咽鼓管峡部的最小开启压力,使管腔扩大从而改善引流通道,另外球囊扩张术使咽鼓管黏膜变薄,上皮细胞及黏膜下层浸润的淋巴细胞受到挤压后坏死,其内的炎性细胞则被菲薄的纤维瘢痕所替代,减轻炎症但不损伤上皮细胞基底层,咽鼓管功能可快速愈合[25]。研究显示咽鼓管球囊扩张副作用少,安全性可靠[17,26-29]。但单纯行咽鼓管球囊扩张治疗复发性分泌性中耳炎仍缺乏长期疗效的临床资料,Gurtler 等[30]研究中咽鼓管球囊扩张术后ETS 评分明显改善(P<0.05),主观症状如耳闷、耳鸣、耳胀等改善率为76%。张伟强等[12]研究中单纯采用咽鼓管球囊扩张治疗复发性分泌性中耳炎,术后随访发现鼓室积液复发率高,尤其对于病程较长,鼓室积液粘稠的患者更易复发。目前咽鼓管球囊扩张术后鼓室内及咽鼓管局部黏膜病理生理学改变及作用机制仍不清楚[31],术后短期咽鼓管黏膜肿胀,中耳呈负压状态;咽鼓管黏膜与鼻咽部及鼓室黏膜相延续,术后咽鼓管上皮细胞结构紊乱、纤毛细胞功能缺损等导致咽鼓管引流中耳分泌物及预防感染功能无法及时恢复等可能是引起分泌性中耳炎反复发作的诱因。另外,咽鼓管球囊扩张存在术中并发症如颈内动脉损伤导致出血,术后并发症如耳鸣,听力减退及神经损伤等风险[32,33]。
本研究通过纳入的7 篇RCT 研究进行分析,共377 例患者,术后总有效率是从纯音、声导抗图及临床表现三方面评估术后疗效,meta 分析显示BET 联合TTI 总有效率优于单纯置管组,差异有统计学意义(P<0.0001)。通过纯音测试获得气骨导值,A-B gap进行合并结果显示差异有统计学意义(P=0.03)。2012 年McCoul ED 等[34]研发出评估咽鼓管功能不良等相关症状的调查问卷ETDQ-7,为主观评估工具,平均分2.1 分为临界值,随访6 个月及12 个月,两组合并结果显示差异均有统计学意义(P<0.0001)。Dalchow CV 等[35]研究显示 BET 术后 3 月咽鼓管功能未能完全恢复,术后12 月咽鼓管功能有明显提高,因此术后随访至少6 月,在咽鼓管功能处于稳定状态时进行疗效评估意义更大。
鼓膜置管可重建鼓室内外压力的平衡状态,间接促使咽鼓管功能恢复,加快症状缓解,咽鼓管球囊扩张术可通过扩大咽鼓管软骨管腔,直接促使患者咽鼓管功能康复,因此两种技术联合,可从直接和间接两方面改善咽鼓管功能,术后疗效方面咽鼓管球囊扩张联合鼓膜置管术优于单纯鼓膜置管。本文纳入的研究中对安全性评价较少。熊素芳等[21]研究发现咽鼓管球囊扩张联合鼓膜置管术后6 个月拔管后仍存在复发风险,需再次鼓膜置管,这部分患者可能与感染、过敏、免疫及胃食管反流等其他因素相关。
本文无法进行更详细的亚组比较,因此尚需更多按咽鼓管压力值分级,听力分级等来进一步分析术后疗效,今后有待于进行大样本、多中心的随机对照研究,以进一步验证鼓膜置管联合咽鼓管球囊扩张的效果,为临床提供可靠依据。

